Стол диета при повышенной кислотности желудка

Говоря о различных видах лечебных и профилактических диет, можно вывести, что всего бывает диета двух различных уровней. На первом уровне требуется щадить желудочно-кишечный тракт, поскольку именно он сталкивается с большой работой по перевариванию пищи. Это столы при заболеваниях печени (№ 5), желчевыводящей системы, при болезнях кишечника (№ 4).
Существуют и диеты второго уровня, задача которых – предупреждать появление в крови избыточных концентраций ненужных веществ и создавать концентрации требуемых нутриентов. К таким диетам принадлежит лечебный стол № 9 при диабете, столы № 7 при болезнях почек, стол № 10, с ограничением соли и холестерина.
Но какова же диета с номером 1? Видный отечественный гастроэнтеролог и основоположник отечественной диетологии, Мануил Исаакович Певзнер, совершенно заслуженно присвоил этот номер диете, которая предназначена для пациентов с заболеваниями начального отрезка органов пищеварения. Это логически обоснованно, поскольку именно желудок – орган, который принимает участие в переваривании пищи, и начинать все диеты нужно именно с него.
Кому показан первый стол?

Медицинская диета стола № 1 показана пациентом со следующими заболеваниями:
- При обострении язвенной болезни желудка и двенадцатиперстной кишки, а также при остром гастрите с повышенной кислотностью, либо его обострении (диета № 1А);
- При затихающем обострении вышеназванных заболеваний, а также для питания пациентов в течение 6 – 12 месяцев (как считалось в советское время), после стихания острых симптомов заболевания (стол № 1 Б).
Поскольку диета назначается пациентам, у которых почти всегда в фазу обострения наблюдается изжога и боли в эпигастральной области, то основные принципы ее схожи с диетой № 4, которая назначается при острых кишечных инфекциях, энтеритах и колитах.
Щадить желудок, двенадцатиперстную кишку и нижний отдел пищевода нужно всеми имеющимися способами.
Каковы принципы медицинской диеты № 1?
Язва (эрозия), которая расположена в стенке желудка (при эрозивно – язвенной форме гастрита) представляет собой просто живую рану. Этот дефект может осложниться кровотечением, перерождением в злокачественную опухоль, перфорировать с излиянием соляной кислоты в брюшную полость с развитием перитонита. Поэтому желудок нужно беречь, и на это направлены принципы питания при диете 1 стола:
- Термические: запрещена горячая и ледяная пища, при которой возникает усиление боли, либо спазм;
- Механические: запрещается грубая клетчатка, и все, что может причинить боль – например, нельзя бобы и фасоль, изюм и курагу, грубый хлеб. Также нельзя кушать хрящики, кожу рыбы и птицы, жилистое мясо;
- Химические: нельзя применять никакие раздражители, приправы и острые блюда, которые могут вызвать приток крови, гиперемию и усилить жалобы пациента.
Кроме того, нельзя перегружать желудок объемом и вызывать его перерастягивания, поэтому приемы пищи должны быть частыми. В идеальном виде, в желудке всегда должна находиться пища, он не должен «пустовать». Ведь при гастрите с повышенной кислотностью вся «разъедающая мощь» желудочного сока обрушивается на слизистую оболочку и на язву, если желудок пустой, и возникнет изжога. Если кислотность понижена, то чувство голода, напротив, вызовет облегчение.
Поэтому частый и дробный прием пищи 5 – 6 раз в день снижает выраженность изжоги, и вызывает действие, подобное приему антацидных и обволакивающих препаратов.
Как известно, наука не стоит на месте. В ХХ веке была открыта роль хеликобактеронй инфекции в этиологии язвенной болезни желудка, апробированы и внедрены в клинику успешные схемы эрадикационной терапии, появилось много высокоэффективных препаратов, например, блокаторов протонной помпы. Больных с язвой стали реже оперировать, а количество полных случаев выздоровления также увеличилось.
Все это привело к тому, что диету № 1А используют теперь не так долго, как в прошлом веке, когда не было эффективной лекарственной поддержки. Ее назначают на короткое время, поскольку при всей ее «мягкости» к растревоженному желудку, она не может являться полноценной. Хотя бы потому, что в кишечник не попадает клетчатка, его моторно-эвакуаторная функция снижается, и может возникнуть склонность к атоническим запорам.
«Облегченный» вариант диеты 1 стол также используется не так долго – не более чем на 6 месяцев, и на первое место выходит просто обучение пациентов, чтобы они знали, «что можно, а что нельзя есть». Это банально, но именно вследствие такого незнания и возникали обострения заболеваний в прошлом веке.
Кажется невероятным, но это факт: хорошо поставленное лечебное питание и санаторно – курортное лечение приводило к тому, что больной «передавался» из пищеблока стационара в санаторно – курортное заведение, и там питался, не зная основных принципов — получая все в готовом виде. А уже дома часто происходила погрешность в диете, вследствие простого незнания принципов питания, и следовало обострение.
Диета стол 1 — что можно, а что нельзя употреблять?

диета 1 стол, таблица и список продуктов, особенности приготовления
Прежде всего, при язвенной болезни желудка категорически не рекомендуются продукты, стимулирующие секрецию желудочного сока. Это группа сильных «возбудителей» представлена разнообразными и вкусными продуктами.
Что нельзя есть:
- Экстрактивные вещества. Они входят состав наваристых бульонов, от куриного до рыбного, и даже крепкого овощного.
Одна из главных ошибок – дать больному с обострением «куриного бульончика для поправки». Да, он способен щадить желудок механически и термически, но способен вызвать выделение сока и обострение симптомов.
- Кислые ягоды и фрукты с признаками недозрелости;
- Алкоголь, крепкие чай и кофе, газированные напитки, кисломолочные продукты;
- Жареные блюда, консервы;
- Соусы из томатов, пряности, горчица и хрен, уксус;
- Мясо и рыба, тушеные в собственном соку, или даже запеченные в фольге;
- Соленья, копченья и маринады;
- Колбасы, сосиски, соленая рыба;
- Выпечка из сдобы, а также ржаной хлеб;
- Крутые яичные желтки – сильный стимулятор секреции.
К слабым стимуляторам выделения желудочного сока относят следующие продукты, прием которых предпочтителен.
Что можно есть:
- Негазированная вода (чистая питьевая);
- Пюрированные овощи;
- Манные и рисовые каши, жидкие каши на молоке;
- Белый «вчерашний» хлеб;
- Молочные некислые продукты (молоко повышенной жирности, сливки, творог). Пациенты с «язвой» знают, как успокаивает боль и изжогу пара стаканов сливок;
- Омлет, или яйца всмятку;
- Мясо или рыба, хорошо вываренные (когда экстрактивные вещества удалены с бульоном);
- Щелочные минеральные воды, но негазированные. Они просто нейтрализуют соляную кислоту желудочного сока.
Мы описали, что можно и нельзя есть при диете стол № 1 – необходимо добавить краткую характеристику питания при обострении язвенной болезни и хронического гастрита:
- Агрегатное состояние пищи – желеобразное, полужидкое и пюрированное, без жарки. При переходе к столу № 1 Б возможно появление мелко протертых салатов, мягких запеканок;
- Прием пищи – дробный, до 5 раз в день;
- Основа первых блюд – это молочные и слизистые блюда на основе круп (овсянка, манка, гречка), овощные супы — пюре;
- Проводят ограничение приема соли до 6 – 8 г в сутки;
- Треть калорий должна получаться за счет углеводов, но ограничивают или запрещают рафинированные: варенье, мед, сахар, сдоба, поскольку они возбуждают секрецию.
Примечание: многие пациенты не могут понять, зачем ограничивать углеводы, если у них нет диабета. Все дело в том, что легкоусвояемые углеводы сильно «возбуждают» вегетативную нервную систему. Они не задерживаются в желудке, быстро расщепляются до фруктозы и галактозы, а затем так же стремительно и без остатка всасываются. При этом у пациентов с гастритом возникает массивный выброс инсулина в кровь, как ответ на повышение глюкозы в крови, а инсулин способствует нарушению синтеза соляной кислоты в желудке.
- Больному дают цельное молоко, без ограничения;
- Мелкие отруби можно начинать давать при снижении болей, из расчета 1 столовая ложка на день;
- Показано употребление творога и сливочного масла, суфле, паровых рыбы и мяса, яиц всмятку.
Когда фаза обострения сменяется фазой ремиссии гастрита, в меню стола № 1 проводят приближение диеты к обычному, общему столу, ограничивая только стимуляторы желудочного сока (о которых было сказано выше), а также грубую клетчатку.
Примерное меню на неделю при обострении хронического гастрита
Понедельник
- Первый завтрак: паровой омлет или яйца всмятку, кофе с молоком;
- Второй завтрак: молочная рисовая каша со сливочным маслом, вчерашний хлеб, чай;
- Обед: Постный суп – пюре из овощей, паровые котлеты, компот;
- Полдник: творожная масса сладкая, чай;
- Ужин: манная каша на молоке, кисель;
- Перед сном: стакан цельного молока
Вторник
- Первый завтрак: молочная манная каша, компот из сухофруктов (без сухофруктов, только отвар);
- Второй завтрак: гомогенизированные овощи из детского питания, стакан молока;
- Обед: Молочный суп – лапша, Пюре из картофеля, отварная рыба, чай;
- Полдник: протертая гречка с маслом, некрепкий чай;
- Ужин: фруктовое желе (некислое), йогурт (некислый)
- Перед сном: стакан щелочной минеральной воды без газа;
Среда
- Первый завтрак: пудинг из творога, кисель;
- Второй завтрак: творожно – ягодное суфле, стакан молока;
- Обед: овсяный слизистый суп, овощное пюре, компот;
- Полдник: плавленый сыр, хлеб, чай;
- Ужин: рисовая каша, молочное суфле, чай;
- Перед сном: компот.
Четверг
- Первый завтрак: сладкий творог с кусочками абрикосов, стакан сливок;
- Второй завтрак: пюре картофельное с добавлением сливочного масла, чай;
- Обед: тыквенный суп – пюре, овсяная каша с отварной курой без кожи, компот;
- Полдник: мягкий сыр в виде бутербродов, чай;
- Ужин: манная каша на молоке, сыр, чай;
- Перед сном: фруктовый кисель из некислых фруктов.
Пятница
- Первый завтрак: запеченное яблоко без кожи, цельное молоко;
- Второй завтрак: салат из мелко протертой моркови с пахтой, компот;
- Обед: обезжиренный куриный суп – лапша, паровая треска, хлеб и молоко;
- Полдник: отвар из ягод шиповника;
- Ужин: рисово – морковная запеканка, чай;
- Перед сном: стакан минеральной воды.
Суббота
- Первый завтрак: рис отварной с молочным соусом, рыбные паровые котлеты, молоко;
- Второй завтрак: творожный пудинг, хлеб, чай;
- Обед: свекольник, картофельная запеканка и мясной фарш, хлеб, чай;
- Полдник: рулеты из отварной курицы с сыром, молоко;
- Ужин: молочная каша с перловкой, компот;
- Перед сном: некислый кисель.
Воскресенье
- Первый завтрак: омлет или яйца всмятку с сыром, чай, хлеб.
- Второй завтрак: рисовая молочная каша;
- Обед: молочный суп из любой протертой крупы, отварная рыба, вчерашний белый хлеб, чай;
- Полдник: порция отварной рыбы без мелких костей (треска);
- Ужин: тефтели паровые с рисом, омлет;
- Перед сном: стакан некислого йогурта
Этот пример меню диеты стола № 1 на неделю является прогрессивным, поскольку в рационе постепенно появляются супы на бульоне, свежие салаты из овощей, правда, сдобренные обволакивающими молочными приправами типа пахты, запеканки.
Конечно, диета сочетается с приемом лекарственных препаратов, эрадикационной терапией, и нужно соблюдать определенные рекомендации по приему лекарств. Особенно в том случае, если их нужно применять натощак, поскольку приемы пищи достаточно частые.
В заключение нужно сказать, что при гастрите с пониженной секрецией требуется совсем другая диета, и меню на неделю по столу № 1 просто ухудшит им состояние, вызвав тяжесть в животе, метеоризм, отрыжку тухлым и прочие признаки секреторной недостаточности.
Таким пациентам показана совсем другая диета – стол № 2, и, несмотря на близость номеров, в ее основу положен совсем другой принцип. Конечно, термическое и химическое щажение там присутствует, но там, напротив, требуются стимулирующие выделение желудочного сока продукты — например, сырые овощные соки, особенно капустного. Иногда таким пациентам просто нужно пить соляную медицинскую кислоту, которая замещает дефицит желудочного сока.
Метки: гастрит диета диета стол лечебные диеты язва
Источник
Диета при повышенной кислотности желудка помогает избавиться от неприятных симптомов и нормализовать функции органов ЖКТ. Главными причинами всех видов расстройств желудка и пищеварения являются неправильный режим питания, частые нервные перенапряжения и употребление в пищу вредных или некачественных продуктов.
Помимо этого, фактором для подобных расстройств в организме могут стать функциональные нарушения пищеварительной системы, то есть недостаточная выработка слизи для защиты слизистого слоя желудка от раздражения. Ещё одной причиной, повышающей уровень кислотности желудка, считается появление бактерии Хеликобактер Пилори, которая комфортно чувствует себя в подобной среде.
Причины
В случае, когда полностью исключены все заболевания, которые повышают уровень кислотности в желудочном соке (например, гастрит, язвенная болезнь желудка и пр.), избыточная выработка соляной кислоты бывает вызвана особенностями питания. В норме pH желудка создаёт соляная кислота (HCl). Желудочный сок, который состоит из соляной кислоты и особых ферментов, выделяемых железами желудка, является секретом слизистой оболочки. Он нужен для предварительного переваривания еды.
Уровень кислотности желудка зависит от степени насыщенности ионами водорода соляной кислоты. Чем выше уровень содержания ионов водорода, тем сильнее проявляются признаки повышения кислотности в желудке.
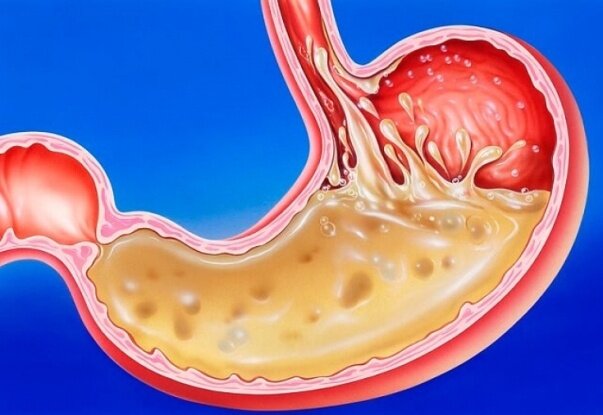
Увеличение выработки ионов водорода слизистой оболочкой желудка происходит от влияния нескольких факторов:
- нездоровая пища.
- злоупотребление алкоголем и курением.
- врождённые аномалии желудка.
- инфекционные заболевания.
- длительный и частый приём некоторых лекарственных препаратов.
Если сочетаются несколько из этих факторов, то возможность появления повышенного содержания кислоты в желудочном соке намного увеличивается.
Для защиты слизистой оболочки стенок желудка от действия желудочного сока, железами выделяется слизь, нейтрализующая кислоту. Избыточное содержание соляной кислоты в желудочном соке негативно влияет на переваривание пищи и проявляется изжогой.
Щажение
Есть продукты питания, стимулирующие выделение соляной кислоты в желудке, так как имеют в своём составе вещества, которые раздражают нервные клетки слизистого слоя. Употребляя в пищу такие продукты длительное время, можно не только вызвать временное повышение кислотного уровня желудочного сока, но и приобрести хроническое заболевание ЖКТ.
Другие продукты, напротив, имеют свойство успокаивающе действовать на железы, вырабатывающие соляную кислоту, снижают кислотность желудочного сока и защищают слизистый слой стенки желудка. Основываясь на свойствах продуктов по-разному влиять на органы пищеварительного тракта, были выработаны принципы питания и лечебная диета при повышенной кислотности желудочного сока.
При гиперсекреции желудочного сока из рациона исключают продукты, возбуждающие желудочно-кишечную секрецию. Это основной принцип диетического питания – щажение.
Различаются три способа щажения:
- механическое – достигается использованием продуктов с минимальным содержанием растительной клетчатки, а так же измельчением пищи и тепловой обработкой (протёртая пища на пару или на воде).
- химическое – исключение или уменьшение потребления некоторых продуктов, насыщенных экстрактивными веществами, так же некоторыми способами кулинарной обработки.
- термическое – исключение из пищи сильных термических раздражителей (очень холодной или горячей еды и напитков).
Органы ЖКТ постоянно подвержены термическому, механическому и химическому воздействию пищи. Влияя и изменяя количество и качество механических и химических раздражителей, можно корректировать функции желудка. При язве желудка или гастрите с повышенной кислотностью, обеспечиваются все виды щажения, чем значительно снижается секреторная и моторная функции органа.
Симптомы
Кислотность пищеварительного сока может быть повышенная, нулевая или пониженная. Нулевая кислотность в желудочном соке – очень серьёзная патология, требующая особого внимания. При низкой и нулевой кислотности симптоматика и принципы питания немного отличаются, чем при гиперсекреции желудочного сока.

Точно определить уровень кислотности в желудке можно только в лабораторных условиях при помощи зондирования. Даже ацидотест (анализ мочи на определение кислотности) не показывает цифровых значений показателей.
При появлении симптомов повышенной кислотности желудка, следует обратиться к врачу и при необходимости пройти лечение.
Типичными признаками гиперсекреции желудочного сока являются:
- ощущение жжения в области грудной клетки;
- постоянная изжога;
- привкус горечи во рту, потеря вкуса;
- кислая отрыжка;
- тошнота, часто сопровождаемая рвотой;
- боль в области подреберья;
- частые нарушения стула (запор, понос);
- резкое похудение;
- кашель – так называемый желудочный кашель, бывает изнуряющим и часто появляется при желудочно-кишечных заболеваниях.
Подобные симптомы нередко возникают при беременности у женщин. В этом случае необходимо срочно обратиться за медицинской помощью. Следует соблюдать строгую диету. Если нет отёков, можно пить негазированную минеральную воду, которая способствует понижению уровня кислотности желудка.
Восстановить нормальные функции желудка помогает диета, которая снижает высокий уровень кислоты в желудочном соке. Для составления лечебного меню, нужно знать какие продукты понижают кислотность.
Принципы питания
Когда составляется диета для человека с повышенной секретностью желудка, врачи советуют соблюдать несколько принципов правильного питания:
- питание дробное и частое (5-6 раз в день). Порции пищи должны быть небольшими для того, чтобы снизить нагрузку на желудок;
- выпивать не меньше двух литров в день чистой воды, чтобы разбавлять желудочный сок;
- в рационе должны преобладать полезные продукты, рекомендованные врачом или диетологом;
- исключить из рациона запрещённые продукты и напитки;
- продукты употребляются варёными, тушёными или приготовленными на пару;
- еда должна быть мягкой, без твёрдых комков;
- пища должна употребляться в тёплом виде, температурой близкой к температуре человеческого тела;
- завтрак должен быть плотным;
- вечером необходимо кушать за несколько часов до сна;
- не принимать сильнодействующие лекарственные препараты (например, НПВС – ибупрофен, диклофенак и пр.), раздражающие слизистый слой желудка;
- избегать нервных перенапряжений и стрессов.
Диеты
Как питаться и какие продукты разрешается употреблять в пищу при повышенной кислотности желудка и больным гастритом, может рекомендовать врач гастроэнтеролог или диетолог.
В зависимости от степени проявления болевых и диспептических симптомов, для снижения уровня кислотности, назначаются следующие лечебные диеты:
- №1А – применяется в остром периоде обострения. Максимально ограничиваются все воздействия на желудок. Употребляются только отварные и жидкие блюда (слизистые каши и супы, мясное пюре, компоты, кисели). Запрещаются свежие овощи и фрукты;
- №1Б – назначается при улучшении состояния. Блюда готовятся таким же способом, но могут быть гуще. Разрешается негрубое овощное пюре, суфле из постных сортов рыбы и мяса;
- №1 – основной лечебный стол, который содержит сбалансированное количество жиров (кроме животных), белков и углеводов и умеренное щажение желудка.

Цель диеты при высоком уровне кислотности в желудке состоит в следующем:
- устраняют диспептические явления (тошнота, изжога, отрыжка, метеоризм);
- снимают боль;
- улучшают переваривание пищи;
- снижают возбудимость желудка;
- уменьшают кислотный фактор.
Запрещённые продукты
Что нельзя есть при гиперсекреции желудочного сока? При лечебной диете всегда исключаются продукты, возбуждающие выработку желудочного сока, тем самым вызывающие повышение уровня кислотности:
- бульон (мясной, рыбный, грибной),
- жирное или жёсткое мясо (свинина, говядина, гусь, утка);
- жирная рыба;
- хлебобулочные изделия и разнообразная сдоба;
- кислые напитки;
- грубые овощи и каши;
- кисломолочные и молочные продукты высокой жирности (сливки, сметана, кефир);
- копчёности, колбасы;
- маринады, полуфабрикаты, консервы;
- жареные и острые блюда;
- чай, кофе, алкоголь;
- кислые фрукты и ягоды (цитрусовые, клюква);
- репа, помидоры, редька, чеснок, лук, капуста;
- раздражающие слизистую – специи, перец, шоколад, имбирь;
- вызывающие метеоризм и рефлюкс – газированные напитки, квас, сладости, бобовые.
Особенно внимательно должны относиться к своему здоровью люди с повышенной концентрацией кислоты в желудке после 50 лет. При неправильном питании у больного этой возрастной категории может возникнуть атрофия слизистой оболочки желудка, способная переродиться в онкологию.
Рекомендованные продукты
При повышенной кислотности рекомендуется принимать в пищу полезные продукты, понижающие уровень кислоты в желудочном соке.
Список этих продуктов:
- постное мясо (телятина, курица, кролик);
- отварная нежирная рыба;
- пюре из овощей без грубой клетчатки (морковь, картофель, шпинат, свекла, тыква, цветная капуста, кабачок);
- варёные всмятку яйца или омлет на пару;
- хорошо разваренная или протёртая каша (манная, гречневая, овсяная, рисовая);
- разнообразные крупы и макаронные изделия;
- растительное масло;
- сладкие ягоды и фрукты с негрубой клетчаткой (черника, бананы, черешня, земляника, груши, яблоки). В остром периоде свежие фрукты исключаются из рациона, затем употребляются протёртыми (кисель, пюре, желе, компот);
- молоко и молочные продукты (нежирный творог, натуральный йогурт, ряженка, простокваша);
- мёд, фруктовые сладости (протёртые или запечённые), желе и суфле;
- подсушенный хлеб или сухари.

Меню при лечебной диете должно быть разнообразным и сбалансированным, рецепты блюд простыми и из полезных продуктов. Примерное меню на неделю удобно составлять с помощью таблицы. Можно готовить в качестве первых блюд суп-пюре с протёртыми овощами или крупами на основе нежирных бульонов.
Мясо лучше готовить в измельчённом виде (фрикадельки, тефтели, котлеты). Для лечебной диеты хорошо подходят каши, которые обволакивающе действуют на слизистый слой желудка. Очень полезны фруктовые и овощные соки, кисели, компот из сухофруктов, настой шиповника, негазированная минеральная вода. Можно пить слабый кофе или чай с молоком.
Разгрузочный день
Разгрузочный день можно проводить при повышенном уровне кислотности в желудочном соке не чаще, чем через 10 дней, но не в период обострения. Хорошо использовать в разгрузочный день овсянку. Геркулес для приготовления овсяной каши должен быть обычным, а не быстрого приготовления.
Рецепт приготовления овсянки: при повышенном уровне кислотности овсянку варят на воде. Взять 1 стакан геркулеса и 2,5 стакана воды. Опустить в кипящую воду крупу и варить до готовности (не более 5-7 минут). В кашу добавляется сливочное масло, соль и сахар по вкусу. Также можно добавить орехи, ягоды или кусочки свежих фруктов (бананы, персики).
Очень полезно готовить овсянку на отваре из плодов шиповника, богатого витамином C. Кроме этого, отвары и настои из шиповника благотворно действуют на слизистый слой стенок желудка. Помимо разгрузки на геркулесе, можно использовать в разгрузочные дни и другие крупы (например, гречку). Главное не забывать, что продукты должны быть не противопоказаны, а приготовленные блюда несложными.
В течение разгрузочного дня нужно выпивать необходимое количество жидкости – до 2 литров. Пить можно чистую или негазированную минеральную воду, зелёный чай, настои трав. Необходимо пить за полчаса до овсяной каши или через полчаса после еды.
Видео по теме
Народные средства
Кроме этого, можно использовать некоторые рецепты народной медицины, уменьшающие кислотность и снижающие общую нагрузку на желудок и кишечник. Многие лечебные травы применяются для лечения различных заболеваний желудка, в том числе и для лечения гастрита. Прежде чем использовать какой-либо из рецептов народной медицины в качестве дополнительного лечения, необходимо посоветоваться с лечащим врачом.
Некоторые рецепты народной медицины, которые понижают высокий уровень кислоты в желудочном соке:
- мята – чай с мятой активно снижает повышенную кислотность и оказывает успокоительное действие;
- базилик – листья этого растения благотворно влияют на микрофлору желудка, уменьшают боль и изжогу;
- тысячелистник и полынь – настой из этих трав, взятых в равных долях, помогает устранить изжогу и тошноту;
- картофельный сок – ежедневно принимая в сыром виде натощак, можно существенно снизить уровень кислотности;
- ромашка – отвар из цветков, выпиваемый перед едой, подготавливает к работе слизистый слой желудка;
- мёд и алоэ – измельчённые листья алоэ, смешанные в равных пропорциях с мёдом, устраняют воспалительные процессы в желудке;
- морковь (сырая) – свежий морковный сок препятствует излишней выработке кислоты;
- тыквенное и облепиховое масло – смесь этих масел, принимаемая по утрам, успокаивающе воздействует на ЖКТ;
- черника – из ягоды можно делать лечебный чай. Вещество секретин, который содержится в ней, помогает желудку переваривать пищу;
- чистая вода – стакан прохладной воды, выпиваемой утром натощак, разбавляет повышенную концентрацию соляной кислоты в желудочном соке и избавляет от боли.
Список литературы:
https://www.kp.ru/guide/kislotnost-zheludka.html
https://www.cosmo.ru/health/diets/dieta-pri-povyshennoy-kislotnosti-menyu-i-pravila-pitaniya/
https://www.passion.ru/diet/effektivnye-diety/dieta-pri-gastrite-s-povyshennoy-kislotnostyu-86518.htm
https://www.kp.ru/guide/pitanie-pri-gastrite.html
https://www.wday.ru/krasota-zdorovie/sok/rekomendatsii-i-sovetyi-po-pitaniyu-pri-povyishennoy-kislotnosti-jeludka/
Питание при желудочных заболеваниях, Илья Мельников 2009 г.
https://e-dostavka.by/articles/healthy/713.html
med.vesti.ru/articles/zabolevaniya/dieta-pri-gastrite-zheludka/
https://elementaree.ru/blog/science/produkty-pri-gastrite-zheludka
https://www.justlady.ru/articles-125320-dieta-pri-povyshennoy-kislotnosti-zheludka
https://onclinic.ua/blog/nuzhna-ly-dyeta-pry-gastryte
https://telegraf.com.ua/zhizn/zdorove/3884023-lechebnaya-dieta-pri-gastrite-s-povyishennoy-kislotnostyu.html
Заметки автора статьи, основанные на личном опыте.
Данный материал носит исключительно субъективный характер и не является руководством к действию. Определить точный диагноз и назначить лечение может только квалифицированный специалист.
Последнее изменение: 06.07.2020
Источник
