Реактивный артрит лечение у детей диета
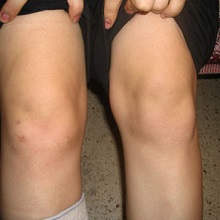 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
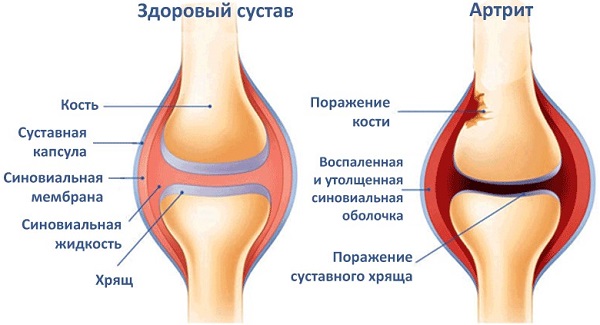
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
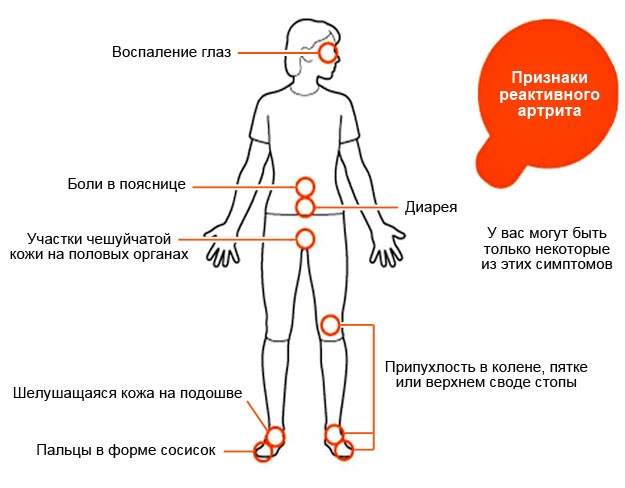
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник
В последнее время медики все чаще диагностируют у детей коварное заболевание – реактивный (не реакционный!) артрит. Как правило, эта болезнь развивается после перенесенной инфекции вирусного или бактериального характера. По наблюдениям специалистов, реактивный артрит чаще возникает у детей мужского пола и обусловлен неадекватной реакцией на возбудитель клеток иммунитета.
Что такое реактивный артрит?
Любое поражение суставов медики называют артритом. Реактивной считают разновидность заболевания, которая развивается не самостоятельно, а вследствие перенесенной инфекции. Уберечься от заражения практически невозможно – микробы попадают в организм разными путями, а развитие осложнений возможно в любой период, когда иммунитет у ребенка ослаблен. Задача медиков – своевременная диагностика болезни и правильно подобранная терапия.
Причины реактивного артрита у детей
Известно, что заболевание чаще возникает как осложнение хламидиоза и энтеровируса. Редко реактивный артрит у детей провоцируют инфекции верхних дыхательных путей. Заразиться ребенок может в детском коллективе, от взрослых или во время игры с животными. Организм вырабатывает особые антитела для борьбы с инфекцией, которые становятся причиной разрушения собственных клеток (суставов, кожи, слизистых оболочек, сердца) вследствие развития патологической реакции иммунитета.
Не стоит думать, что ребенок, переболевший одной из перечисленных инфекций, непременно получит последствия в виде заболевания суставов. Увеличивают вероятность развития осложнений следующие факторы:
- наследственность – наличие особого гена;
- ослабленный иммунитет;
- хронические болезни суставов.
Симптомы и диагностика заболевания
Первые проявления заболевания незначительны, поэтому диагностировать его достаточно сложно. Как правило, между перенесенной инфекцией и началом запуска процесса проходит от 10 суток до месяца. Начальные симптомы смазаны и напоминают простуду:
- слабость, субфебрильная температура тела (37,1–37,3°С);
- отсутствие аппетита;
- боль в мышцах, коленных суставах, пояснице.
Если не обращать внимания на перечисленные признаки, болезнь начнет прогрессировать.
Далее возможны следующие симптомы:
- Поражение слизистых оболочек. Отмечаются конъюнктивит, эрозии в полости рта. Возможны нарушения работы мочеполовой системы – уретрит, цервицит, баланит.
- Резкие боли в нескольких суставах. Обычно поражаются нижние конечности – колени, голеностопы, тазобедренные суставы, большой палец стопы. Важное отличие от иных разновидностей артрита – симптомы возникают асимметрично. Реактивный артрит коленного сустава у детей диагностируется чаще других типов.
- Комплекс подобных проявлений (конъюнктивит, артрит, уретрит) носит название «синдром Рейтера» и служит одним из признаков реактивного артрита.
- Кожа вокруг пораженного сустава краснеет, появляется отечность, локальное повышение температуры.
- Часто на ладонях и стопах ребенка возникает сыпь, склонная трансформироваться в плотный слой. Ногти на ногах мутнеют, становятся ломкими, разрушаются.
При диагностике заболевания врач производит внешний осмотр пациента, опрашивает родителей ребенка. Чтобы поставить диагноз, специалисту могут потребоваться следующие виды исследований:
- Рентген пораженных суставов (коленного, голеностопного). На снимке заметны поражения тканей, наличие излишков синовиальной жидкости и др.
- Общий анализ крови. В данном исследовании показательны такие особенности, как повышение СОЭ, уровень лейкоцитов.
- Микробиологический анализ. Часто доктор назначает исследование синовиальной жидкости, соскоба с уретры и конъюнктивы на наличие специфических антигенов.
- Анализ кала.
- Биохимический анализ крови.
Лечение реактивного артрита
Терапию реактивного артрита планирует врач – артролог, ревматолог или хирург. Лечение состоит из нескольких этапов:
- воздействие на первопричину заболевания с помощью антибиотиков;
- снятие болевого синдрома, уменьшение отечности;
- устранение нежелательных симптомов (покраснения кожи, сыпи на ладонях и стопах, лечение конъюнктивита, эрозий полости рта);
- укрепление защитных сил организма;
- профилактические методы.
Лечение основного инфекционного заболевания
Если заболевание имеет бактериальный характер (вызвано хламидиями), важно воздействовать на его первопричину. Выбор антибиотика зависит от чувствительности возбудителя, особенностей детского организма. Чаще врач назначает лекарственные средства из макролидов – Азицин, Зинерит, Сумамед. Эти препараты обладают минимальной токсичностью и широким спектром действия. В терапевтических дозах имеют бактериостатические свойства, в высоких – бактерицидные.
Специфической терапии болезней, вызванных энтеровирусом, не существует. После полного излечения основного заболевания (прекращения диареи, рвоты и устранения признаков интоксикации организма) доктор назначает симптоматическое лечение артрита.
Симптоматическая терапия
Основным способом терапии острого состояния ребенка является применение нестероидных противовоспалительных средств (НПВС) или гормонов (глюкокортикоидов). НПВС назначают, чтобы снять воспаление, уменьшить болевой синдром, устранить отечность. Данный тип средств принимают перорально, в виде инъекций, наружно. Гормоны показаны в случае, если другие способы терапии неэффективны. Врач может назначить следующие препараты:
| Название препарата | Тип | Показания | Способ применения |
| Диклофенак гель | НПВС | Воспалительные и дегенеративные заболевания суставов, болевой синдром. | Гель наносят на пораженные участки легкими втирающими движениями 3–4 раза в сутки. |
| Мелоксикам, таблетки | НПВС | Разные виды артрита, болезнь Бехтерева. | Детям до 12 лет по 0,25 мг препарата на 1 кг веса тела раз в день. Не более 15 мг в сутки. |
| Напроксен гель | НПВС | Боль в мышцах и суставах, дегенеративные заболевания суставов. | Наносить на чистую кожу 4–5 раз в день. Не применять детям до 3 лет. |
| Дексаметазон | Глюкокортикоиды | Применяют, если базовая терапия НПВС малоэффективна. | Инъекции раствора (4 мг/1 мл) назначают взрослым и детям от рождения. Доза препарата для введения в синовиальную сумку – 2–3 мг. |
Укрепление иммунитета
Непременное условие успешной терапии – укрепление защитных сил организма. Для этого используется ряд иммуномодулирующих препаратов.
Эффективно использование следующих типов средств:
- адаптогенов (корень женьшеня, элеуторококк), витаминов;
- стимуляторов макрофагов (микробного или синтетического происхождения);
- стимуляторов Т-лимфоцитов (препараты тимуса, синтетические аналоги).
Если отмечается непрерывное обострение заболевания, переход его в хроническую форму, показана иммуносупрессивная терапия. Чаще всего в качестве лечебного средства назначается Сульфасалазин. Препарат пьют длительное время (год и более). Во время терапии требуется систематический контроль над формулой крови (общий и биохимический анализ).
Реабилитационные мероприятия (ЛФК и физиотерапия)
После курса препаратов врач назначает ряд реабилитационных мероприятий. Среди них физиотерапия, лечебная физкультура. Физиотерапевтические процедуры включают в себя:
- Ультрафонофорез. На кожу наносят препарат (глюкокортикостероид или НПВС), предварительно смешанный с контактной средой (вазелином, глицерином). Сеанс проводится с помощью ультразвука, который помогает лекарству глубже проникать в суставы.
- СМТ-терапия. На пораженные участки воздействуют переменным током, который прошел предварительную модуляцию низкой частотой. Такие процедуры дают обезболивающий, сосудорасширяющий, нейростимулирующий, трофический эффект.
- Лечебные ванны (сероводородные, с солями Мертвого моря). Прохладная вода тонизирует, улучшает кровообращение, теплая и горячая расслабляет, снимает спазмы.
- Грязелечение. В составе грязей обнаружены биостимуляторы, минералы, неорганические и органические соединения. Грязи запускают трофику тканей, стимулируют кровоснабжение, оказывают противовоспалительное и регенераторное действие.
Лечебная физкультура (ЛФК) – комплекс упражнений, разработанный для конкретного пациента. Существуют унифицированные комплексы ЛФК, предназначенные для лечения определенных заболеваний или для устранения их последствий.
Народные рецепты как вспомогательные средства
Во время лечения реактивного артрита можно использовать народные способы восстановления здоровья суставов. Эффективны следующие мероприятия:
- Смазывание больных суставов мазью окопника. Смешать полстакана измельченных листьев и корней и 200 мл растительного масла. Поставить на медленный огонь и нагревать в течение получаса. Отвар остудить, процедить через марлю, добавить пчелиный воск (2 ст. л.), 10 капель витамина Е.
- Черную редьку и хрен измельчить на мясорубке, отжать лишний сок. Кашицу завернуть в марлю и приложить к суставу, который предварительно нужно смазать детским кремом. Компресс снять через 2 часа. При наличии покраснений, чувства жжения, появления зуда использовать этот рецепт не стоит.
Возможные последствия заболевания
Большинство детей, переболевших реактивным артритом, при правильном лечении выздоравливают полностью. У четвертой части маленьких пациентов заболевание переходит в хроническую форму. Это означает, что болезнь приобретает вялотекущий характер с возникающими обострениями. У 5% больных она переходит в тяжелую форму, которая со временем приводит к деструктивным изменениям суставов и позвоночника.
Профилактика реактивного артрита у детей
Избежать заболевания непросто. Первичная профилактика направлена на выполнение мероприятий по защите ребенка от инфекций (хламидий и энтеровируса):
- соблюдение режима дня;
- рациональное питание;
- закаливание;
- своевременная санация очагов инфекций (ран, язв, любых повреждений кожи);
- терапия хламидиоза у родителей.
Существует и вторичная профилактика заболевания. Предупредить рецидив у детей, которые уже переболели реактивным артритом, можно, соблюдая правила:
- контролировать состояние ребенка и при первых же признаках заболевания обращаться к врачу;
- показывать пример здорового образа жизни;
- выполнять рекомендации ревматолога.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
