Острая язва 12 перстной кишки диета
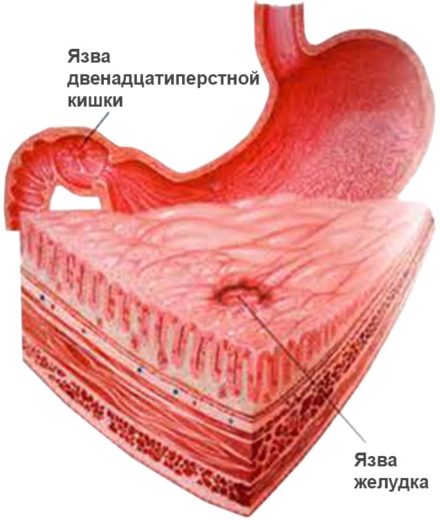
Диета при язве 12-перстной кишки направлена на устранение симптомов болезни, восстановление полноценных функций желудочно-кишечного тракта и ускорение общего процесса выздоровления пациента. Кроме обязательного следования правилам лечебного питания, больному также рекомендуется отказаться от курения, нормализовать режим сна, регулярно пребывать на свежем воздухе и избегать стрессов.
Язвенная болезнь 12-перстной кишки: основные принципы лечебной диеты
- Термическое и механическое щажение. Все продукты употребляются в пищу в измельченном виде. Еда не должна быть холодной или слишком горячей. Соленья, копчености, острые и маринованные блюда находятся под запретом.
- Исключение из меню тяжелой, жирной и жареной пищи, а также полуфабрикатов, консервов и фаст-фуда. Все компоненты, требующие термообработки, готовятся на пару или подаются в отварном либо запеченном виде.
- Отлаженный режим питания, в совокупности с дробным приемом пищи. Перерыв между трапезами должен составлять не более 3,5 часов, а сами трапезы – осуществляться в одно и то же, строго определенное, время. Блюда подаются малыми порциями; последний перекус происходит не позже, чем за 2 часа до ночного сна.
- Потребление до 1,5 литров воды в чистом виде ежедневно. Предельное сокращение соли в рационе, с соблюдением максимальной суточной нормы в 6-8 г. В период обострений болезни соль из меню желательно полностью исключить.
- Сбалансированное питание; контроль над совокупной энергетической ценностью потребляемых в течение дня продуктов. Рекомендованное содержание белков, жиров и углеводов в суточном меню – 100-120 г; 80-100 г и 400-450 г соответственно. Количество килокалорий следует рассчитывать согласно установленным возрастным нормам.
Рекомендованные компоненты рациона
Диета при язве 12 перстной кишки предполагает формирование меню на основе следующих компонентов:
- подсушенный белый хлеб;
- постные сорта птицы, мяса и рыбы;
- молоко и некислая молочная продукция;
- манная, овсяная, рисовая и гречневая каши;
- вегетарианские, молочные, слизистые супы;
- сладкие фрукты, некислые и негорькие овощи с умеренным содержанием клетчатки (подаются в протертом виде);
- вареные яйца, паровые омлеты;
- сладкие фруктово-ягодные пюре;
- некислые овощные и фруктовые соки в разбавленном виде;
- растительное и сливочное масла (последнее – без предварительной термообработки);
- зефир, мармелад;
- мед (в качестве заменителя сахара);
- отвар шиповника, кисели; зеленый и некрепко заваренный черный чаи;
- щелочная минеральная вода без газа, малой или средней степени минерализации.
Что следует исключить из меню?
Лечебная диета при язве 12-перстной кишки требует исключения из рациона ряда вредных для организма больного компонентов. Кроме обозначенных в разделе «основные принципы диеты» продуктов, таковыми являются:
- сдоба; хлеб из муки грубого помола, хлебобулочные изделия из ржаной муки или отрубей;
- кисломолочная продукция;
- перловая и пшенная каши;
- каши из ячневой крупы и кукурузы;
- жирные сорта мяса, птицы и рыбы;
- грибные и жирные мясные (рыбные) бульоны;
- горькие и кислые овощи;
- овощи с высоким содержанием клетчатки (в т.ч. – спаржа и кукуруза);
- кислые фрукты;
- грибы и бобовые;
- крепкий черный чай, кофе, какао, кислые соки, алкогольные и газированные напитки.
Пример суточного меню при язвенной болезни
Комплекс оздоровительного питания при язве 12-перстной кишки рекомендуется осуществлять на протяжении трех-четырех месяцев; а при хронических формах болезни – непрерывно в течение всей жизни. Специфика рациона определяется лечащим врачом, и зависит от формы патологии и степени ее тяжести. Меню правильного питания при язвенной болезни вне стадии обострения может выглядеть следующим образом:
- 1-й завтрак – манная каша на разбавленном молоке, паровой омлет, фруктовый кисель.
- 2-й завтрак – морковно-тыквенная запеканка.
- Обед – легкий суп из гречневой крупы, паровые тефтели, овощное рагу, настой шиповника.
- Полдник – диетический мармелад, зеленый чай.
- Ужин – жидкая рисовая каша, рыба на пару, компот.
Лечебная диета № 1 при язвенной болезни желудка и двенадцатиперстной кишки
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
Источник
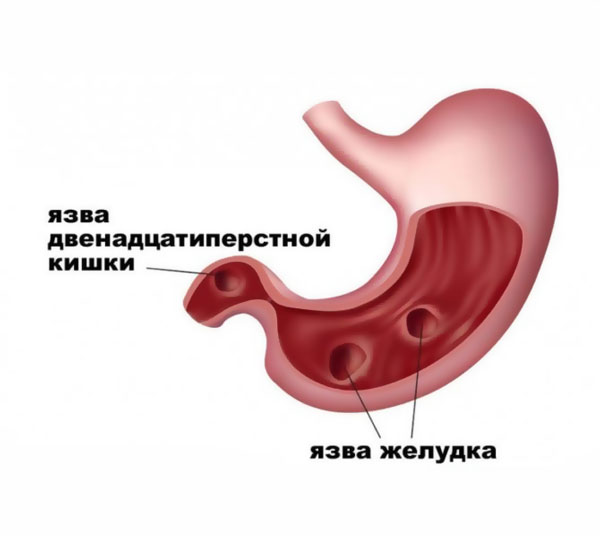
Язвенная болезнь 12-перстной кишки – воспалительное заболевание стенок кишки, которое чаще встречается, чем язва желудка. При отсутствии должного лечения есть большой риск появления кровотечения. Это относительно короткая кишка, длиною всего лишь в 30 см, соединяющая желудок и тонкий кишечник. В ней происходят разнообразные преобразования поступающей пищи.
Патология чаще всего встречается у мужчин, но после 40 лет, с одинаковой частотой у обоих полов. Болевые ощущения могут появляться не только во время приема пищи, но и на пустой желудок. Все начинается с небольших болей в правом подреберье. Это могут быть схваткообразные или ноющие болевые ощущения. Обычно возникают после приема пищи, спустя 1,5 часа.
Причин для развития язвы множество:
- вредные привычки;
- множественные стрессы;
- злоупотребление спиртными напитками;
- эндокринные заболевания;
- наследственность, в сочетании с другими провоцирующими факторами;
- неправильное питание;
- курение;
- работа на вредном производстве.
Лечение данного типа заболевания довольно сложное, но если придерживаться всех рекомендаций врача и придерживаться предписанного рациона питания, можно исправить ситуацию и значительно улучшить качество жизни.
Общие правила
Соблюдение правил питания при патологии позволит «успокоить» слизистую оболочку органа, обеспечить ей покой. Существует несколько правил, которые позволят улучшить состояние:
- нельзя пищу, способную усиливать выработку сока;
- недопустимо кушать продукты, раздражающие слизистую;
- употребление еды в перетертом, запеченном или отварном виде;
- перерывы между приемами пищи не более 3-4 часов;
- меню составляется только из легко усвояемых продуктов;
- никакой горячей или холодной пищи.
Объем поступающей в организм жидкости не должен превышать отметки 1,5-2 литра.
Ни в коем случае нельзя голодать, так количество желудочной кислоты будет повышаться, и она будет разъедать стенки органа.
Разрешенные продукты
Существует четкий перечень продуктов, которые разрешены к употреблению при данном виде заболевания. К ним относят:
- молочные продукты, но обязательно некислые;
- продукты из кисломолочных продуктов, к примеру, сырники;
- хлеб, не ниже 2 сорта;
- высушенное печенье;
- отварное и измельченное мясо;
- супы, обязательно легкие и с измельченными компонентами, включая крупы;
- нежирные сорта рыбы, лучше всего в запеченном или отварном виде, но можно даже заливные;
- овощи, в сыром, тушенном и отварном блюде;
- любая зелень;
- сухари;
- каши из перемолотых круп, но не все;
- макароны допустимо делать на молоке;
- яйца, но только 2 раз на протяжении дня и не всмятку, не жаренные;
- неострые сыры, лучше всего прошедшие обработку на терке;
- небольшое количество молочных сосисок и «Докторской» колбасы;
- некислые и полностью вызревшие фрукты;
- сладости, также без крупных компонентов, к примеру, зефир, и пастила;
- сливочное масло, предпочтительно в блюдах;
- растительные масла, но без обработки на сковороде.
Пить можно чай, но не крепкий и с молоком. Соки необходимо готовить в домашних условиях и разводить с водой. Рекомендуется пить отвар из плодов шиповника.
Помимо этого существует даже перечень так называемых лечебных продуктов:
Молоко. Оно обволакивает слизистую, снижая агрессивное воздействие продуктов на нее. Пациенты также замечают, после употребления этого напитка притупляются болевые ощущения.
- Мед. Его можно употреблять ежедневно, но в небольшом количестве. Полезные вещества, содержащиеся в нем, благотворно сказываются на работе ЖКТ и восстановлении слизистой оболочки. Мед снижает кислотность и выработку соляной кислоты в организме. Помимо этого это продукт позволяет уменьшить болевые ощущения и избавься от изжоги, тошноты.
- Сок капусты. Только сок этого овоща в данном случае, оказывает лечебное действие. Он помогает справиться с бактериями Хеликобактер пилори.
Соблюдая диету, никогда не следует падать духом, всегда надо иметь позитивный настрой и придерживаться всех рекомендаций доктора.
Полностью или частично ограниченные продукты
Под запрет попадают любые продукты из сдобного теста, нельзя кушать хлеб ржаной и белый. Полностью запрещены любые жареные и острые блюда.
Не стоит употреблять наваристые мясные бульоны, с использованием грибов. Мясо подлежит тщательной предварительной обработке, удаляются жиры и жилы. Ни в коем случае нельзя копчености, консервы. Придется отказаться от соленой рыбы.
Под запрет попадают овощи из группы, с большим содержанием щавелевой кислоты и с грубой клетчаткой. Разрешенные овощи не должны быть маринованными или квашенными.
Запрещенные к употреблению крупы: кукурузная, перловая и пшенная.
Никакого мороженого и шоколадок. Нельзя употреблять фрукты и молочку с кислинкой. Под запретом напитки с газом, квас, кофе и крепкий чай.
Диета № 1А
Этот рацион назначается, когда наступило обострение или после хирургического вмешательства, то есть до зарубцевания язв. Обычно ее приходится придерживаться первые 6-8 дней. Меню довольно строгое и предполагает полный отказ от свежих плодов ягод, овощей и фруктов. Придется все варить или делать на пару. Остальная пища также должна быть тщательно перетертой или жидкой. Питаться необходимо 7 раз на протяжении дня, но очень небольшими порциями.
В целом соблюдать диету придется от 6 до 12 месяцев, чтобы восстановить нормальную работу ЖКТ. Все продукты питания подбираются таким образом, чтобы уменьшить воспалительный процесс, уменьшить секрецию и моторику, стимулировать регенерацию слизистой оболочки.
В начале диеты калорийность рациона составляет 2000 ккал. Все обязательно очищается от кожуры, хрящей, костей, сухожилий, жира. Если блюдо варится, то необходимо дважды сменять воду. В данном случае можно употреблять:
- мясо с малым содержанием жира;
- можно рыбу, но тоже нежирных сортов;
- яйца, не жаренные, исключительно в виде омлета или всмятку;
- пресное сливочное масло;
- подсушенный хлеб;
- из овощей рекомендуется употреблять: кабачки, морковь, картофель, то есть крахмалосодержащие;
- хорошо разваренные злаковые культуры, к примеру, гречиха, рис, манка и овсянка;
- макароны;
- галетное печенье;
- мед;
- молоко.
Полностью исключаются кисломолочные продукты, тем более с добавлением растительных жиров. Естественно никакой жирной и жареной пищи. Не должно присутствовать овощей, которые содержат большое количество щавелевой кислоты.
Также придется отказаться от:
- пряностей;
- соусов;
- любых растительных плодов в свежем виде;
- никаких закусок;
- кислой молочки;
- свежей выпечки;
- любых продуктов, повышающих кислотность желудка;
- мучных и сладких блюд.
Можно пить чай, но обязательно некрепкий. Стоит ограничить количество соли в рационе, рекомендуемый объем – до 6 г на протяжении суток.
Жидкости должно поступать в организм не больше 1.5 литра в сутки.
Диета № 1Б
После этого назначается диета № 1Б, она не такая строгая и ее можно назвать даже щадящей. Количество приемов пищи уже сокращается, кушать можно 5-6 раз. Уже можно есть небольшие кусочки пищи, а не только перетертые продукты. Длительность диеты от 10 до 30 суток. Длительность полностью зависит от индивидуальных особенностей организма пациента и стадии заболевания.
Калорийность рациона составляет 3000 единиц.
Если сравнивать с меню № 1а, рацион имеет меньшие ограничения в отношении механической обработки еды. Ее используют также при затухании заболевания и во время небольшого обострения. Постепенно вводятся привычные продукты, и увеличивается калорийность рациона. Но пища обязательно подается в теплом виде, ничего слишком холодного или горячего.
Диета № 1Р (расширенная)
Если же лечение не дает должного результата, то назначают диету № 1Р. Она рекомендована при наличии нарушений обменных процессов и тяжелом течении патологии. Опять запрещаются не перетертые продукты питания. Меню должно быть максимально щадящим, никаких химических раздражителей.
Однако повышается количество белков, клетчатки и жиров, они обеспечат нормализацию белкового обмена и будут стимулировать моторную функцию ЖКТ. По этой причине в рацион включаются сырые овощи, но только не в горячем и не холодном виде.
Калорийность рациона в данном случае должна составлять от 3600 до 3700 единиц.
Меню, режим питания
Составить рацион питания даже при строгих ограничениях не так сложно. Примерное меню можно составить следующим образом:
| Количество приемов пищи/варианты | 1 | 2 | 3 |
| Завтрак | Омлет на пару, молоко, подсушенный хлеб | 2 яйца, чай, сухарики, немного кураги | Рисовая каша, можно на молоке, паровая говядина |
| Завтрак 2 | Фруктовое желе | Узвар | Нежирный йогурт |
| Обед | Суп с овсяными хлопьями, курятина | Суфле на пару из мяса, перетертые овощи на пару | Грудинка без жира, запеченная, вареные макароны |
| Полдник | Овощное пюре | Две паровые котлеты | Запеченные яблоки |
| Ужин | Рыба, овощи, обязательно отваренные и мелко нашинкованные | Вермишелевая запеканка, кисель | Манная каша, с вареньем из ягод |
| Перекус перед сном | Молоко | Минеральная вода «Боржоми» | Отвар из плодов шиповника |
Всегда следует помнить, что соль в меню необходимо свести к минимуму, а при возможности даже на некоторое время вообще отказаться от нее, чтобы лишний раз не раздражать кишку.
Всегда следует помнить, что язвенная болезнь опаснейшее заболевание, запущенная форма которой может стать даже причиной летального исхода. Диеты, после снятия обострения и во время терапии, придется придерживаться довольно долго, возможно, год и более. В дальнейшем придется постоянно следить за своим рационом и отказаться от перекусов всухомятку, чтобы не спровоцировать обострение и исключить появление кровотечения.
Источник
Язва двенадцатиперстной кишки — коварное заболевание, вносящее в жизнь пациента ограничения. Чтобы избежать ухудшения состояния, потребуется правильно питаться. Какой диеты необходимо придерживаться? Как составить рацион с учётом характера болезни?
Язва двенадцатиперстной кишки: для чего нужна диета и поможет ли она зарубцеваться тканям
Язва двенадцатиперстной кишки — сложное заболевание, приводящее к повреждению слизистой оболочки органа. На формирование болезни влияет множество факторов:
- вредная деятельность бактерии Helicobacter Pylori;
- эмоциональные расстройства, стрессы;
- неправильное питание, приводящее к повреждению слизистой оболочки кишки;
- вредные привычки, являющиеся раздражающими факторами;
- бесконтрольный приём некоторых лекарств, например, нестероидных противовоспалительных средств (Нурофен, Ибупрофен).

Язва двенадцатиперстной кишки — патологическое состояние, характеризующееся повреждением слизистой оболочки
Указанные факторы усиливают выработку кислот, которые агрессивно воздействуют на слои двенадцатиперстной кишки и повреждают их. В результате у больного возникают симптомы:
- неприятные ощущения с правой стороны ниже пупка в виде резкой боли, в некоторых случаях распространяющейся в область спины;
- изжога после приёма пищи;
- тошнота;
- вздутие живота.
Болезненные ощущения, возникающие при язве двенадцатиперстной кишки, нередко имеют зависимость от времени дня и сезона. Например, некоторые пациенты сталкиваются с усилением болевого синдрома ночью, а стадии обострения характерны для весенне-осеннего периода.
Диета является одним из методов, позволяющих избежать обострения болезни и ухудшения самочувствия пациента. Благодаря правильному питанию достигаются следующие результаты:
- уменьшается число рецидивов;
- улучшается процесс заживления слизистой оболочки двенадцатиперстной кишки;
- восстанавливается микрофлора;
- снижается вероятность повреждения воспалённых участков;
- нормализуется уровень выработки кислоты.
Режим питания в период обострения: особенности столов №1а, №1б
Во время обострения язвенной болезни двенадцатиперстной кишки используется диета стол №1а, которая имеет следующие особенности:
- дробный приём пищи — 5–6 раз в день;
- ограниченное потребление соли — 3–6 г в сутки;
- дневная масса рациона — не более 2,5 кг.
Больной принимает пищу маленькими порциями в строго отведённое время. Потребуется контролировать и иные показатели, например, содержание жиров, белков и углеводов:
- жиры — 90 г;
- белки — 100 г;
- углеводы — 200 г.
Кисель из фруктов и ягод, супы, диетические котлеты, отвар шиповника и другие блюда в стадии обострения
Диета назначается в первые 10–12 дней с момента начала стадии обострения. В этот период можно употреблять:
- кисель из фруктов и ягод;
- супы (только слизистые) из круп: рисовой, овсяной или манной;
- паровое суфле (не более 1 раза в день) из нежирных сортов мяса: курица, говядина;
- сливки;
- омлеты, приготовленные на пару.
В качестве напитка разрешён отвар из шиповника слабой концентрации.
В последующие 10–12 дней назначается стол №1б, который имеет отличия от предыдущей диеты. В рацион вводятся следующие продукты:
- фрикадельки или котлеты из диетического мяса или рыбы;
- измельчённые каши;
- белый хлеб из муки высшего сорта, но не более 100 г в сутки.
Правильное питание в период ремиссии: что можно и нельзя, как готовить еду
Во время ремиссии больному назначается стол №1. За день необходимо употреблять:
- белки — 400 г;
- углеводы — 90 г;
- жиры — 90 г;
- жидкость — не менее 1,5 л.
Диета имеет и другие особенности:
- количество соли — не более 10 г в день;
- дневная масса рациона — не более 3 кг;
- приготовление блюд на пару или с помощью варки;
- пища подаётся в измельчённом виде.
Стол №1 вводится через 20–24 дня после начала стадии обострения и с учётом состояния больного.
Диетическое питание после операции: подсохший хлеб, омлет, мясо на пару и другие продукты
Хирургическая диета назначается после проведённых вмешательств — на 4–5 день пребывания больного в условиях стационара. Пациенту разрешены следующие блюда:
- некрепкий чай;
- белый хлеб (подсохший);
- желе;
- кисель на крахмале;
- овощной бульон;
- паровые омлеты;
- диетическое мясо, приготовленное на пару.
Супы, вторые блюда и другие продукты: что можно и что нельзя — таблица
| Разрешённые продукты | Запрещённые продукты |
|
|
Галерея противопоказанных продуктов при язве 12-перстной кишки
Можно ли похудеть при язве: какой диеты разрешается придерживаться
Диетотерапия заключается в отказе от большинства привычных продуктов. При дефиците килокалорий возможно эффективное похудение. Кроме того, терапия любой серьёзной патологии — это стресс для организма. При исключении из рациона копчёностей, мучного, сладкого, жирного, алкоголя будет обеспечен необходимый дефицит килокалорий, что и будет способствовать похудению.
Голодать во время терапии патологий желудочно-кишечного тракта категорически запрещается.
Это допускается лишь в периоде обострения заболевания, когда пациент после приступа в течение 2–3 дней будет придерживаться питьевого режима, исключив любую пищу. Специально худеть разрешается по окончании курса терапии.
Рецепты блюд при язвенной болезни двенадцатиперстной кишки
Для пациента вводятся существенные ограничения в питании, но это не означает, что рацион больного существенно оскудеет. Существует множество вариантов приготовления блюд, которые не только отличаются своей полезностью, но и приятным вкусом.
Суп-пюре из моркови, картофеля и кабачков со сливочным маслом
Пациенту рекомендуется употреблять измельчённые блюда, коим является суп-пюре. Потребуются ингредиенты:
- небольшой пучок зелени (укроп, петрушка);
- морковь средних размеров — 2 шт.;
- кабачки — 2 шт.;
- картофель — 4 шт.

Суп-пюре прост в приготовлении и полезен для пациента
Этапы приготовления супа-пюре:
- Очистить и измельчить овощи.
- Варить продукты в подсоленной воде до состояния готовности.
- Извлечь ингредиенты, отвар не выливать.
- Измельчить овощи до однородной консистенции с помощью блендера, постепенно добавляя немного отвара.
- Добавить (по желанию) немного сливочного масла и украсить измельчённой зеленью.
Паровой пудинг из тыквы с яблоками
Тыквенный пудинг станет прекрасным дополнением к диетическому питанию больного. Потребуются компоненты:
- нежирное молоко — 20 г;
- яблоки — 140 г;
- мякоть тыквы — 150 г;
- мёд — 10 г;
- манная крупа — 10 г;
- куриные яйца — 2 шт.
Приготовление блюда:
- Смешать мякоть тыквы и измельчённые яблоки с помощью блендера, затем варить 15 минут на медленном огне.
- Добавить в смесь молоко и манку и поставить на медленный огонь.
- Довести блюдо до кипения.
- Взбить яйца, затем добавить их вместе с мёдом в яблочно-тыквенную смесь.

Тыквенный пудинг — вкусный десерт, который прекрасно впишется в рацион больного
Завершающим этапом является приготовление блюда в мультиварке или на пару в течение 30–40 минут.
Примерное меню на неделю: что можно кушать — таблица
| Название диеты/Дни недели | Стол №1 | Стол №1а | Стол №1б |
| Понедельник |
|
|
|
| Вторник |
|
|
|
| Среда |
|
|
|
| Четверг |
|
|
|
| Пятница |
|
|
|
| Суббота |
|
|
|
| Воскресенье |
|
|
|
Результат диеты
Правильно подобранное питание благоприятно сказывается на состоянии больного:
- уменьшается интенсивность и частота появления болезненных ощущений;
- снижается вероятность возникновения вздутия живота и отрыжки;
- уменьшается нагрузка на органы пищеварения;
- запускается процесс восстановления тканей.
Обратите внимание! Вносить изменения в диету разрешено только после посещения врача и обнаружения им положительных изменений.
Победить язву двенадцатиперстной кишки можно, если соблюдать предписания врача и придерживаться специальной диеты. В этом случае уменьшается риск возникновения обострения, а состояние больного стабилизируется на длительное время. Следует помнить, что рацион подбирается для каждого пациента с учётом его индивидуальных особенностей, иначе добиться положительного и стойкого результата очень трудно.
- Автор: Алёна Климова
- Распечатать
Здравствуйте! Меня зовут Алёна. Мне 35 лет. По образованию – медик.
Оцените статью:
Источник
