Кормление тяжелобольных в соответствии со стандартной системой диет

Студент должен знать:
1. Организацию лечебного питания согласно основным столам и вариантам диет.
2. Какой стол назначают при заболеваниях сердечно-сосудистой системы, печени, желудка, почек.
3.Знать способы искусственного кормления больных.
Студент должен уметь:
1. Совместно с палатной сестрой осуществлять контроль питания больных, участвовать в приеме передач.
2. Накормить больных в столовой.
3. Провести уборку в столовой и обработку посуды.
Студент должен владеть:
1. Методикой организации лечебного питания в стационаре.
2. Навыками санитарно-просветительной работы по здоровому и диетическому питанию с учетом.
3. Техникой кормления тяжелобольного.
Питание больных представляет один из основных лечебных факторов, который при ряде заболеваний носит определяющие значение в выздоровлении или предотвращении прогрессирования заболевания. Правильно подобранная диета, помощь и поддержка медицинских работников в её организации значит очень много для каждого больного. Особую роль играет организация питания у тяжелых больных, нуждающихся во введении пищи необычным путём (через стому, зонд, парентерально), этим больным обязательно требуется повышенное внимание и забота, психологическая поддержка в трудную минуту.
Лечебное питание– это система организации приготовления и индивидуальной раздачи блюд в лечебном учреждении в соответствии с особенностями больных.
Питание больных в ЛПУ осуществляется централизованно, т.е. пища готовится на пищеблоках, раздача пищи производится согласно диет столам в столовых буфетчицей.
Виды питания:
· Естественное – ест самостоятельно
· Искусственное – через желудочно-кишечный тракт
А) энтеральное – зонд, гастростома, еюностома
Б) парентеральное – проводится у больных в бессознательном состоянии, после операций на ЖКТ.
Элементы диеты (по И.К. Латогузу, 2002):
· Энергетическая ценность и химический состав (определенное количество белков, жиров, витаминов и минеральных веществ).
· Физические свойства пищи (объем, масса, консистенция, температура).
· Достаточно полный перечень разрешенных и рекомендованных пищевых продуктов.
· Особенности кулинарной обработки пищи.
· Режим питания (количество приёмов пищи, время питания, распределение суточного рациона между отдельными приёмами пищи).
Индивидуальные требования к питанию больного (по И.К. Латогузу, 2002):
· Возможность варьировать по своей энергетической ценности в соответствии с энергозатратами организма.
· Обеспечивать потребности организма в пищевых веществах с учетом их сбалансированности.
· Вызывать оптимальное заполнение желудка, необходимое для достижения легкого чувства насыщения.
· Удовлетворять вкусы больного в рамках, дозволенных диетой, с учетом переносимости пищи и разнообразия меню. Однообразная пища быстро приедается, способствует угнетению и без того нередко сниженного аппетита, недостаточное возбуждение деятельности органов пищеварения нарушает усвоение пищи.
· Обеспечивать правильную кулинарную обработку пищи с сохранением высоких вкусовых и ценных свойств исходных пищевых продуктов.
Различают следующие виды кормления больных:
1. Активное – больной самостоятельно принимает пищу.
2. Пассивное – для принятия пищи больному требуется посторонняя помощь.
3. Искусственное – поступление питательных веществ происходит необычным путём (через зонд, фистулу, в виде внутривенной инфузии или подкожной инъекции).
Раздача пищи. Раздача пищи осуществляется буфетчицей и палатной медицинской сестрой в соответствии с данными порционного требования (составляется по указаниям врача для каждого больного). Для больных, находящихся на общем режиме столы сервируются в столовых (буфетных), а пациентам с палатным и постельным режимом пища доставляется непосредственно в палату. Перед раздачей пищи медицинская сестра надевает отдельный халат с маркировкой «для раздачи пищи» и моет руки.
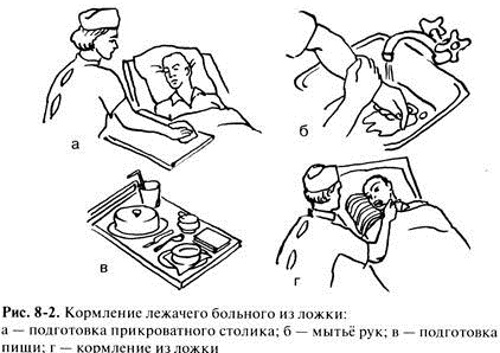
Кормление тяжелобольных организуется в палате. Перед кормлением необходимо завершить все процедуры, физиологическое отправление, уборку. Больному моют руки, грудь накрывают салфеткой, усаживают в удобное положение. Для удобства кормления может использоваться выдвижной прикроватный столик, на который накрывается чистая салфетка, он сервируется тарелками с пищей, поильником, ложкой. При полусидячем положении больного медсестра левой рукой поднимает голову вместе с подушкой, а правой подносит ко рту больного ложку с пищей или поильник с чаем, соком или супом. При кормлении тяжелобольных значение должно предаваться температуре пищи, необходимо следить, чтобы она была не горячей, но в то же время согревала больного, была ему приятной и комфортной. Не стоит торопить больного при приёме пищи, т.к. это может привести к тому, что больной подавится.
После окончания кормления необходимо убрать посуду, тщательно стряхнуть крошки с постели (профилактика пролежней), уложить пациента в удобное положение.
В настоящее время диетическое питание в стационарах осуществляется согласно приказа Минздрава №330 от 5 августа 2003 года «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ» (таблица).
| 1. Основной вариант стандартной диеты | От 1 до 15 стола, все заболевания в стадии ремиссии | 2170-2400 ккал, соль 6-8 г/сут, продукты отварные, на пару, запеченные, горячие блюда 60-65ºС, холодные – 15ºС 4-6 раз в сутки, вода до 2 л |
| 2. Варианты диеты с механическим и химическим щажением | 1б, 4б, 4 в, 5 стадия обострения или нестойкая ремиссия | 2170-2400 ккал/сут, протертые и непротертые блюда |
| 3. С повышенным содержанием белка | 4, 5, 7, 9, 10 б, 11, Демпинг-синдром, 2-4 месяца после резекции желудка, хронический энтерит, хронический гломерулонефрит, стихающая активность, хронический панкреатит, ремиссия, ревматизм, туберкулез, малокровие, ожоговая болезнь | Белок до 120 г. Животного белка до 50 г. Жиры до 90 г, углеводы до 350 г, энергетическая ценность 2080-2690 ккал. |
| 4. С пониженным содержанием белка | 7 б, 7 а. Хронический гломерулонефрит со сниженной азотовыделительной функцией почек | Белок от 0,8 до 0,3 г/сут, соль до 3 г/сут., жидкость до 1 л/сут. Нельзя: какао, шоколад, алкоголь, соленые закуски. Пища готовится на пару или отваривается, энергетическая ценность 2170-2650 ккал |
| 5. С пониженной калорийностью | 8, 9 а, 10 с. Ожирение, сахарный диабет 2 типа, заболевания сердечно- сосудистой системы | калорийность 1300-1600, соль 3-5 г/сут. Рекомендуется употребление клетчатки (овощи, фрукты, отруби) |
Текущая дезинфекция в раздаточной (буфетной) комнате отделения:
· Посуда– мойка посуды включает обезжиривание, дезинфекцию и ополаскивание. Для обезжиривания применяют 200г соды на 10л воды с 0,5%-ным моющим средством. Для дезинфекции посуду помещают в 0,5% раствор хлорамина на 10мин.(в качестве альтернативы применяют 0,5% раствор хлорной извести.- 30мин, или 1% раствор сульфохлорметила , 1% раствор дихлор-1 или кипячение 30мин), для ложек, вилок – кипячение 30мин. Ополаскивание производится в горячей проточной воде, затем – просушивание.
· Ветошь для посудыкипятят в 2% растворе соды – 15мин., затем погружают в 0,5% раствор хлорной извести на 1ч для отбеливания, после этого – стирка, сушка. Ветошь хранится в промаркированных ёмкостях – «ветошь чистая», «ветошь грязная».
· Тележки –проводят двукратное протирание 1% раствором хлорамина до полного высыхания.
Источник
Процедура кормления тяжелобольного и уход за таким пациентом – комплекс ответственных ежедневных мероприятий, требующих специальной подготовки, большого терпения и психологической устойчивости. Разработанный алгоритм подразумевает знание тонкостей процесса и неукоснительное соблюдение гигиенических норм.
Категория тяжелобольных пациентов и особенности их кормления
В особом уходе нуждаются люди старческого возраста, с ограниченной подвижностью, некоторыми хроническими патологиями. Условно таких пациентов подразделяют на логические категории.
В самые обширные из них входят люди с ограниченными физическими возможностями и послеоперационные больные. Особого терпения требует уход за детьми с врожденными двигательными нарушениями.
К категории хирургических пациентов причисляют людей, которые восстанавливаются после следующих видов операций:
- кардиологических;
- урологических;
- гастроэнтерологических;
- гинекологических;
- офтальмологических.
Кормление тяжелобольного пациента алгоритм требует проводить с учетом состояния здоровья и текущих потребностей. Обширная категория – люди с травматическими повреждениями позвоночника, переломами конечностей и несущих скелетных костей.
Особого ухода и помощи в приеме пищи требуют пациенты с психическими расстройствами и неврологическими нарушениями. Кормление тяжелобольных выполняется пероральным либо зондовым способом.
Выбор подходящей техники обусловлен состоянием пациента и клиническими показаниями. Индивидуальными особенностями отличается кормление людей с челюстно-лицевыми травмами, у которых сильно затруднена жевательная функция.
Типичные проблемы питания тяжелобольных:
- отсутствие аппетита;
- осложненное глотание;
- необходимость подбора оптимальной температуры и консистенции подаваемой пищи;
- частое изменение вкусовых предпочтений;
- обильное слюноотделение;
- дыхательные расстройства;
- нарушение мелкой моторики;
- сухость слизистой оболочки ротовой полости;
- тошнотно-рвотные позывы во время процедуры;
- необходимость придерживаться специальной диеты;
- нарушения стула;
- желудочно-кишечные расстройства;
- нестабильность психического состояния пациента;
- отказ от приема пищи.
Технические особенности и необходимое оснащение определяются применяемой методикой питания, которая обусловлена клинической либо бытовой необходимостью.
Алгоритм и техника кормления тяжелобольного пациента из ложки
Такой способ питания используют при невозможности самостоятельного приема пищи больным из-за ограниченной двигательной активности, но при сохранной жевательной и глотательной функции.
Подобная ситуация характерная для пациентов с вестибулярными нарушениями, травматическими повреждениями, в период послеоперационной реабилитации. Кормление ложкой – часто применяемая и наиболее простая из всех процедур подобного предназначения.
При такой технике питания подают удобную для пережевывания и легко усваиваемую еду. Твердые продукты мелко нарезают, чтобы упростить их подачу ложкой и процесс поглощения. Но не стоит кормить тяжелобольного только протертой едой.
От такого питания мало гастрономического удовольствия. К тому же оно угнетает функции желудочно-кишечного тракта. Ложкой можно подавать жидкие, твердые и замороженные продукты, включая йогурты, фруктовые и овощные пюре.
Нужно соблюдать подходящий для больного и рекомендованный врачом температурный режим пищевых смесей. Для пациентов с зубными протезами наиболее приемлемы для кормления ложкой супы, каши, блюда в виде пюре.
Оснащение
Для такой техники питания можно использовать столовый поднос или сервировочный столик.
Оснащение требуется самое простое:
- приготовленная пища оптимальной температуры;
- столовая или чайная ложка;
- стакан, если предполагается подавать напиток;
- несколько бумажных салфеток;
- пищевая трубка-соломина;
- полотенце.
Для тяжелобольных с частично ограниченными функциями жевания и глотания важно определить тип пищи, с поглощением которой не возникнет сложностей. Необходимо обеспечить физический и психоэмоциональный комфорт пациента.
Желательно не подавать блюда слишком горячими либо чересчур холодными. В большинстве случаев для тяжелобольных людей лучше всего подходит пища комнатной температуры.
Пациентам с нарушенными пищеварительными функциями нельзя подавать газированные напитки и продукты, вызывающие брожение в желудочной полости. В оснащение должны входить не бьющиеся, не острые, не скользкие столовые приборы и посудные принадлежности.
Подготовка к проведению процедуры
Кормление тяжелобольного пациента алгоритм требует выполнять с неукоснительным соблюдением гигиенических норм. Предварительно следует согласовать с врачом список разрешенным продуктов и блюд.
При кормлении инфекционного пациента требуется соблюдение дополнительных мер противоэпидемиологической безопасности. Все используемые предметы, посуда и принадлежности обрабатывают антисептическим раствором до и после применения.
Подготовительные мероприятия:
- За 10-15 мин. до процедуры кормления пациента нужно предупредить о предстоящем приеме пищи и заручиться его согласием.
- Удобно организовать пространство – освободить место на прикроватной тумбочке, расставить около кровати раскладной столик или принести специальный поднос с ножками.
- Помочь больному занять положение Фаулера – промежуточную между сидением и лежанием позу.
- Произвести необходимые гигиенические манипуляции.
- Накрыть грудь больного полотенцем, а подбородок – столовой салфеткой.

Кормящий должен тщательно вымыть руки. Рекомендуемая температура супов, каш и других горячих блюд – +60°С. Прием пищи пациентом базируется на принципах соблюдения щадящего психику тяжелобольного режима питания и создания благоприятных условий жизнедеятельности.
Выполнение процедуры
Необходимо проверить температуру подаваемой пищи. Для этого небольшое количество продукта накладывают себе на тыльную поверхность запястья или капают, если блюдо имеет жидкую консистенцию.
Сначала пациенту следует предложить попробовать приготовленную пищу с помощью столовой соломины. Процедуру кормления выполняют не спеша, ориентируясь на состояние и текущее настроение больного.
Рекомендуется вслух называть каждое предлагаемое блюдо. Особенно это актуально для детей с особыми потребностями и людей с психическими расстройствами. Такой подход позволяет сформировать атмосферу эмоционального комфорта, продемонстрировать дружелюбие и установить высокий уровень доверия.
Ложку желательно наполнять едой наполовину или 2/3. Это значительно облегчает процесс кормления и уменьшает разливание жидких блюд. Чтобы незрячий пациент открыл рот, аккуратно касаются ложкой его нижней губы.
После каждой порции больному нужно давать достаточно времени для пережевывания и проглатывания пищи. Периодически протирают губы, щеки и подбородок столовой салфеткой. Все движения нужно совершать медленно и плавно, без неуместной порывистости.
 Кормление тяжелобольного пациента с ложки
Кормление тяжелобольного пациента с ложки
Правильное кормление, надлежащий уход и забота – неотъемлемая часть терапии и реабилитации тяжелобольных пациентов. Они создают благоприятный бытовой фон для скорейшего выздоровления.
Завершение процедуры
После еды пациенту предлагают прополоскать ротовую полость водой. Затем следует убрать посуду с остатками пищи, вымыть руки и произвести необходимые санитарно-гигиенические манипуляции по обработке пространства.
Все уходовые предметы и посудные принадлежности нужно хранить в чистом месте, в условиях быстрой доступности. Пациенты с физическим и умственным истощением особенно нуждаются в тщательной обработке кожного покрова после каждой процедуры кормления.
Тяжелобольные, длительное время находящиеся на постельном режиме или в условиях иммобилизации, требуют периодического изменение положения тела для предупреждения пролежней и опрелостей. Алгоритм кормления таких пациентов предусматривает после завершения процедуры проветривание помещения.
При ожирении обязательно нужно контролировать потоотделение, поскольку прием пищи активизирует работу сальных желез. Подмышечные зоны, паховые складки, участки кожи в грудной зоне у женщин после кормления нужно протирать влажной салфеткой.
Для полоскания ротовой полости можно использовать специальный состав на основе ромашки или календулы. После еды малоподвижным пациентам желательно протирать зубы ватным тампоном, смоченным в 0,5% растворе гидрокарбоната натрия.
Что делать запрещается
Ни в коем случае нельзя кормить больного принудительно, против его воли. Тяжелое физическое состояние влияет на психику пациента, делает его капризным, раздражительным и привередливым.
При отказе больного от пищи разумно смочить его губы водой и подождать появления аппетита. Разгрузочные дни полезны, особенно для людей с избыточным весом. При систематическом отказе подопечного от приема пищи нужно обратиться за врачебной консультацией.
Возможно, требуется медикаментозная терапия или коррекция психического состояния.
В большинстве случаев тяжелобольным противопоказано:
- жирные блюда;
- острая и копченая пища;
- горчица;
- алкоголь;
- крепкий чай;
- черный кофе;
- рыбные и мясные консервы;
Нельзя вводить в рацион пациента новые продукты без согласования с врачом. Запрещено кормить тяжелобольного быстро и в неудобной позе, способствующей утомлению.
Как кормить пациента из поильника?
Такое приспособление облегчает процесс подачи пищи людям с ограниченной подвижностью, нарушенной жевательной способностью и глотательным рефлексом. Конструкция поильника позволяет соблюдать гигиену, не запачкать одежду и постельное белье.
Приспособления такого предназначения изготавливаются из гипоаллергенного полимера или небьющегося фарфора. На корпус большинства моделей нанесена специальная шкала, которая позволяет точно отмерять объем пищи. Поильники закрываются съемной крышкой либо имеют монолитную конструкцию.
Они оснащаются заменяемым мундштуком, специальной трубкой для подачи жидких блюд, широким носовым элементом, через который легко проходят куски твердой пищи. Техника кормления зависит от конструкции поильника.
Если больной частично сохранил способность к самообслуживанию, он сможет легко управляться с этим простым и удобным устройством без посторонней помощи. Стандартный пластиковый поильник имеет малый вес (около 90 г) и форму широкой чаши объемом 200 мл.
Герметичная крышка и шкала на боковой поверхности обеспечивают удобство использования медицинского аксессуара. Для кормления тяжелобольного ребенка предназначаются поильники яркого дизайна с фиксированной полой трубкой. Такие устройства приспособлены только для подачи напитков и жидких блюд.
Подготовка к проведению процедуры
Кормление тяжелобольного пациента алгоритм требует выполнять в максимально гигиеничных условиях. Поильник существенно облегчает их создание. Перед заполнением пищей проводят дезинфекцию приспособления.
Нужно тщательно протереть поднос, прикроватную тумбочку или сервировочный столик. Правила проведения подготовительных мероприятий определяются состоянием пациента. Особую осторожность нужно проявлять при кормлении лиц, перенесших хирургическое вмешательство.
Необходимо минимизировать двигательную активность пациента для предупреждения расхождения швов, возникновения тромбоэмболии и других нежелательных последствий.
Послеоперационный период сопровождается неопасными для жизни, но довольно мучительными эффектами в первые 2 суток:
- болевым синдром;
- анестетической заторможенностью;
- нарушением сна;
- пересыханием губ и ротовой полости;
- сложностями с деуринацией;
- желудочно-кишечными расстройствами;
- жаждой;
- повышенным газообразованием;
При подготовке к кормлению с помощью поильника следует учитывать эти моменты и проявить большое терпение. Характер самих предварительных мероприятий не отличается от таковых при подаче еды посредством ложки.
Выполнение процедуры
Аппетит стимулирует приятный вид блюд и общая атмосфера опрятности.
Порядок действий:
| Этап манипуляции | Обоснованная необходимость |
| Продезинфицировать все предметы, принадлежности и посуду. Вымыть руки желательно на виду у пациента. | Соблюдение гигиенических норм и инфекционной безопасности. |
| Поместить приготовленное блюдо в поильник. | Выполнение процедуры на глазах у пациента стимулирует аппетит. |
| Расположить больного в максимально комфортном положении с учетом его состояния. | Создание физиологического и анатомического комфорта, уменьшение риска пищевой асфиксии при проглатывании. |
| Прикрыть подбородок и грудь пациента полотенцем или бумажными салфетками. | Предупреждение загрязнения одежды и постельного белья. |
| Начать кормление с помощью поильника небольшими порциями. | Обеспечение комфортного приема пищи. |
Выполнять процедуру рекомендуется сидя, поместив пациента в позу Фаулера и слегка придерживая его голову рукой. Нельзя оставлять на тумбочке остывшую еду. Это не способствует созданию гигиеничной атмосферы, благоприятной для скорейшего выздоровления.
После завершения кормления следует протереть губы пациента чистой салфеткой. Необходимо дать ему прополоскать ротовую полость дезинфицирующим составом на основе ромашки или календулы для предупреждения размножения бактериально-грибковой микрофлоры на фоне угнетенного иммунитета.
Алгоритм кормления через назогастральный зонд
Такое медицинское приспособление представляет собой гибкую трубку, изготовленную их нетоксично-имплантационного и химически инертного поливинилхлоридного материала, полиуретана либо силикона высшей категории очистки. Стерильный инструмент подается через носоглоточную полость в пищеводный канал.
Кормление тяжелобольного пациента алгоритм требует выполнять с использованием назогастрального зонда диаметром 5-8 мм. Перед проведением процедуры его помещают в морозильную камеру на 1-1,5 ч. Это придаст полимерному материалу повышенную жесткость.
В экстренной ситуации для быстро охлаждения можно использовать сухой лед. Назогастральный зонд подходит для подачи не любой пищи. Эта техника предназначается питания пациентов в бессознательном, коматозном и других угрожающих жизни состояниях.
Длина инструмента варьируется в пределах 38-120 см. Это позволяет подобрать приспособление для ребенка или взрослого с учетом индивидуальных антропометрических особенностей. Установку назогастрального зонда выполняет врач-реаниматолог.
Погружной наконечник устройства закруглен, что позволяет избежать травмирования стенок пищеводного канала. Современные модели имеют отверстия на боковых поверхностях, которые снижают вероятность демпинг-синдрома – быстрого движения непереваренных продуктов из желудочной полости в кишечник.
Подготовка
Для комфортного введения назогастрального зонда используют увлажняющую смазку. Подойдет вазелиновое масло, медицинский глицерин или другой нейтральный состав с улучшенными скользящими характеристиками. Заранее нужно налить в чистую емкость 30-50 мл воды и подготовить питьевую трубку.
Для кормления тяжелобольного через назогастральный зонд понадобятся:
- шприц Жане;
- лейкопластырь;
- медицинский зажим;
- ножницы;
- заглушка для наружного наконечника инструмента;
- безопасная булавка;
- поднос или лоток;
- матерчатое полотенце;
- несколько столовых салфеток;
- хирургические перчатки.
Рекомендуется использовать полиуретановое приспособление. Такой материал термопластичен. Под воздействием теплой пищи и температуры биологических тканей он разогревается и размягчается, что существенно облегчает процедуру кормления.
Химическая инертность придает ему резистентность к агрессивной среде желудочной кислоты. Назогастральный зонд из полиуретана можно инсталлировать на срок до 30 дней. Рентгеноконтрастные свойства материала делают его хорошо различимым на снимке и позволяют контролировать процесс питания пациента, находящегося без сознания.
Последовательность подачи пищи
Больного усаживают или укладывают на кровать. Внешний конец инструмента прикрепляют к одежде безопасной булавкой на уровне эпигастральной зоны. Наружную часть зонда фиксируют зажимом. Не любую пищу можно подавать с помощью назогастральной техники.
Для питания тяжелобольных зондовым способом предназначаются:
- сбалансированные лечебные смеси энтерального применения;
- жидкие молочные продукты;
- бульоны;
- фруктовые соки и компоты;
- водянистые пюре;
- манная каша.
Рекомендуемая начальная порция – 20 мл. Со временем объем можно увеличить до 400 г. Для кормления назогастральным способом к наружному концу зонда нужно прикрепить шприц Жане, заполненный питательным составом, разогретым до +38…+40°С.
Состав следует вводить в желудочную полость медленно, без избыточной компрессии. Рекомендуемая скорость подачи пищи – 300 мл/10 мин. Кормление начинают с жидкого бульона без твердых фракций. Затем можно вводить более плотные молочные продукты.
После этого подают кашу и завершают процесс натуральным фруктовым соком без консервантов и синтетических красителей либо компотом. Суточный объем подаваемой через назогастральный зонд пищи не должен превышать 2 л.
Алгоритм кормления через гастростому
Такая экстремальная техника применяется только при крайне тяжелых физиологических состояниях пациента.
К ним причисляются:
- неоперабельные гиперплазии носоглоточной полости или пищеводного канала;
- сращение органов, сдавливающее пути подачи питательной смеси;
- опухолевое новообразование входного отдела желудочного органа;
- рубцовое сужение пищеводного тракта, не поддающееся устранению бужированием;
- травматическое повреждение либо огнестрельное ранение брюшной полости;
- образование пищеводно-трахеального или бронхиального свища;
Гастростома – функциональное отверстие в желудочной полости, которое сообщается с наружной средой. Его создают при невозможности или сильном затруднении питания менее экстремальными способами.
Подготовка
Для кормления тяжелобольного пациента через гастростому используют шприц Жане, сосуд с пищей и 100 мл кипяченой воды. Поскольку отверстие открывает внутреннее пространство желудочной полости, важно соблюдать максимальную гигиеничность процедуры.
Существуют специальные жидкие смеси для энтерального кормления. Желательно использовать именно их. Через гастростому подают только жидкие продукты. Необходимо использовать хирургические перчатки. Температура смеси не должна превышать +40°С.
Выполнение процедуры
Зажим отсоединяют от одежды, снимают стерильную заглушку и прикрепляют к наружному концу зонда шприц Жане или специальную воронку, через которую в желудок вводят энтеральную смесь, насыщенную витаминами и микроэлементами. Такую процедуру выполняет подготовленная больничная медсестра.
После выписки кормлением тяжелобольного пациента через гастростому могут заниматься родственники. Алгоритм требует медленной подачи жидкой пищи небольшими порциями. Рекомендуемый разовый объем – 300-400 мл. Такое питание называют болюсным.
Видео о кормлении тяжелобольных
Кормление тяжелобольных пациентов:
Источник
