Энтероколит у новорожденного диета кормящей мамы


Энтероколит у новорожденных встречается не часто, но представляет большую опасность для жизни малыша. Заболевание прогрессирует на фоне несформированности отделов пищеварительного тракта (тонкого и толстого кишечника). Обычно это внутриутробная патология, и оставлять ее без внимания нельзя.
Энтероколит у новорожденных: симптомы и виды
При энтероколите кишечника у новорожденных клиническая картина может говорить о банальных коликах, которые мучают каждого ребенка раннего возраста. Однако постоянная плаксивость, вялость, сонливость и усталость малыша первых дней жизни требует обязательной консультации детского врача.
Весьма тревожными признаками считаются очень высокая температура (39°) и регулярный понос. Эти явления сопровождаются болью в животе, о которой кроха заявляет плачем, также ребенок подводит ножки к животику. Это повод вызвать скорую помощь.
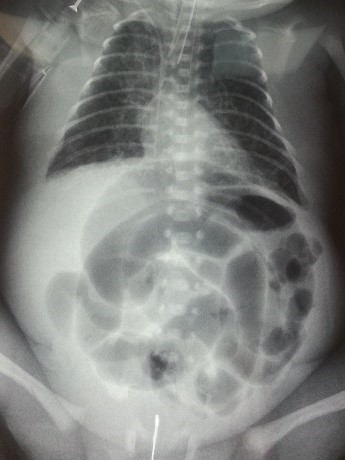
Энтероколит у новорожденного определяется на рентгене, как на фото
У новорожденных патология бывает хронической и некротической. Хронический тип болезни часто сопровождается развитием анемии, определить которую возможно по анализам крови. Некротический (некротизирующий) энтероколит определяется при помощи рентгена или УЗИ-обследования.
Говорят дети! — Мам, что значит «моно»?
Объясняю на примерах — моно-стерео, монохром…
— Ну, понятно. Лиза же одна на картине, поэтому Моно Лиза.
Некротизирующий энтероколит встречается у младенцев, рожденных преждевременно с массой тела до 2 кг. Как правило, образуются язвы в пищеварительном тракте, поэтому в таких случаях рекомендуется срочная операция.
Энтероколит с некрозом кишечника принято подразделять на несколько стадий.
Опытный врач способен определить энтероколит у новорожденного при пальпации
- Начальная (продромальная) форма. Развивается без осложнений, характеризуется вздутием живота, общей слабостью и мраморностью кожных покровов. В каловых массах новорожденного пока еще отсутствуют кровяные прожилки.
- Стадия симптомов. Начинается появление признаков заболевания на 6-10-й день после поражения кишечника. Симптомы развиваются стремительно: ребенок начинает чаще срыгивать непереваренным молоком, рвота фонтанирующая, быстро теряется масса тела.
- Предперфорированная форма. Наблюдается резкое снижение функций переваривания пищи, возможен парез кишечника. В дальнейшем развивается рвота темно-коричневого цвета, с примесью желчи, нередко диагностируют кишечную непроходимость.
- Перитонит перфоративный опасен для жизни новорожденного, в этом случае наблюдается напряжение брюшных стенок из-за сильного скопления газов, температура тела снижается. Ребенку необходима срочная операция.
Опасные причины воспаления ЖКТ у деток
Основной причиной заболевания у младенцев считается плохое развитие органов желудочно-кишечного тракта (внутриутробная патология). Однако существуют еще некоторые факторы риска, провоцирующие заболевание:
- перенесение матерью кишечной инфекции во время беременности (первый и третий триместр);
- лямблиоз и поражение кишечника глистами у беременной;
Инфицирование беременных в первом и третьем триместре может стать причиной энтероколита у новорожденных
- ранний токсикоз в сочетании с несбалансированным питанием;
- прием лекарственных средств, не разрешенных при беременности (в частности антибиотиков);
- несоблюдение гигиены новорожденного (редкие купания, обращение с новорожденным немытыми руками);
- неонатальное или внутриутробное поражение стафилококком.
Обратите внимание! Аллергические реакции, например на молочный белок или глютен, также могут вызвать развитие энтероколита у новорожденных, поэтому важно следить за состоянием малыша после каждого приема им пищи. Важно учитывать, что ела и пила кормящая мать.
Определим способ лечения проблемы у новорожденных и детей до года
Назначить правильное лечение возможно лишь при точной диагностике: доктор анализирует жалобы родителей на состояние ребенка и сопоставляет их с клиническими проявлениями.
Далее малышей направляют на сдачу анализа, в частности исследуют кал. Нередко при такой процедуре специалисты обнаруживают мелкие сгустки крови или яйца гельминтов. Затем берется кровь на определение ионного равновесия и исключение малокровия. В случае если эти патологии подтверждаются, есть повод говорить о проблемах с пищеварением.

При подозрении энтероколита у новорожденных берется анализ на наличие инфекции, который осуществляется в лаборатории
Обязательно делается бактериологический посев, в котором определяют инфекционного возбудителя. Только после этого приступают к антибактериальной терапии.
Внимание! Если врачи установили сложную форму энтероколита, назначение антибиотиков осуществляется до результатов анализов на предмет инфицирования желудочно-кишечного тракта.
Применение лекарственных средств для лечения некротического энтероколита у младенцев зависит от возраста ребенка, а также от формы патологического процесса. Терапия состоит из нескольких важных этапов:
- восстановление жидкости, которая была потеряна во время рвоты и жидкого стула (то есть происходит ликвидация обезвоживания организма). Малышу показано введение водно-солевых растворов внутривенно и внутримышечно, так как отпаивание бывает невозможным из-за слабости ребенка;
- назначается обязательная диета, чем малыш меньше, тем легче вводить питание внутривенно. Это необходимо для того, чтобы разгрузить систему пищеварения;
В качестве реабилитации после энтероколита у новорожденных может быть назначен специальный массаж
- применяется терапия антибиотиками. Однако ее назначают только после результатов анализов кала, а при необходимости оперативно начать лечение назначают антибиотики широкого спектра действия (Тетрациклин, Амоксицилин, Амоксиклав, Билмицин).
- в комплексе с антибиотиками назначаются пре- и пробиотики. Они обязательны для восстановления кишечной и желудочной микрофлоры, необходимой для нормального пищеварения, так большинство лекарств подавляют полезные бактерии.
- применяются энтеросорбенты Смекта, Регидрон, Стопдиар, Полисорб. Они помогают противостоять патогенным микроорганизмам, выводят токсины.
- после курса лечения новорожденному прописываются препараты, нормализующие пищеварение, например, Креон, а также витамины, быстро восполняющие недостаток полезных ферментов.
Обратите внимание! При энтероколите и после его лечения кормящей матери показана особая диета с исключением соленых, острых и кислых продуктов. Также недопустимо использование полуфабрикатов и приправ.
Осложнения энтероколита и профилактика
Нередко врожденный недуг у детей до года осложняется следующими симптомами:
- возникает сужение кровеносных сосудов;
- снижается кровообращение в брюшном отделе, что чревато омертвлением тканей;
- изменяется микрофлора, которая теперь свободно пропускает все микробы;
- характерно растяжение и вздутие кишечника.
Сужение кровеносных сосудов является осложнением энтероколита у новорожденных
Чтобы предупредить развитие данной патологии, следует избегать инфицирования в течение беременности, а также, организовать правильный уход за ребенком после его рождения. Сохраняйте грудное вскармливание, а для младенцев, попадающих в группу риска, стоит сделать питание дробным.
Говорят дети! Забираю на днях сына (4,5) из садика:
— Чем вы таким интересным занимались на площадке?
— Искали жучков, червячков, улиток…
— Нашли?
— Да.
— Надеюсь, вы их не обижаете?
— Не-е, положили в формочку, засыпали песочком и не обижаем.
Напоследок посмотрите наше видео, где рассматриваются симптомы энтероколита у новорожденных.
Источник
Энтероколит у новорожденных – инфекционное заболевание, которое проявляется в виде воспаления тонкой кишки (энтерита) и толстой кишки (колита). Большинство врачей склоняется к мнению, что огромное влияние оказывают факторы внутриутробных патологий и отсутствие надлежащей гигиены в период беременности. Таким образом, при постановке диагноза и его дифференциации от других кишечных инфекций учитываются факторы риска, имевшие место во время беременности и в неонатальный период. О причинах, признаках и лечении расскажем в статье.
Причины
 Несмотря на то, что чаще всего энтероколит встречается у недоношенных детей, в частности тех, чей вес при рождении составлял менее 2-х кг, заболевание носит инфекционный характер и может проявиться у малыша с нормальными показателями при рождении.
Несмотря на то, что чаще всего энтероколит встречается у недоношенных детей, в частности тех, чей вес при рождении составлял менее 2-х кг, заболевание носит инфекционный характер и может проявиться у малыша с нормальными показателями при рождении.
Назвать точные причины возникновения энтероколита не представляется возможным, однако врачи выделяют несколько характерных особенностей:
- женщина проходила курс лечения антибиотиками в перинатальный период;
- внутриутробное или послеродовое заражение малыша паразитами;
- нарушение витаминно-минерального состава в организме матери в связи с неправильно подобранным питанием;
- состав грудного молока патологически вреден;
- внутриутробное нарушение развития кишечника (частое явление, особенно для родившихся с недостаточной массой тела);
- инфекции стафилококка, кишечной палочки;
- травма, полученная при родах;
- послеродовые осложнения (асфиксия, гипоксия и тяжелая кровопотеря);
- неправильное или несвоевременное прикладывание к груди.
Одним из подвидов является аллергический энтероколит, основными симптомами которого, являются:
- тошнота;
- рвотные позывы;
- диарея (до 10 раз в день);
- в редких случаях, наблюдаются сильные рези в области тонкой кишки.
Аллергический энтероколит может возникнуть на фоне реакции на некоторые виды возбудителей — белок куриного яйца в состав которого входит лизоцим, отдельные сорта ягод, морепродукты.
Дополнительно у пациентов с подозрением на аллергический энтероколит, наблюдался прием:
- йодосодержащих медикаментов,
- антибиотиков,
- некоторых видов сульфаниламидов.
Причиной может также стать отравление солями тяжелых металлов, грибами, лекарствами. Выявлена закономерность, что большинство случаев возникновения заболевания у новорожденных, были связаны с:
- началом родовой деятельности, раньше установленного срока;
- условиями проживания в семье с неблагополучной санитарной обстановкой;
- игнорированием предписаний врача и наличием вредных привычек у матери.
Помимо основных причин в группу риска попадают младенцы, у которых:
- кишечная инфекция попала в организм через рот (в таких случаях происходит развитие сальмонеллеза, холеры, дизентерии, шигеллеза);
- произошло заражение энтеробиозом (острицей) или аскаридозом (аскаридами). Это свойственно детям грудного возраста;
- нарушена работа поджелудочной железы, желудка или желчного пузыря;
- выявлена пищевая аллергия, преимущественно на глютен и лактозу.
 Со стороны матери причинами могут быть:
Со стороны матери причинами могут быть:
- беспричинное употребление антибиотиков, прием которых даже в малых дозах, попадает в грудное молоко;
- антисанитария в помещении новорожденного, нарушение правил гигиены по уходу за малышом;
- поражение вирусом стафилококка в период вынашивания плода;
- употребление запрещённых продуктов в период грудного вскармливания;
- неправильный ввод прикорма.
Симптомы
У детей до года энтероколит имеет тенденцию проявляться внезапными приступами с острыми болями, но случается, что болезнь протекает, скрыто, незаметно увеличивая болевые ощущения у малышей.
Заболевание имеет следующие проявления:
- частое и обильное срыгивание;
- учащенный жидкий стул (диарея);
- кровянистые сгустки в стуле новорожденных;
- вздутие живота;
- повышенный метеоризм;
- ухудшение общего состояния малыша (снижается двигательная активность);
- частая дефекация;
- боли в мышцах и судороги (вследствие обезвоживания и потери хлоридов);
- высокая температура, которая не проходит в течение 2 недель.
Самым опасным является инфекционный энтероколит, который проявляется резким повышением температуры тела. Чаще всего это значит, что в кишечник проникла инфекция или был случай проникновения вторичного инфицирования уже поврежденного участка кишечника.
Помимо описанных симптомов наблюдается:
- вялое поведение новорожденного;
- постоянная сонливость;
- снижение аппетита;
- беспричинные капризы.
В случаях с заболеванием у новорожденных чаще всего болезнь носит некротический характер. В группу риска детей, у которых может, проявится некротический энтероколит, входят:
- новорожденные, родившиеся раньше положенного срока;
- доношенные младенцы с отклонениями внутриутробного развития;
- малыши с родовыми травмами (гипоксия головного мозга, ишемия и заболевания сердца).
 В случае с подозрением на энтероколит у новорожденного необходимо знать, в каких случаях необходимо обращаться за экстренной медицинской помощью:
В случае с подозрением на энтероколит у новорожденного необходимо знать, в каких случаях необходимо обращаться за экстренной медицинской помощью:
- малышу нет 1 года;
- за 12 часов, у ребенка наблюдался понос до 10 раз;
- поднятие температуры выше 38 градусов;
- кал смешан с кровяными прожилками;
- потеря упругости кожи на фоне общей слабости малыша.
Главное помнить, что вызвав скорую помощь, необходимо постоянно восполнять потерю жидкости малышом с помощью пероральных гидратантов. В противном случае, обезвоживание, особенно у детей с маленькой массой тела, может привести к смерти. Давать лекарства не рекомендуется, поскольку медикаменты могут «смазать» имеющиеся симптомы.
Диагностика
После тщательного физического осмотра и изучения истории болезни, врач назначает проведение ряда диагностических процедур с целью уточнения диагноза и исключения грибкового или бактериального сепсиса.
При подозрении на нейтропенический энтероколит ребенку назначают рентгенографию, чтобы получить визуальную картину заболевания. Результаты рентгенограммы могут показать врачу наличие или отсутствие увеличения в воспаленных отделах кишечника.
Самыми результативными методами в постановлении диагноза на энтероколит являются копрограмма и бактериологический посев. При проведении копрограммы детально исследуется физико-химический состав кала, по результатам которого, можно обнаружить скрытое кровотечение или наличие яиц гельминта.
На заметку! Бактериологический посев определит возбудителя инфекции и даст информацию о том, к каким антибиотикам данный паразит неустойчив.
Несмотря на четко установленные правила проведения диагностики, чаще всего врачам приходится начинать лечение антибиотиками до получения результатов анализа. Если этого не сделать, то быстро прогрессирующий энтероколит способен в считанные дни привести необратимым процессов в кишечнике или смерти.
Хронический энтероколит диагностировать намного сложнее, поскольку для этого необходимо провести ряд исследований, направленных на определение степени истощенности кишечника. В этих целях назначается рентгенологическое обследование, на котором будет видно, есть ли изменения в структуре тканей и наличие язв.
Некротический энтероколит определяется при помощи ультразвуковой диагностики, которая показывает наличие свободной жидкости в брюшном отделе и скопление газов. УЗИ также покажет, есть ли некроз тканей кишечника.
Лечение
 Терапевтические меры основываются на восстановлении работы желудочно-кишечного тракта. Лечение предупреждает развитие обострения, а также предотвращает его переход в хроническую форму.
Терапевтические меры основываются на восстановлении работы желудочно-кишечного тракта. Лечение предупреждает развитие обострения, а также предотвращает его переход в хроническую форму.
Новорожденные и малыши до года в обязательном порядке переводятся на строгую диету, а также проходят курс медикаментозного лечения, который включает:
- противомикробные препараты;
- противовирусные;
- витаминные комплексы;
- ферменты;
- средства против воспаления.
В тех случаях, когда причиной болезни послужили паразиты аскаридоза или гельминтоза, прежде всего, проводится терапия с использованием противопаразитных средств. Маленьким пациентам показан постельный режим и диета №4 (после улучшения состояния — №4Б).
Терапия детей на грудном вскармливании
Терапия при энтероколите у грудничка имеет свои особенности. В первую очередь, малышам назначается соблюдение строгой диеты. У грудничка симптомы и лечение непосредственно связаны: чем острее проявляется тот или иной признак болезни, тем целенаправленнее лечение.
В случаях, когда у грудных детей наблюдается развитие острого энтероколита, в первую очередь, проводится промывание желудка. Только после этого назначается диета, основанная на чае и/или воде. Таких детей направляют в инфекционный стационар.
После окончания срока диеты грудничка можно возвращать к прежнему питанию. Первое время его необходимо кормить часто и лучше всего грудным молоком. Если женщина не может продолжать грудное кормление, то врачи могут назначить лечебную смесь для искусственного вскармливания.
Важно! Грудничкам при хронической форме болезни назначают лечение пробиотиками и прибиотиками, а также лактобактериями и в умеренном количестве сорбентами. В случаях с хроническим непрохождением каловых масс малышу назначают прием слабительных препаратов.
Лечение хронического энтероколита проводится в течение продолжительного времени и поэтапно. В большинстве случаев лечение длится от 6 до 10 месяцев, однако улучшения очевидны уже на 3-4 неделе.
Стоит помнить, что даже после значительного улучшения состояния больного, приостанавливать курс лечения не рекомендуется, поскольку это может спровоцировать рецидив заболевания.
Дети, находящиеся на общем столе, должны быть ограничены в употреблении:
- острого, соленого и кислого;
- коровьего молока;
- жирных сортов рыбы и мяса;
- меда;
- мучных изделий.
 Продукты, которые разрешено употреблять при энтероколите:
Продукты, которые разрешено употреблять при энтероколите:
- супы на нежирном бульоне;
- творог, кефир;
- яйца (отварные);
- кисель;
- сливочное масло;
- рыба нежирная;
- фрикадельки;
- запеченные овощи и фрукты.
Матери новорожденных должны придерживаться вышеописанной диеты в период грудного кормления.
Возможные последствия
Прогноз заболевания зависит от его причин и своевременного начала терапии. Профилактика заключается в предупреждении и лечении кишечных инфекций. Большую роль в дальнейшей профилактике играет правильный образ жизни и соблюдение диеты.
Несмотря на общую благоприятность прогноза, при несвоевременном лечении энтероколит может вызвать следующие осложнения:
- развитие некротизирующего энтероколита;
- возбудители могут распространиться на другие органы и вызвать, например, менингит или пневмонию;
- развитие псевдомембранозного энтероколита (характеризуется полным отсутствием бактерий в кишечнике).
Заключение
Диагноз «энтероколит» ставится новорожденным и малышам первого года жизни при одновременном наличии воспаления в тонком и толстом кишечнике. Лечение проводится, как правило, в стационаре и направлено на устранение воспаления и восстановление водно-солевого баланса организма и ферментативной функции кишечника.
Источник
Энтероколит у детей представляет собой патологический процесс поражающий одновременно слизистую тонкого и толстого кишечника. Это заболевание считается одной из распространенных патологий воспалительного характера пищеварительного тракта у детей.
При патологии отмечается развитие воспаления и отека слизистой кишечника с нарушением его нормального функционирования – моторики, нарушение всасывания и переваривания питательных веществ и неправильное выведения шлаков и продуктов обмена.
В детском возрасте болезнь протекает значительно тяжелее, а при отсутствии правильного лечения может осложняться опасными для здоровья и жизни состояниями:
- некротическим или язвенным колитом;
- прободением кишечника и перитонитом;
- сепсисом.
Наиболее тяжело энтероколит протекает у детей раннего возраста – новорожденных и грудничков.
Для полного и эффективного устранения неприятных симптомов необходима своевременная диагностика и назначение лечения.
Лечение энтероколита у детей назначается только специалистом – педиатром, инфекционистом или детским гастроэнтерологом.
Причины и факторы риска
Основные факторы, вызывающие развитие энтероколита у детей подразделяют:
Инфекционные агенты:
- патогенные бактерии (стафилококк, кишечная палочка, возбудители сальмонеллеза, дизентерии);
- вирусы (энтеровирусная, аденовирусная и ротавирусная инфекция);
- простейшие и внутриклеточные микроорганизмы;
- гельминты.
Неинфекционные факторы:
- механическое раздражение плотными каловыми массами, горячей или острой пищей или токсическое поражение энтероцитов;
- аллергическая реакция;
- неоправданный прием антибиотиков или других лекарственных средств;
- аутоиммунный процесс.
К предрасполагающим и провоцирующим факторам, увеличивающим риск возникновения воспаления в кишечнике, относят:
- незрелость внутренних органов;
- внутриутробное инфицирование плода;
- врожденные аномалии пищеварительного тракта;
- функциональные расстройства пищеварения у грудничков на фоне нарушения режима кормления;
- фоновые заболевания у ребенка (диатезы, нарушения обменных процессов, частые запоры);
- нестабильность иммунной системы у ребенка;
- употребление вредной, острой, раздражающей пищи;
- неблагоприятная экология.
Энтероколит у грудничков
Наиболее тяжело протекает энтероколит у новорожденных и детей первых шести месяцев жизни в связи с отсутствием адаптации органов пищеварения к новым условиям жизни и частые функциональные сбои желудочно-кишечного тракта.
Возбудителями энтероколита у детей раннего возраста является стафилококк или другая патогенная микрофлора, попадающая в организм малыша при не соблюдении гигиенических норм ухода, нахождении его в антисанитарных условиях, внутриутробного инфицирования малыша или врожденных аномалий желудка или кишечника.
Энтероколит может быть первичным или вторичным.
Особенности течения патологии у новорожденных зависят от возбудителя инфекционного процесса и наличия усугубляющих воспалительный процесс факторов.
Наиболее неблагоприятно инфекционный энтероколит протекает у недоношенных и ослабленных новорожденных.
Симптомы заболевания
Симптомы энтероколита, как и его терапия воспалительного процесса в кишечнике у детей зависит от вида заболевания, его причины, течения и осложнений.
Энтероколит у детей в большинстве случаев проявляется признаками похожими на кишечную колику – схваткообразными периодическими болями в животе, поэтому родители определенное время ждут пока проблема пройдет сама собой.
При этом важно знать, что при появлении болевого синдрома с определенной периодичностью и в сочетании с другими симптомами необходимо обратиться к специалисту и исключить вероятность наличия воспалительного процесса в кишечнике.
Энтероколит у ребенка проявляется:
- схваткообразными болями в животе, чаще в области пупка и левой подвздошной области, иногда ребенок не может уточнить локализацию болевого синдрома;
- учащение стула (поносом) более 8-10 раз в течение 12 часов считается неблагоприятным признаком;
- изменение характера испражнений: водянистые, с примесью зелени, слизи, крови, пенистый кал с неприятным запахом;
- повышение температуры тела;
- срыгивания или рвота;
Дополнительными признаками болезни являются:
- нарастающая вялость, слабость;
- пульсирующая головная боль;
- боли в мышцах и суставах;
- диспепсические расстройства – отрыжка, изжога, метеоризм;
- диарея чередуется с запорами.
Лечение
Терапия данной патологии направлена на уменьшение воспалительного процесса в кишечнике, восстановлении его нарушенных функций и устранении причины болезни.
Лечение энтероколита у детей включает:
- диету.
- медикаментозную терапию;
- применение народных средств.
Диета при воспалении кишечника у детей
Правильное питание при развитии энтероколита у ребенка – основа терапии и залог скорейшего улучшения состояния ребенка.
При нарушениях диеты симптомы энтероколита усугубляются и терапия как медикаментозными, так и народными средствами и терапия болезни малоэффективна.
Принципы правильного питания при энтероколите:
Из рациона ребенка полностью исключаются:
- цельное молоко и молочные продукты, кроме протертого творога;
- острые и пряные блюда;
- жареная и жирная пища;
- продукты, провоцирующие газообразование и гниение;
- макаронные изделия;
- насыщенные бульоны и крупяные супы;
- жирные сорта колбас и копчености;
- перловая, пшеничная и ячневая каши;
- яйца сваренные вкрутую
Все блюда должны быть теплыми и гомогенными и пюреобразными, пища принимается небольшими порциями.
Наиболее значимым моментом является отпаивание ребенка, при остром энтероколите в первые несколько часов от 6 до 8 назначается водно-чайная пауза для разгрузки кишечника.
Какие продукты разрешены при энтероколите:
- нежирные сорта мяса и рыбы в виде пюре или суфле;
- сухарики;
- блюда на пару или в отварном виде, овощи – отварные или печеные;
- супы на легком бульоне с добавлением риса, овсяной крупы;
- каши на воде (рисовая, гречневая, овсяная);
- омлет на пару;
- кисели, компоты из сухофруктов, зеленый чай, отвар шиповника.
Для грудничков наиболее приемлемой пищей считается грудное молоко, но его количество несколько ограничивается, а мама должна соблюдать диету.
Если малыш находится на искусственном вскармливании – применяют специальную лечебную смесь с уменьшением объема в первые дни болезни.
Медикаментозные препараты
Для лечения энтероколита у ребенка назначаются лекарственные средства направленные:
- на устранение причины (антибиотики, противовирусные, антигельминтные или антигистаминные препараты);
- на нормализацию функции кишечника (снижающие или активирующие перистальтику, энтеросорбенты, пробиотики, ферменты)
- на устранение симптомов (жаропонижающие, спазмолитики, противорвотные, антидиарейные средства);
- при выраженной интоксикации и обезвоживании малышу назначают инфузионную терапию.
Длительность курса лечения определяется лечащим врачом.
Самолечение при данной патологии неприемлемо и может усугубить состояние малыша, вызвать осложненное течение болезни и спровоцировать тяжелые последствия для здоровья ребенка, а также переход воспалительного процесса в хроническую форму.
Применение средств народной медицины
Как дополнительные средства широко используют методы народной медицины:
- отвары лекарственных трав и их сборы;
- настойка прополиса;
- соки овощей и трав, отвары сухих ягод.
врач-педиатр Сазонова Ольга Ивановна
Источник
