Диеты при гастритах с повышенной и пониженной кислотностью отличие
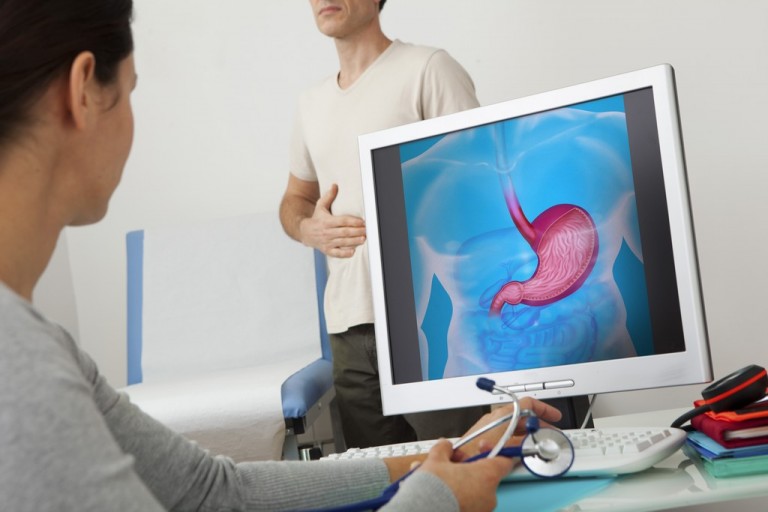
 Появление специфических симптомов гастрита является отправной точкой для тщательного анализа и визуализации воспалительного процесса в желудке с помощью фиброгастродуоденоскопии. По результатам диагностики, определившей тип гастрита с повышенной или пониженной кислотностью, назначается последующее лечение.
Появление специфических симптомов гастрита является отправной точкой для тщательного анализа и визуализации воспалительного процесса в желудке с помощью фиброгастродуоденоскопии. По результатам диагностики, определившей тип гастрита с повышенной или пониженной кислотностью, назначается последующее лечение.
Кислотность как показатель здоровья желудка
Для высвобождения и усвоения питательных веществ, содержащихся в пище, необходимо около 2 л желудочного сока, который вырабатывается несколькими типами клеток слизистой желудка:
- париетальными — секретирующими хлористоводородную (соляную) кислоту (HCl);
- добавочными — производящими слизь и бикарбонаты;
- обкладочными — вырабатывающими фермент (внутренний фактор Кастла) для перевода неактивной формы витамина B12 в активную (усвояемую).
Состав желудочного сока сбалансирован, каждое вещество в нем занимает свою нишу в переваривании пищи.
 Функции соляной кислоты в желудке
Функции соляной кислоты в желудке
Соляная кислота — главный компонент пищеварительной смеси. Ее функции:
- поддержание нормального уровня кислотности в желудке;
- защита от проникновения в организм болезнетворных бактерий и микробов;
- обеспечение набухания белковых компонентов пищи и ее гидролиза;
- стимулирование выработки секрета поджелудочной железы.
Достаточное количество хлористоводородной кислоты создает условия для стабильного пищеварения, во время которого продукты (в первую очередь белки) подготавливаются к дальнейшей обработке в системе органов ЖКТ.
Роль HCl настолько значима, что при понижении ее количества или, наоборот, перепроизводстве страдает внутренняя оболочка желудка. Как следствие гастрит с повышенной кислотностью или с пониженной кислотностью, язва желудка, злокачественные новообразования.
Факторы гиперсекреции желудка
Среда в пищеварительной системе по преимуществу кислая. Нормой уровня кислотности в просвете тела желудка является показатель pH = 1,5 — 2 единиц. Повышение секреторной функции органа или недостаточную нейтрализацию желудочного сока определяют как гиперсекрецию. Повышенную кислотность вызывают:
- ошибки питания (включение в рацион продуктов, которые увеличивают секрецию соляной кислоты);
- побочные действия лекарственных препаратов;
- неправильный образ жизни (курение, алкоголизм);
- длительное нервное напряжение.
Смещение пропорций в составе пищеварительной смеси в сторону кислот раздражает слизистую, вызывая сильное жжение и боли.
Признаки гипосекреции
Расстройства секреторной функции желудка проявляются в снижении выработки желудочного сока или в полном его отсутствии . Этот процесс именуется гипосекрецией, уменьшение выделения НСl — гипацидным, а полное отсутствие кислоты — анацидным состоянием.
Если в силу патологических расстройств в желудке отсутствует хлористоводородная кислота и пепсин, ставится диагноз ахилия — угнетение секреторной функции желудка.
Установлено, что секреторная деятельность органа понижается при:
- воспалительных заболеваниях слизистой оболочки;
- некоторых функциональных расстройствах нервной системы;
- нарушении метаболизма, связанного с дисфункцией щитовидной (эндокринной) железы или возрастом;
- лихорадочных состояниях;
- недостатке некоторых микроэлементов и витаминов В1и РР;
- заболеваниях печени.
Недостаточная концентрация кислоты вызывает такие же нежелательные симптомы, как и чрезмерная. При возрастании и снижении кислотности ослабевают защитные функции организма, усиливаются аллергические реакции, создается питательная среда для патогенов и развития хронического гастрита с повышенной или пониженной кислотностью.
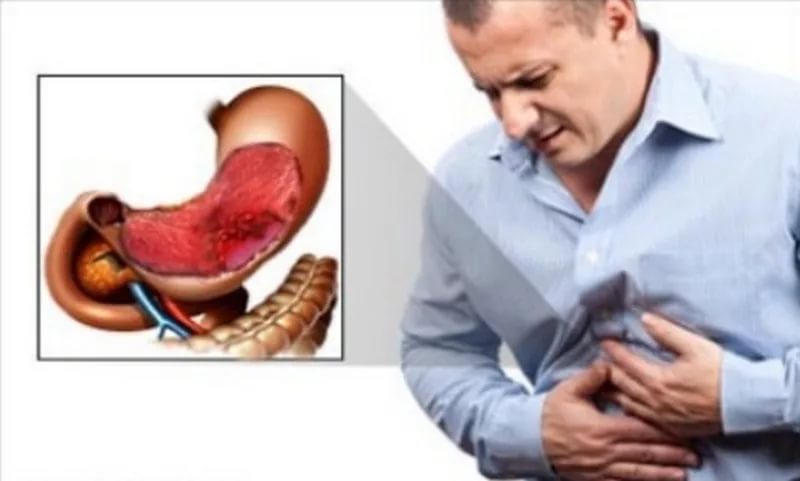 Гастрит как воспаление слизистой желудка
Гастрит как воспаление слизистой желудка
Этиология гастрита
Термин «гастрит» используется для описания любых состояний, возникающих в результате повреждения внутреннего слоя (слизистой оболочки) стенки желудка.
Классификация заболевания выделяет:
- Острый гастрит, который проявляется внезапно как реакция на раздражающий фактор: недоброкачественную или излишне горячую пищу, переедание, острые приправы, алкоголь, лекарство и др.
- Хронический гастрит, возникающий в результате длительного воздействия на слизистую раздражителями, свойственными и острой форме. Продолжительное время протекает бессистемно, проявляется атрофией эпителиальных клеток и нарушением секреторной и моторной функций желудка.
Факторы воспалительно-деструктивного процесса слизистой оболочки желудка одинаковы для гастрита с увеличенной и сниженной секрецией желудка:
- инфекционные, связанные с бактерией Helicobacter pylori;
- химические (заброс желчи, алкоголь, некоторые лекарства);
- аутоиммунные (выработка организмом антител против собственной ткани).
Недавние исследования доказали, что Helicobacter pylori, считавшаяся ранее безвредной, — основная виновница гастрита (90% причин патологии). Бактерии Helicobacter pylori (HP) хорошо адаптировались к слизистой оболочке желудка и легко распространяются, продвигаясь вместе с желудочным соком. Они производят каталазу, подавляющую иммунный ответ организма, и уреазу, защищающую бактерии от бактерицидного воздействия HCl.
Однако факторами риска по-прежнему считаются: неправильное питание, некоторые лекарственные препараты, аутоиммунная патология, повышенная или пониженная секреция желудка.
Причины гиперацидного гастрита
Высокая кислотность не заболевание, а состояние желудка, способное вызвать хроническую форму гастрита, который развивается в результате бактериальной инфекции HP. Клинические симптомы острого или хронического гастрита с усиливающейся кислотообразующей функцией желудка отличаются от признаков секреторной дисфункции.
 Хронический гастрит с избыточной секрецией чаще встречается у молодых людей и женщин. Характеризуется отсутствием иммунных нарушений, низким или нормальным уровнем гастрина — гормона, участвующего в регуляции пищеварения.
Хронический гастрит с избыточной секрецией чаще встречается у молодых людей и женщин. Характеризуется отсутствием иммунных нарушений, низким или нормальным уровнем гастрина — гормона, участвующего в регуляции пищеварения.
Факторы, провоцирующие воспаление слизистой желудка, классифицируются как внешние (экзогенные) и внутренние (эндогенные).
- Экзогенные:
- погрешности питания: излишне горячая или холодная пища, острые, жареные, жирные блюда, недоброкачественная пища;
- алкогольные и слабоалкогольные напитки;
- курение;
- лекарства: обезболивающие, противовоспалительные и гормональные препараты;
- неблагоприятная экологическая ситуация;
- несоблюдение санитарных требований на рабочем месте.
- Эндогенные:
- генетическая предрасположенность;
- авитаминоз;
- нарушения обмена веществ;
- гипоксия эпителиальных клеток вследствие нарушений кровообращения;
- наличие воспалительных процессов в ЖКТ, в т.ч. инфекционных;
- пищевая аллергия;
- наличие Helicobacter pylori, приводящей к гибели эпителиальные клетки.
Единой классификации гиперацидных гастритов не существует. Отсюда вопрос, как отличить гастрит с повышенной кислотностью от других желудочно-кишечных заболеваний, решается только после тщательного изучения симптоматики.
 Клиническая картина гиперацидного гастрита
Клиническая картина гиперацидного гастрита
Нередко возникает вопрос, как определить гастрит с повышенной секрецией, если заболевание протекает бессимптомно до тех пор, пока не возникнет мегалобластная анемия — дефицит витаминов В12 и В9 (фолиевой кислоты). Воспаленная слизистая оболочка становится источником боли при любом механическом раздражении.
Постоянная, усиливающаяся при приеме пищи боль в подложечной области, — основной показатель болезни. Локализация болевых ощущений помогает понять, о каком типе гастрита (с повышенной кислотностью или пониженной) идет речь.
К другим проявлениям гастрита относят:
- Ощущение тяжести в желудке в результате приема даже небольшого количества пищи.
- Нарушение аппетита. При увеличенной секреции возможно усиление аппетита.
- Неприятный привкус в ротовой полости. Отмечается при раздраженной слизистой стенки желудка. При сопутствующей патологии печени и ее анатомической части — желчного пузыря, возможна горечь.
- Отрыжка — попадание в ротовую полость остатков желудочного содержимого. Для постановки диагноза важно, если отрыжка происходит спустя 12 часов после приема пищи. Это следствие эвакуаторной дисфункции ЖКТ.
- Изжога — сильное жжение, локализованное в верхнем отделе подложечной зоны, а также за грудиной (нижний отдел пищевода). Чаще всего состояние связано с забрасыванием из желудка в пищевод кислого содержимого.
- Рвота. Если эвакуация содержимого происходит с остатками недавно съеденных продуктов, это указывает на стеноз желудочного привратника (сужение отверстия, ведущего к двенадцатиперстной кишке).
- Метеоризм, диарея, иногда обратный процесс — запоры.
Возможны и другие признаки, сопровождающие болезнь: бледность кожных покровов, сонливость, усталость, онемение конечностей.
Среди последствий запущенного гастрита с гиперсекрецией отмечаются: язвы и эрозивно-язвенные поражения, желудочно-кишечное кровотечение, гастродуоденит, гастроэзофагеальная рефлюксная болезнь.
 Отличие гипоацидного гастрита от гиперацидного
Отличие гипоацидного гастрита от гиперацидного
Причины снижения кислотности и возникновение болезни не отличаются от этиологии гиперацидного гастрита. Здесь присутствуют те же факторы:
- Погрешности питания: переедание, длительное недоедание, дефицит белка и клетчатки в повседневном питании, недоброкачественная и плохо обработанная пища и т.д.
- Пристрастие к алкогольным напиткам и курению.
- Воздействие отдельных видов противовоспалительных, обезболивающих и гормональных средств.
- Поражение желудка кишечными болезнетворными микроорганизмами.
- Частое нервное перенапряжение.
Все перечисленное вызывает перенапряжение и истощение пищеварительных желез, вырабатывающих желудочный сок. Отдельные клетки желудка — производители хлористоводородной кислоты — погибают. Общая кислотность желудочного сока уменьшается. Желудок не в состоянии обеспечивать кислотность на надлежащем уровне, и пищеварительный процесс нарушается.
Непереваренные излишки пищи раздражают тонкий слой слизистой, вызывая ее воспаление. Процесс гибели клеток усиливается из-за развивающейся инфламации и следующей за ней атрофии слизистой оболочки.
Как узнать, гастрит ли с пониженной кислотностью вызывает у пациента рефлюкс, метеоризм, тошноту или таким образом организм реагирует на повышенную секрецию НСl, должен определять врач. Задача достаточно сложная, если учесть схожесть симптоматики. Однако есть различия, помогающие уточнить диагноз:
- Боль в подложечной при гастрите со сниженной секрецией в отличие от другой формы болезни незначительна и непродолжительна.
- Аппетит при понижении секреторной функции также снижается. При гиперацидной форме он чаще повышен.
- Отрыжка при снижении секреции происходит с воздухом. Ее называют «пустой», при ахилии ощущается запах тухлого яйца.
- Изжога присутствует, но в большей степени это симптом гастрита с гиперсекрецией.
- Тошнота чаще всего бывает при понижении секреторной функции желудка.
- Рвота — непостоянный признак гастрита и больше присуща гипоацидной форме заболевания.
Объективные симптомы гастрита с увеличенной или пониженной кислотностью одинаковы, хотя и немногочисленны:
- ухудшение общего состояния больного: снижение работоспособности, быстрая утомляемость, сонливость;
- язык может быть обложен беловатым налетом;
- при обследовании области желудка методом пальпации отмечается умеренная разлитая болезненность в подложечной зоне, хотя это необязательный признак.
Есть отличие и в течении болезни. Гастрит с гипосекрецией желудка протекает монотонно, т.е. без видимого ухудшения и улучшения. При повышенной кислотности заболевание развивается волнообразно: периоды обострения чередуются с периодами затухания процесса.
Оба вида заболевания способны запустить ряд патологических изменений в желудке и работе всей пищеварительной системы.
Диагностика и лечение гастрита
В диагностике заболеваний органов пищеварения используют выстукивание и отчасти выслушивание. Методика пальпации способствует выявлению признаков «острого живота». Ряд симптомов получают подтверждение при инструментальных, лабораторных и других методах исследования.
Методика исследования
На вопрос о том, как узнать гастрит с повышенной или пониженной кислотностью, наиболее полно отвечает один из самых достоверных методов диагностики — ФГДС (фиброгастродуоденоскопия). Во время процедуры при наличии специального зонда, оборудованного мини-камерой, берется материал для гистологического анализа.
 Гистологический тест позволяет:
Гистологический тест позволяет:
- исследовать образцы слизистой оболочки и подтвердить диагноз гастрита;
- оценить функциональную активность ЖКТ (с помощью рН-метрии по кратковременной или экспресс-технологии);
- определить уровень активности пепсина (протеолитическую активность вырабатываемого желудочного сока);
- определить наличие Helicobacter pylori.
Полученные данные позволяют узнать истинный уровень соляной кислоты в желудочном содержимом и различить, какой подтип хронического гастрита обнаружен у пациента.
Дополнительные исследования могут быть проведены с помощью УЗИ и рентгенографии. Ультразвук помогает обнаружить патологические изменения в других органах, сопровождающих пищеварение (печени, поджелудочной железы, желчного пузыря), и оценить толщину желудочных стенок (необходимо для определения новообразований в толще стенки).
Чтобы выявить природу клеточной атрофии, которая развивается при тканевой гипоксии желудка, врач назначает лабораторные маркеры:
- сыворотки крови;
- уровня пепсиногена I, II;
- наличия антител;
- уровня гастрина;
- количества неизмененных мышечных волокон и соединительной ткани (капрология).
По этим анализам выясняется количественное содержание ферментов: трансаминазы, билирубина, щелочной фосфотазы и др.
Метод лечения выбирается врачом только после выполнения всех необходимых диагностических мероприятий.
Лечение гастрита
Лицам, у которых диагностирован гастрит с увеличенной секрецией, прописывают лекарственные средства, ингибирующие секрецию соляной кислоты в желудке (ингибиторы протонной помпы): Эзомепразол, Лансопразол, Омепразол, Пантопразол, Рабепразол.
Если установлено, что болезнь развивается в результате инфекции, связанной с Helicobacter pylori, то назначается курс антибиотиков, подавляющих этот микроорганизм. Чтобы улучшить пищеварение и уменьшить воздействие пищи на слизистую оболочку, принимают ферменты.
 Лечение гастрита с пониженной секреторной деятельностью отличается от терапии болезни с гиперсекрецией сложностью и длительностью. Здесь больше психологических факторов, дисциплины и соблюдения правильной диеты с отказом от раздражающей слизистую пищи.
Лечение гастрита с пониженной секреторной деятельностью отличается от терапии болезни с гиперсекрецией сложностью и длительностью. Здесь больше психологических факторов, дисциплины и соблюдения правильной диеты с отказом от раздражающей слизистую пищи.
Проводится заместительная терапия с препаратами и стимуляторами производства соляной кислоты, пепсином, желудочными ферментами, витамином В12, гастропротекторами , препаратами для изменения моторики желудка (прокинетики), фитогенами, используется минеральная вода и др.
Методы народной медицины используют осторожно и только под наблюдением врача из-за возможных аллергических реакций. Профилактика заболевания связана с правильной организацией питания, учитывающего кислотность, возрастные особенности пациента, сопутствующие заболевания.
Полностью излечить хронический гастрит с повышенной или пониженной секрецией желудка сложно. Целью терапевтических агентов является достижение стабильной ремиссии. При правильном лечении и диете качество жизни пациентов с гипер — и гипоацидным гастритом не ухудшается.
Источник
Гастрит характеризуется воспалением и дистрофическими изменениями слизистой желудка, является самым распространенным заболеванием, которому подвержены не менее 80% населения. Патология может протекать с незначительной симптоматикой или, наоборот, манифестирует разнообразными клиническими проявлениями. Медицинское сообщество едино во мнении – диета при гастрите имеет решающее значение на пути к излечению. Правильная система питания поможет избавиться от симптоматики, снижающей качество жизни, и предотвратит развитие опасных осложнений.

Основные причины гастрита
Наиболее частой причиной недуга является вредоносная бактерия Хелиобактер пилори, которая губительно воздействует на слизистую желудка. Развитие заболевания провоцируют нервные стрессы, бесконтрольное употребление некоторых лекарственных форм, нарушения в работе иммунной системы. Значительную роль играет наследственность, но режим питания и качество потребляемых продуктов выступают как решающий фактор риска. Рассматривают следующие нарушения рациона:
- преобладание в структуре питания жирной, жареной и острой пищи;
- злоупотребление алкогольными напитками;
- питание «всухомятку», поспешный процесс пережевывания;
- отсутствие режима;
- переедание;
- употребление чрезмерно горячей или холодной пищи.
Наряду с лекарственной терапией, соблюдение диеты является обязательным условием полного выздоровления. Режим и система питания назначается врачом-гастроэнтерологом на основании данных анамнеза и клинических исследований. Учитываются возрастные показатели, стадия и форма гастрита, сопутствующие патологии.
Формы гастрита
Заболевание отличается множеством вариантов течения, что в каждом конкретном случае определяет особенности и специфику лечения. Характерным является непостоянство симптомов, которые из стадии обострения могут переходить в период длительной ремиссии или скрытого течения. Если рассматривать особенности, присущие патологии, то выделяют две формы гастрита – острую и хроническую.
В первом случае заболевание отличается разнообразием форм и развивается на фоне пищевой интоксикации, ротовирусной инфекции, аллергических реакций или в результате употребления агрессивных медпрепаратов. Состояние сопровождается повреждениями поверхностного слоя желудка, а при химическом поражении возможны некротические изменения слизистой с последующим формированием эрозий, перфоративных язв и рубцов.
Хроническая форма развивается после перенесенного острого гастрита, при систематическом нарушении пищевого режима. Благоприятную почву для рецидива создают повторные отравления, курение и несоблюдение врачебных рекомендаций в плане медикаментозной терапии и режима питания. Различают два вида хронического гастрита:
- С нормальной и повышенной секреторной функцией.
- С пониженным показателем кислотности или полным отсутствием секреции соляной кислоты.
Терапия всех форм гастрита носит комплексный характер и включает в себя медикаментозное лечение, фитотерапию, соблюдение специальной диеты. Неправильное питание может нивелировать усилия врачей, поэтому для возвращения хорошего самочувствия необходимо пересмотреть свой образ жизни и пищевые привычки.
Важно! Определить форму и причину гастрита может только врач после проведения клинических исследований. Но главная роль отводится пациенту, который наряду с медикаментозной терапией и дополнительными методами лечения (фитотерапия, иглоукалывание, санаторное лечение) должен придерживаться щадящего режима питания.
Основные принципы лечебного питания
Основная задача диетотерапии заключается в снижении раздражающих факторов на слизистую воспаленного органа. При гастрите с пониженной кислотностью в рационе должны преобладать продукты, стимулирующие выработку соляной кислоты. А при воспалении слизистой желудка, сопровождающемся чрезмерным синтезом желудочного сока, такую пищу рекомендуется исключить из рациона. Именно поэтому только врач может дать актуальные рекомендации, а самолечение недопустимо. Существуют общие требования к рациону больного:
- пища должна быть приготовлена на пару, способом тушения или варки;
- фрукты рекомендуется запекать в духовке или подавать в виде компота;
- из рациона исключаются слишком холодные или горячие блюда;
- диета предполагает дробное, раздельное питание (от 4 до 6 раза в день) с ограничением соли, сахара и пряностей;
- текстура пищи должна быть однородной и мягкой, а калорийность – 2200–2500 калорий.
В общую схему лечения обязательно включаются витаминно-минеральные комплексы и препараты для укрепления нервной системы. Если не предписано иное, то все медикаментозные средства употребляются исключительно после еды. Также может назначаться прием дегазированной минеральной воды и травяных отваров.

Диета при гастрите с повышенной кислотностью
Больному показаны щадящая диета, вся пища должна быть подвержена температурной обработке, протертой или измельченной при помощи кухонной техники. Из рациона исключаются продукты, стимулирующие секрецию желудочного сока. Меню включает в себя следующие блюда:
- молочные супы (рис, вермишель, манка);
- нежирные творог и сметану, натуральные йогурты;
- разваренные каши (гречка, овсянка, рис);
- крупяные и овощные супы слизистой консистенции;
- ягоды и фрукты некислых сортов;
- компоты, кисели, желе, пастилу;
- паровые омлеты и яйца, сваренные всмятку;
- мясное суфле, котлеты, тефтели;
- блюда из рыбы нежирных сортов, приготовленные на пару;
- рагу из тушеных овощей.
Строгая диета обычно продолжается не менее трех недель, именно за этот срок формируются здоровые пищевые пристрастия, что в дальнейшем отразится на общем самочувствии. Для хронического гастрита, обусловленного повышенной кислотностью, действуют жесткие ограничительные рамки даже после наступления ремиссии. Из рациона исключаются алкогольные и газированные напитки, свежие овощи семейства крестоцветных, бобовые, колбасные изделия, грибы, жареная пища и сдобная выпечка.
Примерное меню на день
Завтрак: разваренная овсяная каша на воде, травяной чай.
Обед: суп-пюре из брокколи, отварное мясо, фруктовый кисель.
Полдник: овощное рагу, приготовленное методом тушения или в пароварке.
Ужин: жидкое картофельное пюре, паровая рыба нежирных сортов, тушеная морковь.
В перерывах между приемами пищи можно съедать несколько сухариков, печеные яблоки, выпивать небольшую порцию свежего кефира, молока или натурального йогурта без фруктовых добавок. Рекомендуется проведение курса фитотерапии. Состав желудочного сбора обычно представлен ромашкой аптечной, мятой, тысячелистником, зверобоем, травой валерианы. Для нормализации кислотности рекомендуется употребление дегазированной минеральной воды Боржоми – 150 мл через полчаса после еды.

Особенности диеты при пониженной кислотности
Низкая кислотность сопровождается атрофией стенок желудка и плохим перевариванием пищи, что незамедлительно сказывается на работе всех систем и органов. Отсутствие или недостаточность кислой среды является прекрасным плацдармом для развития патогенной микрофлоры. При обострении заболевания необходимо соблюдать строгую диету, цель которой купировать воспалительный процесс и простимулировать синтез соляной кислоты. Оздоравливающее действие оказывает дробное питание. Диета предполагает употребление следующих продуктов:
- нежирного мяса и бульонов;
- морепродуктов и рыбы;
- кисломолочных продуктов;
- гречневой, овсяной, рисовой крупы;
- травяных чаев (шалфей, мята, тысячелистник, лимонник);
- сезонных овощей, фруктов и ягод.
Все блюда должны быть теплыми и подаваться в измельченном или протертом виде. После купирования острого состояния в дневной рацион вводят продукты, стимулирующие выработку соляной кислоты. Для улучшения пищеварения рекомендуется за 15 минут до еды выпивать порцию (0,2 л) минеральной воды Ессентуки 17. В перерывах между основными приемами пищи разрешается употреблять ржаной хлеб с сыром, овощи и фрукты, что недопустимо в диете при лечении гастрита с повышенной кислотностью.
Меню на день
Завтрак: паровые котлеты с гречкой, салат из свежих овощей и зелени, чай с молоком, тост, сыр, сливочное масло.
Обед: овощной суп на мясном бульоне, отварная куриная грудка с овощным гарниром, компот
Полдник: какао, свежая выпечка.
Ужин: рыба под овощным соусом, рис, кисель.
Диета при гастрите с пониженной секреторной функцией отличается разнообразием и сбалансированным сочетанием полезных микроэлементов. По мере улучшения состояния пациента лечащий врач может корректировать рацион. Но даже при наступлении стойкой ремиссии, из меню полностью исключают свинину, консервы, пряную и копченую продукцию. Ограничению подлежат шоколад, кофе, фасоль, чечевица, горох и овощи, содержащие грубые волокна.
Осложнения гастрита
Особенности симптоматических проявлений позволяют предвидеть возможные последствия. Гастрит с повышенной секрецией соляной кислоты многократно повышает риск развития язвенной болезни двенадцатиперстной кишки и желудка.
Пониженная кислотность вызывает атрофию стенок органа, что в перспективе может привести к развитию онкологии. При эффективной терапии не только снижается выраженность характерной симптоматики, но и происходит регресс процессов малигнизации (озлокачествления), вплоть до полного выздоровления.
Важно понимать, что заболевание носит эволюционный характер. При отсутствии должного лечения и невыполнении предупреждающих мероприятий, гастрит приводит к тяжелым заболеваниям – язвенным процессам и онкологии.
Наряду с диетой в качестве профилактических мероприятий необходимо исключить вредные привычки – курение и употребление алкоголя. Для ускорения метаболических процессов и снижения веса рекомендуется регулярная физическая нагрузка.
Диета при гастрите: с пониженной и повышенной кислотностью
5 (100%) проголосовало 9
Диеты при болезнях
Заметили опечатку? Выделите текст и нажмите CTRL+ENTER
Источник
