Диета при панкреатите поджелудочной железы видео

 Примерное меню для питания при хроническом панкреатите
Примерное меню для питания при хроническом панкреатитеЛюди, страдающие заболеваниями поджелудочной железы, должны знать хотя бы примерное меню при хроническом панкреатите, чтобы ускорить процесс выздоровления повреждённого органа.
Что такое панкреатит, каковы его симптомы?
Панкреатит – это заболевание поджелудочной железы, которое может проявляться:
- запорами;
- болевыми ощущениями;
- головными болями;
- бессонницей;
- слабостью;
- тошнотой;
- рвотными позывами;
- изжогой;
- изменением цвета лица;
- вздутием живота и другими симптомами, характерными при отравлении.
Причём перечисленные симптомы возникают совсем неожиданно. Чтобы купировать боль и предотвратить её повторное появление, необходимо правильно питаться, исключив из своего рациона вредную пищу. Панкреатит бывает двух форм: острый и хронический. Но при любой из них требуется придерживаться определённого питания. О примерном меню при хроническом панкреатите более подробно будет рассказано далее.
На поджелудочную возложено выполнение большого числа функций. Она осуществляет выработку сока, вещества которого способствуют расщеплению жиров, белковых соединений и углеводов на простые вещества, особые клетки ткани органа вырабатывают инсулин, который важен для регуляции обмена углеводов, и липокаин – для предотвращения образования жирового гепатоза печени. Дефицит инсулина может вызвать такое серьёзное заболевание, как сахарный диабет, вылечить который довольно сложно.
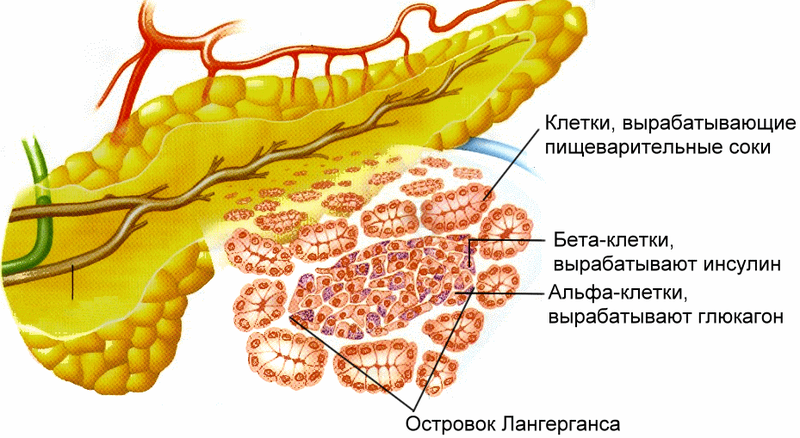 Роль поджелудочной железы в организме довольно существенна
Роль поджелудочной железы в организме довольно существенна
Панкреатит возникает, как правило, при излишнем увлечении жирными продуктами, а также при злоупотреблении алкоголем. Но его могут вызывать и другие причины.
Важно! Непременно соблюдать диету при данном заболевании, особенно на начальном этапе лечебных мероприятий, поскольку это способствует восстановлению повреждённой поджелудочной.
Продукты, входящие в рацион при ХП
Важно! При выявлении ХП следует включить в своё меню блюда с высоким содержанием белка. Таковыми является куриное, нежирное свиное и говяжье мясо, а также крольчатина.
Запрещается употребление мяса утки, гуся, барана, которое относится к жирным сортам, нельзя есть жирное мясо свиньи. Кроме того, нельзя употреблять блюда, приготовленные путём запекания в духовке, жарки и тушения. Если болевые ощущения прошли, можно употреблять отварное мясо, подробленное на кусочки.
Также можно добавить в рацион больного нежирную рыбу в отварном виде, порезанную на мелкие кусочки для лучшего усвоения. Этот продукт способен предотвратить жировой гепатоз печени.
Творожные продукты также обладают аналогичными свойствами. Они не запрещены врачами, но употреблять их нужно свежими. Только не стоит покупать творог в магазине, а лучше приготовить его в домашних условиях.
Молоко лучше использовать в супах, кашах, киселях, желе. Если больной его легко переносит, то можно употреблять свежие молочные продукты по 125 мл в день.
Запрещается употреблять в пищу цельные яйца, но паровые блюда из взбитых белков больному разрешены.
Продукты, которые содержат белки, имеющие растительное происхождение, также можно включить в рацион. К ним относятся: манка, овсянка, рис, гречка, небольшие по размеру макаронные изделия, лапша, вчерашний хлеб.
 В рацион можно включить куриное, нежирное свиное и говяжье мясо, а также крольчатину
В рацион можно включить куриное, нежирное свиное и говяжье мясо, а также крольчатину
Количество жиров, которое разрешено для употребления, в сутки не должно превышать 70 г. Сливочное масло рекомендуется в небольшом количестве добавлять в приготовленные блюда непосредственно перед употреблением. Запрещается употребление любых животных жиров, кроме сливочного масла.
Из углеводсодержащих продуктов разрешено употреблять картофель, кабачки, тыкву, свеклу. Все овощи должны быть отварными и перед употреблением протертыми через терку или нарезанными мелкими кусочками.
Из фруктов можно есть некислые яблоки, печеные или протёртые на тёрке, также разрешено пить компот из яблок или сухофруктов. Разрешаются также некислые соки.
Все указанные продукты питания должны входить в примерное меню при хроническом панкреатите. Важно отметить, что много пищи есть нельзя, поскольку лечение хронической формы панкреатита основано на сокращении суточного объёма пищи, который не должен быть более 2 кг. Сюда относится и жидкость. Еду следует равномерно распределить на 5-6 приемов и принимать их в течение дня.
Питание при обострённой форме ХП
В случае обострения ХП в первые трое суток больной голодает. Он лишь может позволить себе выпить до полутора литров жидкости в день и только в виде тёплой минводы Боржоми, Ессентуки, а также чая или отвара шиповника, разбивая её употребление на 6 равных порций в течение дня.
 В случае обострения в первые три дня нужно пить минводы Боржоми, Ессентуки в теплом виде
В случае обострения в первые три дня нужно пить минводы Боржоми, Ессентуки в теплом виде
При улучшении самочувствия можно постепенно вводить прием пищи. Обычно её употребление начинается с перетёртой гречки, овсянки или риса, чая или воды с сухариками.
По истечении трёхдневного срока больной принимает приготовленную на молоке рисовую или гречневую кашу в перетёртом виде, омлет из белков, приготовленный на паровой бане, из 2 куриных яиц, домашний творог, черствый белый хлеб. Также готовят супы овощные, морковное или свекольное пюре. В меню страдающего от ХП входит нежирное мясо и рыба, из которых готовят котлеты, фрикадельки и другие блюда.
Употреблять данные продукты больной должен до полного выздоровления, которое обычно занимает около месяца. Затем уже можно переходить на полноценное питание, исключая при этом запрещённые продукты.
Больной должен тщательно пережевывать пищу при каждом её приёме. Какие блюда можно употреблять, было уже ранее представлено в примерном меню при хроническом панкреатите, а также были перечислены разрешённые продукты, которые можно варьировать, и составлять новое меню.
Чтобы облегчить симптомы панкреатита, медики рекомендуют соблюдать больным лечебную диету, которая заключается в следующем:
- Необходимо употреблять суточную норму белка – 120 г, углеводов – 200 г, при этом учитывать, что калорийность пищи не должна превышать 2500 килокалорий в день.
- Всю неделю необходимо воздерживаться от употребления соли и различных приправ.
- Питание должно осуществляться 5 раз в день. При этом порции должны быть маленькими, поскольку переедать нельзя. Пища должна хорошо перевариваться и усваиваться.
- Пища должна быть тёплой, так что нужно следить, чтобы она не была излишне горячей или холодной.
- Нельзя употреблять твёрдую пищу, она должна быть в жидком или в перетёртом виде.
 Овощные супы либо овощные бульоны как первое блюдо
Овощные супы либо овощные бульоны как первое блюдо
Помимо этого, необходимо отказаться от жирных продуктов, копчёностей, колбас, выпечки, сладостей, кофейных, газированных напитков, а также от алкоголя.
Питание в первые дни при лечении ХП
Чтобы начать лечение, необходимо знать примерное меню при хроническом панкреатите. Для удобства можно составить рацион на несколько дней и в дальнейшем, отталкиваясь от него, комбинировать блюда в зависимости от индивидуального вкуса и предпочтений. На первые 3 дня меню может быть следующим.
Первый день для диеты при хроническом панкреатите:
- 1-й прием: курица или говядина парового приготовления, чай или отвар шиповника;
- 2-й прием: овсянка на молоке и отвар шиповника;
- обед: суп-пюре с рыбой на пару и чашка чая;
- полдник: порция детского питания;
- ужин: овощное рагу, кусочек отварной курицы и компот из сухофруктов;
- ночь: кефир.
Второй день диеты:
- 1-й прием пищи: мясные паровые котлеты, творожный пудинг или отварная рыба;
- 2-й прием пищи: 150 г творога, чай с молоком;
- обед: картофельный суп со сметаной;
- полдник: белковый омлет из двух яиц или 30 г сыра и отвар шиповника;
- ужин: мясной рулет или отварная курица, чай с молоком;
- ночь: 100 г обезжиренного творога без сахара, стакан фруктового киселя.
 Творог можно приготовить в домашних условиях
Творог можно приготовить в домашних условиях
Третий день диеты:
- 1-й прием: галеты с сыром;
- 2-й прием: паровой омлет и хлеб с чаем;
- обед: гречка, отварной кабачок, домашний творог;
- полдник: тёртое яблоко;
- ужин: овсянка, салат из свеклы и запечённое яблоко.
Соблюдая все рекомендации врача и придерживаясь правильного питания, можно легко восстановить поджелудочную железу. Примерное меню при хроническом панкреатите можно разбавить по своим вкусовым предпочтениям, главное — не употреблять запрещённых продуктов.
Важно! Не принимать пищу в крупных размерах и больших объёмах, необходимо разделять её на 5 равных частей, иначе вся лечебная диета будет неэффективной.
Источник
Панкреатит — воспалительное заболевание поджелудочной железы, которое может протекать как в хронической, так и в острой форме. У больных панкреатитом происходит нарушение оттока поджелудочного сока, из-за чего содержащиеся в нем ферменты не попадают в двенадцатиперстную кишку и остаются в органе. Это вызывает постепенное разрушение поджелудочной железы и может даже привести к летальному исходу.
С каждым годом панкреатит затрагивает все большее количество людей. Если раньше это заболевание считалось болезнью взрослых, то сейчас оно встречается даже у подростков. По последним данным, ежегодно в России панкреатитом заболевает более 50 тысяч человек.
Причины могут быть разными, но одни из самых распространенных — злоупотребление алкоголем и желчекаменная болезнь, а также неправильное и избыточное питание. Спиртные напитки, чрезмерно жирная, жареная и острая пища, продукты, щедро сдобренные химикатами, сладости, фастфуд неизбежно приводят к нарушениям пищеварения и осложняют течение панкреатита. Именно поэтому больным этим недугом показана специальная диета, известная также под названием «диета №5».
Давайте разберемся, что представляет собой эта диета и «с чем ее едят», каких продуктов следует избегать, а какие можно добавить в свой рацион, и самое главное — как сделать свое питание при панкреатите не только полезным, но также вкусным и разнообразным.
Диета №5п: Принципы питания при панкреатите
Диета №5п подходит больным хроническим панкреатитом. Чёткое следование ей может избавить их от обострений. Пациентам с острой формой заболевания нужно быть осторожнее с питанием и следовать указаниям врача. Чаще всего сразу после приступа больному прописывают несколько дней голодания, после которых можно постепенно переходить на диету №5п.
Основная цель диеты — свести к минимуму воспалительные процессы в поджелудочной железе и восстановить выработку поджелудочного сока и необходимых ферментов.
Питаться при панкреатите необходимо небольшими порциями каждые 2-3 часа. Это позволит снять с органа лишнюю нагрузку, которую вызывает обычное трехразовое питание. Также нужно соблюдать питьевой режим: пить 2-3 литра воды в день, минимум за 20 минут до приема пищи и через час после него.
Основные правила питания
· не употребляйте алкоголь, а также запрещенные при панкреатите продукты (список ниже);
· уменьшите потребление соли и сахара;
· пейте достаточное количество воды;
· ешьте пищу 5-6 раз в день небольшими порциями;
· не переедайте;
· не запивайте еду;
· измельчайте пищу для лучшего усвоения;
· ешьте пищу, приготовленную на пару; допустима вареная и запеченная пища, но ни в коем случае не жареная и не копченая;
· употребляйте еду в теплом виде — слишком горячая или холодная пища вызывает раздражение ЖКТ.
Рацион при панкреатите: что можно, а что нельзя есть?
Для нормализации работы поджелудочной железы необходимо значительно сократить количество употребляемых жиров и углеводов, увеличив количество белка, преимущественно животного происхождения. Можно употреблять нежирное мясо и рыбу, кисломолочные продукты и яичный белок.
Животные жиры под запретом. Разрешено только сливочное масло в очень небольшом количестве (не более 25 г в день). Допускается употребление нерафинированных растительных масел (оливкового, кунжутного, льняного) и авокадо в небольшом количестве.
Кислые фрукты и овощи, а также богатые клетчаткой продукты нужно исключить. И, конечно, придется забыть про фастфуд, жареные, жирные, острые и слишком кислые блюда, а также сладости и выпечку.
Запрещенные продукты при панкреатите
· алкоголь;
· жареные блюда;
· свинина, сало, баранина, утка, гусятина, жирная курица;
· копчености, сосиски, колбасы;
· фастфуд;
· жирные сорта рыбы;
· мясные, рыбные и грибные супы;
· молочные продукты с высоким содержанием жира (сыры, сметана, жирное молоко);
· консервы и соления;
· острая пища, соусы, пряности;
· десерты и сладкая газировка;
· сладкие и кислые фрукты и ягоды: виноград, груши, цитрусовые, инжир, финики, гранат, киви, клюква, вишня и т.д.;
· овощи, содержащие большое количество клетчатки и пуринов: редька, редис, чеснок, хрен, шпинат, капуста, репчатый и зеленый лук, щавель;
· кофе, какао, крепкий черный чай;
· свежий хлеб, сдобная выпечка;
· бобовые;
· орехи;
· грибы;
· жареные и сваренные вкрутую яйца.
Разрешенные продукты при панкреатите
· отварные или запеченные овощи с небольшим количеством клетчатки: морковь, свёкла, картофель, кабачки, брокколи, цветная и брюссельская капуста, сельдерей;
· протертые овощные супы;
· нежирные сорта мяса, птицы и рыбы (говядина, телятина, мясо кролика, индюшатина, куриная грудка);
· нежирные молочные продукты: творог, кефир, молоко (до 100 мл в день) и сыр низкой жирности;
· крупы: овсяная, гречневая, рисовая, перловая, манная, а также макаронные изделия;
· подсушенный хлеб;
· яйца всмятку и белковый омлет;
· орехи;
· некислые фрукты: груши, печеные яблоки некислых сортов, бананы, авокадо;
· компоты из сухофруктов;
· травяной чай;
· минеральная вода.
Список разрешенных продуктов достаточно большой. Из перечисленных ингредиентов можно составить большое количество блюд. Поэтому не стоит отчаиваться, если вам прописали диету №5 п. Соблюдая ее, можно питаться вкусно и разнообразно, а главное — вернуть здоровье своей поджелудочной железе.
Пример меню на день при панкреатите
Завтрак:
· белковый омлет с брокколи и зеленой фасолью;
· подсушенные тосты из белого хлеба;
· компот из яблок на фруктозе.
Ланч:
· запеченное яблоко.
Обед:
· суп-пюре из зеленых овощей;
· паровые котлеты из куриной грудки с картофельным пюре.
Полдник:
· легкий винегрет с оливковым маслом (без соленых огурцов).
Ужин:
· филе белой рыбы на пару с овощами (морковь, зеленая фасоль, брокколи).
Еще больше актуальных статей о красоте и здоровье можно найти на сайте Kiz.ru!
Источник
Воспаление поджелудочной железы, или панкреатит, — серьезное заболевание, способное значительно снизить качество жизни человека. Оно может быть вызвано множеством различных причин и протекать в разных формах, но во всех случаях панкреатит вызывает проблемы с выработкой пищеварительных ферментов, а значит, нарушает саму функцию переваривания пищи и усвоения организмом питательных веществ. Врачами разработана специальная схема лечения этого заболевания, важное место в которой занимает правильное питание.
Основные правила питания при панкреатите
Поджелудочная железа — один из главных участников процесса пищеварения. Вырабатываемые ею ферменты активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению. Здоровая железа с легкостью справляется с этой задачей, производя нужное количество панкреатических энзимов (ферментов). Но при возникновении воспаления чересчур жирная или тяжелая пища вызывает чрезмерно большую нагрузку на орган, еще больше ухудшая его состояние.
При панкреатите в любой его форме следует придерживаться не только жестких правил в выборе продуктов, о которых мы поговорим ниже, но и особых принципов питания, разработанных специально для того, чтобы помочь поджелудочной железе легче справляться с ее главной функцией.
- Во-первых, следует придерживаться правил дробного питания, то есть принимать пищу часто, пять–шесть раз в день небольшими порциями — до 300 г[1].
- Во-вторых, обязательно химическое щажение поджелудочной железы и других органов пищеварения. Для этого из рациона исключают все, что может вызвать их раздражение и спровоцировать слишком активную выработку ферментов. Большинство продуктов отваривают или запекают.
- В-третьих, необходимо механическое щажение органов ЖКТ, то есть употребление в пищу блюд в измельченном или даже протертом виде (при остром панкреатите или обострении хронической формы заболевания).
Важно!
Слишком длительное применение протертых блюд также может привести к угнетению аппетита и похудению, так что при снятии обострения и улучшении состояния больного как можно быстрее переводят на непротертый вариант питания.
- В-четвертых, рацион должен содержать до 60% животного белка, то есть около 200 грамм ежедневно[2].
- В-пятых, ограничивается количество жиров до 50 г в день с равномерным их распределением по приемам пищи в течение дня. Жиры разрешено использовать только для приготовления блюд, как самостоятельное блюдо они запрещены. Например, от бутерброда со сливочным маслом придется отказаться, поскольку излишняя жировая нагрузка с большой вероятностью спровоцирует обострение заболевания и ухудшит его течение.
- В-шестых, следует ограничить количество ежедневно употребляемого в пищу сахара и сахаросодержащих продуктов до 30–40 г в день, при этом содержание углеводов должно оставаться обычным, до 350 г в день. Разрешается заменить сахар на ксилит или другие сахарозаменители.
- В-седьмых, исключается употребление продуктов, вызывающих повышенное газообразование (метеоризм).
- В-восьмых, ограничивается потребление соли. Разрешенная норма — три–пять грамм день.
О том, какие именно продукты разрешены при воспалении поджелудочной железы, а какие строго запрещены, мы расскажем ниже.
Что можно есть при панкреатите в зависимости от форм заболевания
При хроническом панкреатите в стадии стойкой ремиссии больной должен питаться в соответствии с основными требованиями, но при этом пища не обязательно должна быть измельченной или протертой. Целью диеты при хроническом панкреатите является обеспечение полноценного питания, уменьшение воспалительного процесса в поджелудочной железе, восстановление ее функций.
Из рациона исключают жареные блюда, продукты, способствующие брожению в кишечнике и богатые эфирными маслами, а также все раздражающие слизистые оболочки ЖКТ приправы и специи, экстрактивные вещества. Например, в мясе содержатся экстрактивные вещества, которые подразделяются на азотистые и безазотистые. В одном килограмме мяса содержится в среднем 3,5 г азотистых экстрактивных веществ. Больше всего азотистых экстрактивных веществ в свинине: общее их содержание достигает 6,5 г в одном килограмме мышечной ткани. Наименьшее количество экстрактивных веществ отмечается в баранине — 2,5 г на один килограмм мышц. В связи с этим в случаях, когда необходимо ограничение экстрактивных веществ, может быть рекомендована нежирная баранина.
Азотистые экстрактивные вещества — это карнозин, креатин, ансерин, пуриновые основания (гипоксантин) и др. Основное значение экстрактивных веществ заключается в их вкусовых свойствах и стимулирующем действии на секрецию пищеварительных желез.
Безазотистые экстрактивные вещества — гликоген, глюкоза, молочная кислота — содержатся в мясе в количестве около 1%. По своей активности они значительно уступают азотистым экстрактивным веществам.
Мясо взрослых животных богаче экстрактивными веществами и имеет более выраженный вкус, чем мясо молодых животных. Этим и объясняется то, что крепкие бульоны могут быть получены только из мяса взрослых животных. Экстрактивные вещества мяса являются энергичными возбудителями секреции желудочных желез, в связи с чем крепкие бульоны и жареное мясо в наибольшей степени возбуждают отделение пищеварительных соков. Вываренное мясо этим свойством не обладает, и поэтому оно широко используется в диетическом, химически щадящем рационе, при гастритах, язвенной болезни, заболеваниях печени и других болезнях органов пищеварения.
Блюда готовят на пару или запекают. Такой тип питания обычно рекомендуется на длительное время, чтобы дать поджелудочной железе возможность восстановиться. Перечень продуктов, разрешенных при хроническом панкреатите, довольно широк, так что у больного есть возможность питаться не только правильно, но и вкусно.
Лечебное питание при острой форме панкреатита и при обострении хронического панкреатита практически одинаково. В первый день заболевания оно входит в систему экстренной помощи при приступе и направлено на снижение болевых ощущений и активности поджелудочной железы. Традиционная формула — «холод, голод и покой» — как нельзя лучше отражает принципы лечения острого панкреатита и обострения хронической формы.
Для создания поджелудочной железе функционального покоя организм больного обеспечивают необходимыми питательными веществами (как правило, аминокислотами и витаминами) с помощью так называемого парентерального питания, то есть путем внутривенной инфузии (введения), минуя ЖКТ. В некоторых случаях, если у больного нет рвоты и признаков гастростаза, то есть замедления деятельности желудка, разрешается пить щелочную минеральную воду или некрепкий чай, примерно 1,5 литра в сутки. Примерно на вторые или третьи сутки пациента постепенно переводят на ограниченное энтеральное питание, а затем и на полноценное.
Лечебное питание при остром панкреатите и обострении хронической формы отличается рядом особенностей. Прежде всего, необходимо как можно скорее ввести в рацион пациента нужное количество белков, поскольку они необходимы для синтеза ингибиторов ферментов, подавляющих выработку последних поджелудочной железой. Для снижения нагрузки на орган иногда используют специальные смеси для энтерального питания, принимаемые через зонд или трубочку. Примерно спустя две недели пациенту разрешается расширенная диета с химическим и механическим щажением органов.
Больным в этот период рекомендуются различные виды слизистых супов на отварах круп или овощных бульонах, рубленые паровые блюда из нежирных сортов мяса и рыбы, паровые белковые омлеты, овощные и фруктовые пюре, свежеприготовленный творог, некрепкий чай, отвар шиповника, компоты, кисели. Соль для приготовления блюд не используется.
Лечебная диета «Стол № 5 п»: список продуктов
При диагностировании панкреатита больной вместе с медикаментозным лечением получает и рекомендацию по лечебному питанию. Специально для больных панкреатитом был разработан особый вариант диеты № 5, рекомендованной при заболеваниях печени и желчного пузыря, — диета № 5 п.
Существует два варианта этой диеты. Первый показан при остром панкреатите и обострении хронического, его назначают после голодания примерно на неделю. Калорийность рациона составляет 2170–2480 ккал.
Второй вариант, назначаемый при хроническом панкреатите в стадии ремиссии, отличается повышенным содержанием белков, суточный рацион при этой диете должен иметь энергетическую ценность примерно 2440–2680 ккал.
Примерное меню на один день согласно диете №5 п (второй вариант):
- завтрак: овсяная каша на воде, творожное суфле, морковный сок;
- второй завтрак: печеное яблоко;
- обед: суп-пюре их кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный;
- полдник: несдобное печенье, некрепкий чай;
- ужин: котлеты из судака на пару с цветной капустой, компот.
Список продуктов, разрешенных диетой № 5 п, выглядит следующим образом:
- Каши и крупы: манная, овсяная, гречневая ядрица, рис, приготовленные на воде.
- Молочные продукты: творог 1% жирности, простокваша и кефир с низким содержанием жира, нежирные сорта сыров.
- Супы: слизистые на отварах круп, овощные супы, супы на основе вторичных мясных бульонов, супы-пюре.
- Мясо и рыба: курица (грудка), кролик, нежирная говядина, индейка, треска, хек, минтай, щука, судак, камбала и другие нежирные сорта, отваренные или приготовленные на пару в виде биточков, котлет, фрикаделек, рулетов.
- Овощи и фрукты: кабачки, картофель, капуста брокколи, капуста цветная, морковь, томаты (с осторожностью), огурцы, тыква, сладкие яблоки и груши (желательно в печеном виде), сухофрукты. Овощи отваривают, иногда протирают.
- Соусы: неострые белые соусы типа бешамель, на овощном отваре, фруктово-ягодные.
- Сладкое: фруктовые и ягодные кисели, муссы, желе, зефир (в небольшом количестве), мед, пастила, некоторые сорта несдобного печенья.
- Другие продукты: масло сливочное и растительное для приготовления блюд, яйца куриные (белки), хлеб пшеничный вчерашний.
- Напитки: соки — морковный, тыквенный, абрикосовый, шиповниковый, минеральная вода, некрепкий чай.
Расширение диеты при улучшении самочувствия разрешено проводить только в пределах списка разрешенных блюд, не нарушая технологию приготовления и не превышая рекомендуемого объема.
Продукты, запрещенные при воспалении поджелудочной железы
Диетой № 5 п строго запрещено употребление в пищу следующих продуктов:
- Каши и крупы: горох, фасоль, ячневая и кукурузная крупа.
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, жирный творог.
- Супы: на основе крепких мясных и рыбных бульонов, а также с пережаренными овощами в качестве заправки: борщ, рассольник, щи, уха.
- Мясо и рыба: жирные сорта рыбы — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы, жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы.
- Овощи и фрукты: все овощные и фруктовые консервы, капуста белокочанная, лук, редис, баклажаны, болгарский перец.
- Соусы: кетчуп, аджика, горчица и все острые соусы.
- Сладкое: шоколад, мороженое, песочное тесто, кондитерские кремы.
- Другие продукты: жиры животного происхождения, ржаной хлеб и любая сдоба, грибы в любом виде.
- Напитки: соки — апельсиновый, виноградный, вишневый, томатный, газированные напитки, любой алкоголь, крепкий чай и кофе.
Нарушение диеты может спровоцировать приступ даже в том случае, если состояние больного длительное время было стабильным.
Важность ферментов при переваривании пищи
Переваривание пищи в организме идет при участии ферментов сразу нескольких видов, вырабатываемых желудком, поджелудочной железой и тонким кишечником. Каждый из энзимов отвечает за расщепление определенных составляющих пищи. При этом вырабатываются ферменты, расщепляющие:
- белки — протеазы (трипсин, химотрипсин);
- нуклеиновые кислоты — нуклеазы;
- жиры — липазы (стеапсин);
- углеводы — амилаза.
При возникновении воспаления поджелудочной железы ее способность к синтезированию ферментов существенно снижается, возникает ферментная недостаточность. Это состояние проявляется нарушением пищеварительных функций организма и всасывания им питательных веществ, возникает ряд неприятных симптомов, таких как жидкий обильный стул, обезвоживание организма, симптомы витаминной недостаточности и анемия. Может резко снизиться масса тела, нередко возникает изжога, тошнота, рвота, метеоризм. Продолжительная ферментная недостаточность очень опасна, так как без должного лечения она приводит к полному истощению организма.
Итак, правильное питание в сочетании с ферментной терапией, направленной на восполнение недостатка экзимов, вполне способно снизить неприятные проявления панкреатита и ферментной недостаточности. Самое главное — четко выполнять все назначения лечащего врача, не допуская самодеятельности в лечении.
Источник
