Диета при дисметаболической нефропатии у взрослых

Содержание статьи:
Дисметаболическая нефропатия — выпадение осадка солей в моче у людей с нарушением обмена веществ и с вторичными изменениям в работе почек. У детей дисметаболическая нефропатия чаще вызвана наследственными патологиями обменных процессов, отягощенным нефрологическим /урологическим анамнезом или неблагоприятными факторами внешней среды.
Заболевание развивается в любом возрасте (нередко — в грудничковом) и не зависит от пола.
Выделяют первичную нефропатию, которая обуславливается наследственностью и встречается редко, и вторичную (приобретенную).
Наиболее часто дисметаболическая нефропатия развивается из-за нарушений кальциевого обмена и переизбытка щавелевой кислоты, что способствует образованию фосфатурии, уратурии или оксалурии.
Патология чаще диагностируется у детей.
Общие факторы риска, способствующие кристаллурии:
• проживание в неблагополучных регионах с плохой водой;
• однообразное питание с камнеообразующими веществами;
• сопутствующая патология: гиперпаратиреоз, почечный канальцевый ацидоз, саркоидоз, гипертиреоз, заболевания ЖКТ;
• опреация по поводу резекции подвздошной кишки;
• синдром мальабсорбции;
• авитаминоз;
• прием некоторых препаратов: витамин Д, С, кальций, сульфаниламиды, цитостатики, гормоны;
• длительная обездвиженность;
• чрезмерные постоянные физические нагрузки, повышающие уровень молочной кислоты;
• лучевая и химиотерапия в анамнезе;
• глистные инвазии;
• пороки развития мочевой системы: стриктуры, рефлюксы, уретероцеле, подковообразная почка и пр.
• хронический инфекционно-воспалительный процесс в мочеполовой системе.
Дисметаболическая нефропатия у детей

Код по МКБ-10: Е87.4
Оксалурия
Причина – нарушение обмена кальция и оксалатов. Появлению оксалатов в моче провоцирует следующее:
• погрешность в диете: большое количество продуктов с высоким содержанием щавелевой кислоты, витамина С;
• заболевания желудочно-кишечного тракта,
• авитаминоз А;
• длительный стресс;
• факторы окружающей среды;
• наследственная предрасположенность;
• отравление солями тяжелых металлов;
• прием некоторых лекарственных препаратов;
• изменения гормонального фона;
• сахарный диабет;
• нарушение синтеза паратиреоидного гормона;
• пищевая аллергия;
• неадекватный питьевой режим.
Общее развитие ребенка при оксалурии не страдает, но в ряде случаев патологии сопутствуют ожирение, аллергические реакции, головные боли.
Прогрессирование заболевания усугубляют изменения гормонального фона в период пубертата. Длительно существующая оксалурия у детей ведет к нефроуролитиазу, присоединению вторичной инфекции и острому воспалительному процессу органов мочевыделительной системы.
Заподозрить проблему можно по изменению мочи, в общем анализе периодически выявляются оксалаты. Суточная экскреция их с мочой повышена.
Важно! К оксалатной нефропатии у ребенка приводит переизбыток в рационе питания лактозы, сахарозы, витамина С, оксалатсодержащих продуктов.
Есть данные, что аномальное протекание беременности у матери с нарушением маточно-плацентарного кровообращения способствует появлению оксалурии у ребенка.
Фосфатная дисметаболическая нефропатия
Причина — нарушение фосфорного-кальциевого обмена на фоне хронического воспаления в почках.
Способствующие факторы:
• неправильное питание,
• сахарный диабет;
• рахит;
• отягощенный урологический или нефрологический анамнез.
У детей периодическая фосфатурия в моче может быть не связана с серьезной патологией, после коррекции рациона питания ситуация иногда разрешается самостоятельно. Моча при фосфатурии с беловатым оттенком, иногда напоминает молоко, характерно появление осадка.
Уратная нефропатия

Уратная нефропатия развивается из-за накопления мочевой кислоты. Кристаллы ее оседают в тканях почки, что приводит к нарушению функциональной способности почек. Моча при этом приобретает яркий кирпичный оттенок.
В появлении уратурии рассматривается наследственный фактор, питание с большим количеством мяса, шоколада, насыщенных бульонов и консервированных продуктов. Выпадение уратов может наблюдаться при гемолитической анемии, эритремии, миеломной болезни, хроническом пиелонефрите. Прием цитостатиков, салициллатов, мочегонных препаратов также способствует развитию патологии. Одним из осложнений уратного солевого диатеза является подагрический артрит.
Изначально каких-либо проявлений патологии нет. У детей данный вид нефропатии может сопровождать чрезмерная раздражительность, плаксивость. Позднее изменяется внешний вид суставов, нарушается их функция, появляются кожные высыпания по типу дерматита, что связано с накоплением уратов в тканях.
Цистиновая нефропатия
Это форма нефропатии у детей связана с генетическими нарушениями. Отмечается избыточное накопление цистина (продукт обмена метионина) и связанное с этим нарушение реабсорбции в почечных канальцах.
Патология активно прогрессирует, что приводит к присоединению мочекаменной болезни, вторичного пиелонефрита, а со временем – к хронической почечной недостаточности в терминальной стадии.
Цистинурию несколько корректирует диета, но прогноз при дисметаболической нефропатии с цистинурией серьезный. Показана трансплантация донорского органа, причем почку пересаживают в детском возрасте. Со временем болезнь поражает и трансплантат, поэтому прогноз для жизни серьезный.
Смешанная форма
Выпадение в осадок оксалатов, уратов, фосфатов.
Диагностические мероприятия
Для установления диагноза может быть полезным ультразвуковое исследование почек, мочевого пузыря.
Изменений при УЗ-диагностике в почках у детей может и не быть, у взрослых пациентов присутствуют множественные солевые включения, микролиты. Кроме этого, назначают ряд специфических и неспецифических анализов, одни из которых подтверждают диагноз дисметаболической нефропатии, другие позволяют выявить сопутствующую патологию:
• исследование общего и биохимического анализа мочи;
• биохимия крови: мочевина, креатинин, мочевая кислота, сахар, кальций и пр.
• посев на флору и чувствительность к антибиотикам;
• проба Нечипоренко,
• исследование антикристаллобразующих свойств мочи (АКОСМ);
• тестирование мочи на кальцифилаксию и перекиси;
• проба на цистин в моче.
Дополнительно могут быть назначены исследования: экскреторная урография, сцинтиграфия, ретроградная уретеро – и пиелография, компьютерная и магнитно-резонансная томография. Данная инструментальная диагностика проводится для уточнения причины, и чаще применяется при нефроуролитиазе.
Что происходит с почками при дисметаболической нефропатии
Нарушение обмена веществ с повышенным образованием солей сопровождается повышенной нагрузкой на почки.
Токсическое действие неполных метаболитов вызывает повреждение почечных канальцев и постепенную утрату функциональной способности почек.
При выпадении в осадок кристаллов начинаются процессы камнеобразования.
Избыточное отложение солей в почках часто является причиной туболо-интерстициального нефрита.
При сахарном диабете, подагре часто появляются соли в моче у взрослых, у детей.
Среди всех случаев патологии превалирующей является оксалатная дисметаболическая нефропатия (35%), в 33% диагностируется уратная нефропатия, в 16% – фосфатная и в 13, 5 % обнаруживаются смешанные соли.
Клинические проявления дисметаболической нефропатии
Патология не имеет каких-либо специфических симптомов, но для некоторых пациентов типичны боли в животе, расстройства мочеиспускания (рези, чувство неполного опорожнения мочевого пузыря, мочеиспускание по каплям, ургентные позывы в туалет), периодические тянущие боли в поясничной области.
Выход солевой пробки может сопровождаться почечной коликой: боли в пояснице, по ходу мочеточника, тошнота, рвота, дизурические расстройства. У некоторых пациентов появляются жалобы на отеки, повышение артериального давления (у детей чаще регистрируется гипотония).
Для мочи пациента характерен насыщенный цвет, могут визуализироваться солевые включения. Суточный диурез при этом может быть уменьшен, полиурия присоединяется, как симптом почечной недостаточности.
Признаки дисметаболической нефропатии в моче:
• изменение цвета;
• повышение плотности;
• осадок;
• эритроциты;
• белок;
• соли.
Большое количество бактерий и лейкоцитов свидетельствует о присоединившемся воспалении.
Клинические рекомендации
Подход к лечению комплексный, включает в себя следующие правила:
• нормализация питьевого режима;
• отказ от вредных привычек;
• правильное питание, корректирующее конкретное обменное нарушение;
• специфическую терапию.
Увеличение поступающей жидкости способствует снижению концентрации растворенных веществ в моче и учащает ночное мочеиспускание. Рекомендовано пить минеральную или чистую воду. Снижение нагрузки на почки можно добиться с помощью соответствующей диеты.
Диета при дисметаболической нефропатии
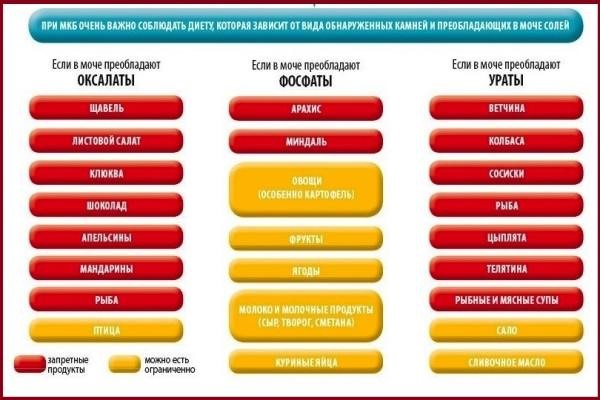
Оксалаурия
Рекомендовано исключить следующее:
• щавель;
• какао;
• холодец;
• шоколад;
• морковь;
• шпинат;
• мясной бульон;
• свеклу.
Рекомендовано добавить в рацион питания картофель, курагу, капусту, чернослив, груши.
Минеральные воды: Славяновская, Смирновская; длительность курса 30 дней, через 3 месяца повторить, по 3–5 мл/кг/сут. в 3 приема на голодный желудок.
Дополнительно принимают витамин В6, Е, А, препараты магния, Цистон.
Мембраностабилизаторы: Димефосфон, Ксидифон.
Уратная нефропатия
При уратурии предпочтительнее молочно-растительная диета. Ограничивают следующее:
• мясо;
• жиры;
• копчености и маринады;
• фасоль; орехи;
• какао;
• ливер и субпродукты;
• щавель, зеленые яблоки, шпинат;
• горох и пр.
Питание при уратах должно быть преимущественно молочно-растительным.
Важно пить до 2 литров слабощелочной жидкости, полезны растительные диуретики (отвары трав) на основе хвоща полевого, семян укропа, овса, толокнянки, березового листа.
Можно пить слабоминерализованную воду.
Под контролем биохимических лабораторных показателей назначают Алопуринол, Никотинамид, Фитолизин, Цистон, Цистенал, цитратные смеси: Магурлит, Уралит-У, Блемарен и пр.
Важно! В педиатрической практике Алопуринол не используют из-за выраженных побочных эффектов со стороны печени, крови и кожного покрова.
Отметим, что Никотинамид обладает более слабым действием, но переносится лучше Алопуринола.
Фосфатурия

Ограничивают потребление продуктов, содержащих большое количество фосфора: сыра, шоколада, икры, яиц, курицы, бобовых, молока и молочные продукты и пр. Шоколад, майонез, кулинарный жир, выпечка также не полезны при фосфатурии. Бульоны только нежирные и второй варки, маринады, копчености, соленья исключаются полностью.
Ограничивают следующее:
• картофель,
• баклажаны;
• помидоры;
• шпинат;
• хрен;
• картофель;
• капуста брюссельская;
• морковь;
• лук.
Можно включить в питание каши на воде (рис и гречка), макароны, сладкие фрукты и цитрусовые, нежирные сорта мяса, курицы и рыбы (2-3 раза в неделю), шиповниковый отвар, клюква, брусника.
Препараты: Цистинал, витамин С, Метионин.
Нарзан способствует уменьшению фосфатурии. Повышенный питьевой режим до 2-2,5 литров.
Отвары мочегонных трав:
• брусничный лист,
• фитонефрол;
• толокнянка и пр.
Отметим, что фосфатурия у детей встречается редко.
Цистинурия
Рекомендовано резко ограничить потребление белковой пищи: мяса, сыра, яиц, творога, рыбы, грибов. Строгой диеты следует придерживаться 1-1.5 месяца, потом постепенно меню расширяют, полностью метионин, нужный для развития и роста, исключить нельзя. Уделяют внимание усилению водной нагрузки, пить воду нужно преимущественно в вечерние часы.
Минеральная вода предпочтительнее щелочная.
Дополнительно назначают Пеницилламин, Купренил, Блемарен, цитратную смесь.
Пенициламин обладает способностью инактивировать пиридоксин, поэтому обосновано назначение витамина В6.
В качестве стабилизаторов мембран используют витамины А и Е.
Хорошо помогают клизмы с бикарбонатом натрия (пищевой содой), для ребенка ½ столовой ложки на 500 мл воды, для взрослого 1 столовая ложка на 1 литр воды, 2 раза в неделю.
Питьевой режим: сколько пить при обменной нефропатии взрослым и детям

Суточное потребление жидкости для ребенка от 2 лет – 1,5 литра, старше 10лет – 2-2,5 литра, как и взрослым. Обязательно помимо бульонов, компотов и супов в рационе должна быть чистая вода. Грудной ребенок, находящийся на естественном вскармливании, также нуждается в обычной воде.
Большое количество жидкости способствует растворению солей и выведению их из организма.
Сладкие восстановленные соки, лимонад лучше заменить несладкими компотами и отварами трав с противовоспалительными и мочегонными свойствами.
Вне обострения пиелонефрита рекомендовано санаторно-курортное лечение с употреблением воды из минерального источника, что повышает ее целебные свойства.
Дисметаболическую нефропатию часто рассматривают как предшественницу мочекаменной болезни.
Аномалии развития, приведшие к кристаллурии, требуют рассмотрения вопроса о хирургической коррекции, не дожидаясь камнеобразования и хронического рецидивирующего пиелонефрита.
Большинство случаев нефропатии на фоне нарушения обмена веществ поддаются коррекции с помощью диетотерапии и консервативного лечения.
Группа здоровья при неосложненных обменных нефропатиях у детей – чаще вторая или третья, но следует учитывать и другие заболевания, которые могут быть у ребенка.
Дисметаболическая нефропатия у взрослых
Обменная нефропатия у взрослых также бывает врожденной или приобретенной. Необходимо отметить, что диагноз не устанавливается на основании периодической кристаллуриии в моче, он должен быть подтвержден прочими лабораторными и инструментальными методами обследования.
Из питания рекомендовано исключить алкоголь, особенно красное вино, отказаться от вредных привычек.
Жидкости нужно принимать около 2-2,5 литров в сутки.
Стоит избегать ситуаций, связанных с повышенным потоотделением: посещение сауны, прогулки по жаре, чрезмерные физические нагрузки.
Факторы риска, проявления, клинические рекомендации, диагностика, диетотерапия при дисметаболической нефропатии у взрослых сходна с таковой у детей.
Автор
Виктория Мишина
Дата публикации
04.03.2018
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение любой дисметаболической нефропатии можно свести к четырем основным принципам:
- нормализация образа жизни;
- правильный питьевой режим;
- диета;
- специфические методы терапии.
Прием большого количества жидкости является универсальным способом лечения любой дисметаболической нефропатии, так как способствует уменьшению концентрации растворимых веществ в моче.
Одной из целей лечения является увеличение ночного объема мочеиспускания, что достигается приемом жидкости перед сном. Предпочтение следует отдавать простой или минеральной воде.
Диета позволяет в значительной степени снизить солевую нагрузку на почки.
Специфическая терапия должна быть направлена на предупреждение кристаллообразования, выведение солей, нормализацию обменных процессов.
Лечение оксалатной нефропатии
Рекомендации по питанию
- При лечении больных с оксалатной нефропатией назначается картофельно-капустная диета, при которой снижается поступление оксалатов с пищей и нагрузка на почки.
- Необходимо исключить холодец, крепкие мясные бульоны, щавель, шпинат, клюкву, свеклу, морковь, какао, шоколад.
- Рекомендуется ввести в рацион курагу, чернослив, груши.
- Из минеральных вод используются такие, как славяновская и смирновская, по 3–5 мл/кг/сут. в 3 приема курсом 1 месяц 2–3 раза в год.
Медикаментозная терапия
Лекарственная терапия включает мембранотропные препараты и антиоксиданты. Лечение должно быть длительным.
- Пиридоксин (витамин В6) назначается в дозе 1–3 мг/кг/сут. в течение 1 месяца ежеквартально.
- Витамин В6 оказывает мембраностабилизирующее действие за счет участия в обмене жиров в качестве антиоксиданта и обмене аминокислот. Целесообразно также назначение препарата магне В6 из расчета 5–10 мг/кг/сут. курсом в течение 2 месяцев 3 раза в год.
- Мембраностабилизирующее действие оказывает витамин А, который нормализует взаимодействие белков и липидов мембраны клетки. Суточная доза витамина А 1000 МЕ на год жизни ребенка, курсом – 1 месяц ежеквартально.
- Токоферола ацетат (витамин Е) является мощным антиоксидантом, который поступает в организм извне и вырабатывается самим организмом. Необходимо помнить, что избыточное введение витамина Е с пищей может тормозить его внутреннюю продукцию по механизму отрицательной обратной связи. Витамин Е укрепляет белково-липидные связи клеточных мембран. Назначается с витамином А в дозе 1–1,5 мг/кг массы в сутки.
В качестве мембраностабилизаторов используются димефосфон и ксидифон.
Димефосфон применяется в дозе 1 мл 15% раствора на каждые 5 кг веса, 3 приема в сутки. Курс – 1 месяц, 3 раза в год.
Ксидифон предупреждает отложение нерастворимых солей кальция. Назначается в дозе 10 мг/кг/сут. 2% раствора в 3 приема. Курс – 1 месяц, 2 раза в год.
Помимо этого, назначается окись магния, особенно при повышенном содержании оксалатов, в дозе 0,15–0,2 г/сут.
Лечение уратной нефропатии
Диета
- При лечении уратной нефропатии диета предусматривает исключение богатых пуриновыми основаниями продуктов (печени, почек, мясных бульонов, гороха, фасоли, орехов, какао и др.).
- Преимущество должно отдаваться продуктам молочного и растительного происхождения.
- Важным условием успешной терапии является достаточное употребление жидкости – от 1 до 2 л в сутки. Предпочтение следует отдавать слабощелочным и слабоминерализованным водам, отварам трав (хвощ полевой, укроп, лист березы, брусничный лист, клевер, спорыш и др.), отвару овса.
Для поддержания оптимальной кислотности мочи можно использовать цитратные смеси (уралит-У, блемарен, магурлит, солимок и др.).
При уратной нефропатии важно уменьшить концентрацию мочевой кислоты. Для этого используются средства, снижающие синтез мочевой кислоты – аллопуринол, никотинамид.
Применение в педиатрии аллопуринола ограничено из-за возможных осложнений со стороны кожи, печени, крови.
Под строгим контролем аллопуринол назначают в дозе 0,2–0,3 г/сут. в 2–3 приема в течение 2–3 недель, затем доза снижается. Длительность общего курса – до 6 месяцев.
Никотинамид является более слабым препаратом, чем аллопуринол, но лучше переносится; назначается в дозе 0,005–0,025 г 2–3 раза в сутки по 1–2 месяца повторными курсами.
Лечение фосфатной нефропатии
Лечение при фосфатной нефропатии должно быть направлено на подкисление мочи (минеральные воды – нарзан, арзни, дзау-суар и др.; препараты – цистенал, аскорбиновая кислота, метионин).
Назначается диета с ограничением продуктов, богатых фосфором (сыр, печень, икра, курица, бобовые, шоколад и др.).
Лечение цистиноза
Лечение цистиноза и цистинурии включает диету, высокожидкостный режим и медикаментозную терапию, направленную на подщелачивание мочи и повышение растворимости цистина.
Цель диетотерапии – предотвратить избыточное поступление в организм ребенка предшественника цистина – метионина и других серосодержащих кислот.
Для этого также исключают (или резко ограничивают) из рациона питания ребенка богатые метионином и серосодержащими аминокислотами продукты – творог, рыбу, яйца, мясо и др.
Поскольку метионин необходим организму ребенка для роста, длительное применение строгой диеты невозможно, поэтому через 4 недели от начала диетотерапии рацион ребенка расширяется и приближается к обычному, но характеризуется строгим исключением рыбы, творога и яиц.
Количество жидкости должно быть не менее 2 л/сут., особенно важно принимать жидкость перед сном.
Для подщелачивания мочи используется цитратная смесь, растворы гидрокарбоната натрия, блемарен, щелочные минеральные воды.
Для повышения растворимости цистина и предупреждения кристаллизации назначается пеницилламин. Он обладает некоторой токсичностью, поэтому в начале терапии назначаются невысокие дозы препарата – 10 мг/кг/сут. в 4–5 приемов, далее доза увеличивается в течение недели до 30 мг/кг/сут., а при цистинозе – до 50 мг/кг/сут.
Лечение пеницилламином должно проводиться под контролем содержания цистина в лейкоцитах и/или цианиднитропруссидного теста (проба на цистин в моче, где концентрация цистина должна составлять до 150–200 мг/л). При достижении этих показателей доза пеницилламина снижается до 10–12 мг/кг/сут.
Лечение пеницилламином проводится длительно, годами. Поскольку пеницилламин инактивирует пиридоксин, параллельно назначается витамин В6 (пиридоксин) в дозе 1–3 мг/кг/сут. в течение 2–3 месяцев с повторными курсами.
Для стабилизации мембран почечных канальцев назначаются витамин А (6600 МЕ/сут) и витамин Е (токоферол, 1 капля на 1 год жизни 5% раствора в сутки) в течение 4–5 недель с повторными курсами.
Имеются данные о положительном эффекте применения вместо пеницилламина менее токсичного его аналога – купренила в уменьшенной дозе в сочетании с ксидифоном и другими мембраностабилизаторами.
Антибактериальная терапия показана при присоединении инфекции.
При цистинозе успешно используется трансплантация почки, которая проводится до развития терминальной стадии хронической почечной недостаточности. Трансплантация почки позволяет значительно увеличить срок жизни больных – до 15–19 лет, однако отложение кристаллов цистина наблюдается и в трансплантате, что в конечном итоге приводит к поражению и пересаженной почки.
Источник
