Диета не влияет на холестерин новые исследования
Первый вопрос, который задают оппоненты LCHF: как же можно есть столько холестерина? Действительно, кетогенное питание предполагает изобилие овощей и зелени, орехов и растительных масел, рыбы, а также весь набор полноценных продуктов, богатых животными жирами и холестерином – сыров и творога, яиц и мяса. Всего того, что мы привыкли считать вредным и не совместимым со здоровым питанием.
Мой знакомый американский врач средних лет как-то, путешествуя по Франции, оказался на грани депрессии: он не мог удержаться от декадентских утиных паштетов, живых сыров и прочего мяса по-бургундски, но каждый раз после обеда, мучимый угрызениями совести, выпивал двойную дозу статинов – таблеток, снижающих уровень холестерина в крови.
Это было шесть лет назад, когда и врачи, и научные журналисты, и большинство людей считали богатую холестерином пищу беспримесным злом и главной причиной сердечно-сосудистых заболеваний. Уже тогда многие исследователи осторожно высказывали мнение, что мы не до конца понимаем обмен холестерина и преувеличиваем его опасность, но это по-прежнему была маргинальная точка зрения. С тех пор медицинская наука реабилитировала богатую холестерином пищу.
Холестерин служит основным строительным материалом для организма
Нужно понимать, что холестерин – это вовсе не яд, а, наоборот, жизненно важное соединение, без которого не обходится ни одна клетка в нашем организме. Из холестерина строятся мембраны, то есть клеточные оболочки и внутренние структуры клеток. Именно на мембранах происходят все процессы, проще говоря, вся жизнь клеток. Нет холестерина – нет жизни.
Еще из холестерина производятся стероидные гормоны, в том числе половые гормоны эстроген и тестостерон. Возможно, этим объясняется то, что статины, снижающие уровень холестерина в крови, также уменьшают сексуальность.

Холестерин в организме и в пище – это далеко не одно и то же. Только четвертую часть холестерина, который требуется нашему организму (то есть примерно 300-500 мг в сутки), мы получаем с едой, а еще три четверти (около грамма) наш организм производит сам, с нуля. Чтобы было понятнее, всего в теле человека содержится 30-40 граммов чистого холестерина, в основном, в мембранах клеток. То есть, каждый день организм самостоятельно производит много холестерина, и значение небольших доз, которые поступают с едой, мягко говоря, преувеличено. Если мы стараемся поменьше есть богатой холестерином пищи, организм набирает обороты и производите больше холестерина сам – только и всего.
Есть большая разница между тем холестерином, что запасается в клетках, и тем, что плавает в крови. Уровень холестерина в плазме артериальной крови, который и измеряется в лабораторных анализах, мало что говорит о клеточном холестерине.
Все клетки без исключения способны производить эту молекулу, около 20 процентов холестерина синтезируются в печени, остальные 80 процентов – во всех прочих органах. Синтез состоит из десятков реакций, в них участвует огромное количество ферментов.
Есть важный нюанс: в кишечнике может всасываться только свободный (выражаясь научно, неэтерифицированный) холестерин, тогда как большая часть холестерина в пище – это как раз связанный. Этот факт нужно учитывать всем, кто пристально ищет содержание холестерина на этикетке. Значение, которое вы там найдете, можно смело делить пополам. Справедливости ради, ферменты поджелудочной железы могут отсекать от связанного холестерина все лишнее, чтобы он усваивался в кишечнике.
85 процентов несвязанного холестерина в кишечнике не поступило с пищей, а образовалось в клетках организма, с током крови попало в печень и затем с желчью выделилось в кишечник. Часть этого собственного холестерина всасывается через стенки кишечника обратно в кровь. Таким образом, большая часть холестерина в организме в нем же синтезировалась и вновь всосалась, т.е. это дважды собственный холестерин. Зачем это нужно? Только для экономии: наш рачительный организм повторно “съедает” холестерин, который он сам произвел, чтобы не выбрасывать его напрасно.
Это еще раз подчеркивает, насколько важен холестерин для жизни. Иначе бы природа не создавала столько замысловатых способов синтезировать и поддерживать постоянный уровень холестерина, синтезировать его и извлекать из пищи. Есть разные формы холестерина в продуктах, и далеко не весь холестерин из пищи усваивается организмом. Все современные научные данные говорят о том, что холестерин, который мы потребляем с пищей, не особенно влияет на количество и качество холестерина в крови и вообще в организме. Это не частное мнение, а факт, многократно подтвержденный в разных независимых научных работах.
Чем может быть плох холестерин?
В рейтинге популярных заблуждений от доктора Питера Атийи первое место занимает идея, что жирная еда делает нас жирными. Почетное второе место принадлежит теории, что холестерин вреден. Нет ничего более далекого от истины.
Проблема с научно-популярными упрощениями состоит в том, что порой они извращают суть. В частности, излюбленные названия “хороший” и “плохой” холестерин весьма вводят в заблуждение, потому что не бывает “плохого” холестерина. Отрицательная роль холестерина состоит в том, что он может оседать на стенках сосудов и запускать каскад воспалительных реакций, в итоге просвет сосуда уменьшается и затрудняется кровоток. Однако, по уровню холестерина в крови невозможно определить, какой он именно, насколько он плох и где он окажется – на стенках сосудов или в мембранах клеток.
Повышенный уровень холестерина в крови может, в какой-то мере, достоверно повышать риск болезней сердца. Однако общий холестерин – слишком упрощенный показатель, мало что говорящий о рисках сердечно-сосудистых заболеваний. Легко сказать “высокий холестерин вреден” и запретить любую еду, содержащую холестерин. Вред такого упрощения в том, что простой запрет на холестерин в еде не снизит риск сердечно-сосудистых заболеваний.
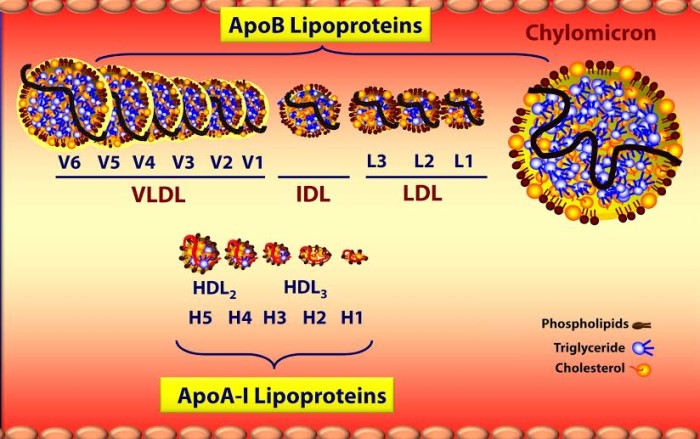
Здесь не обойтись без некоторых физиологических подробностей. В крови холестерин присутствует в упакованном виде. Чистый холестерин не мог бы растворяться в крови, как масло не растворяется в воде. Чтобы растворяться и легко перемещаться с током крови, холестерин связывается с белками – получаются липопротеины. Они могут быть разной плотности, отсюда и названия, которые часто встречаются в текстах про здоровье – липопротеины высокой (ЛПВП, HDL), низкой (ЛПНП, LDL) плотности и липопротеины очень низкой плотности (ЛПОНП). В народе ЛПВП называют “хорошим” холестерином, а ЛПНП – “плохим”. Это также устаревшая, слишком упрощенная картина, которая далека от реальности. Упакованный в липопротеины холестерин движется из кишечника и печени к мышцам и периферическим органам, и обратно – от всех органов к печени. Деление на два, на три или даже на пять видов липопротеинов условно – важно понимать, что транспортные упаковки, в которых жиры и холестерин присутствуют в крови, бывают большей или меньшей плотности и размера:

Как видно на слайде, позаимствованном из блога Питера Атийи, ЛПНП гораздо крупнее и несут больше жиров и холестерина, чем ЛП высокой плотности. Это такие здоровенные танкеры, которые перевозят не только холестерин, но и другие соединения (жирные кислоты, например), служащие топливом для клеток. ЛПВП по сравнению с ними совсем крошечные и в основном состоят из холестерина – они нужны для того, чтобы переносить его в жировую ткань, в железы, которые делают из холестерина стероидные гормоны, а также обратно в печень, откуда потом холестерин выводится в кишечник. Раньше считалось, что тем и хороши мелкие ЛПВП, что они выводят холестерин из организма. Однако, согласно современным научным представлениям, “плохие” ЛПНП также переносят холестерин с периферии в печень, чтобы затем с желчью выводить его из организма. Так что даже “плохой” холестерин реабилитирован.
Проблема с ним в том, что именно ЛПНП могут оседать на стенках сосудов, потому что такие частицы плохо растворимы в крови, и тогда они формируют пресловутые атеросклеротические бляшки. Это свойство ЛПНП выпадать в осадок на стенках сосудов и стало ночным кошмаром всех поборников здорового питания в последние тридцать лет. Ведущие программ про здоровье на центральных каналах, сдвинув брови, рассказывают о том, как холестерин из пищи моментально закупоривает коронарные артерии, и человек погибает от инфаркта. Однако, как видно из всего вышесказанного, эта простая и страшная схема не имеет ничего общего с реальностью.
Сердечно-сосудистые болезни и холестерин
По уровню общего холестерина вообще нельзя судить о риске сердечно-сосудистых заболеваний: у более половины людей, попавших в больницы с инфарктом, нормальный уровень холестерина, и, наоборот, около половины людей с повышенным холестерином живут обычной жизнью с чистыми сосудами без малейшего намека на атеросклероз.
Из всего мудреного липидного профиля самый важный фактор, который действительно связан с риском сердечно-сосудистых заболеваний, – это повышенное количество ЛПНП. Если их много, то есть риск развития атеросклероза. Все остальное второстепенно, смутно и до конца не изучено. Многие статины повышают уровень ЛПВП, но есть ли от этого реальная польза, никому пока доказать не удалось. Размер ЛПНП при этом роли не играет (они, как видно на сайде выше, тоже отличаются между собой), важно только их количество – чем больше, тем хуже.
Липопротеины высокой плотности (ЛПВП) действительно важны, и лучше их иметь в крови побольше. Однако, если опустить сложные биохимические нюансы, важно знать, что искусственное повышение ЛПВП в крови не решает проблемы и не снижает риск атеросклероза со всеми вытекающими последствиями.
Что опаснее для сердца, жирное или сладкое?
Не существует долгосрочных исследований, которые бы отвечали на интересующий всех вопрос: как изменится риск сердечно-сосудистых исследований, если изменить стиль питания? Наука от этот вопрос пока не дает честного ответа.
В большинстве стран, в том числе в России и США, диетологические рекомендации составлены с большей или меньшей долей холестеринофобии. За исключением шведских диетологов, которые первыми официально признали животные жиры безвредными, все остальные диетологи говорят об ограничении холестерина в пище, хотя нет ни одного доказательства, что сами по себе насыщенные жиры в пище хоть как-то влияют на риск сердечно-сосудистых заболеваний.
Однако есть исследования, которые уже в краткосрочной перспективе показывают, насколько в этом смысле могут быть опасны сахара. Например, есть данные, что потребление сахара (или кукурузного сиропа, богатого фруктозой) повышает уровень триглицеридов и липопротеинов низкой плотности (ЛПНП, тех самых, что ассоциируются с риском атеросклероза), и снижает уровень ЛПВП (тех, что считаются “хорошим” холестерином). А если исключить сахар (в исследовании это были подслащенные напитки), то все меняется с точностью до наоборот: уровень ЛПНП (тех самых, что ассоциируются с риском сосудистых патологий) падает, а уровень ЛПВП – растет. Чистая фруктоза на соотношение липопротеинов влияет лучше, чем сахар.

В другом исследовании рассматривалось влияние насыщенных жиров на уровень разных липопротеинов и на здоровье в целом. Оказалось, что добавление к диете жиров в отсутствие сахара и крахмала не увеличивало ни уровень триглицеридов в крови, ни какие-либо другие показатели, связанные с сердечно-сосудистыми заболеваниями. Другими словами, сама по себе жирная еда не увеличивает риск атеросклероза и сердечно-сосудистых заболеваний, если не есть сахар и крахмалистые продукты.
Статины – препараты, снижающие уровень холестерина
Как правило, опубликованные исследования, доказывающие пользу статинов, финансирутся компаниями-производителями. Проблема в том, что фармацевтические компании хотят продавать как можно больше статинов – не только тем, кому они действительно необходимы, а всем. Статины – одни из самых популярных лекарств сегодня, их рынок в одной только Америке оценивается в $30 млрд. Каждый третий принимает их, хотя нет серьезных научных данных, доказывающих, что польза статинов перевешивает потенциальные риски, с которыми они связаны. Весьма распространенные побочные эффекты – это постепенно развивающаяся мышечная боль и слабость, вызванные микровоспалениями в мышцах. Реже случаются последствия и посерьезнее – провалы в памяти и диабет, так что в 2012 году американская FDA добавила их в список побочных эффектов статинов. Дело в том, что статины могут косвенно не лучшим образом влиять обмен углеводов, поскольку выработка инсулина в поджелудочной железе – это сложный процесс, чувствительный к уровню холестерина в крови.

Скептики любят повторять, что сегодня в научных журналах можно найти сколько угодно исследований, которые доказывают ровно противоположные вещи. Это, конечно, так. При желании можно подкрепить свои предубеждения какими-нибудь данными. Однако, если посмотреть на качество информации, ее распределение и соотношение всех “за” и “против”, то картина такова:
1. Нет доказательств, что животные жиры провоцируют сердечно-сосудистые заболевания
2. Углеводы, а не жиры из пищи провоцируют увеличение ЛПНП и триглицеридов в крови
3. Главную роль в развитии атеросклероза и сердечно-сосудистых заболеваний играет не холестерин, а окисление, воспаление и стресс.
Источники и полезное чтиво по теме:
– Если вам удастся осилить девять серий постов в блоге Питера Атийи, посвященных современному взгляду на холестерин, вы точно будете знать о нем больше, чем подавляющее большинство российских, да и не только российских врачей.
– “Великий Холестериновый миф” – книга, в которой подробно доказывается, что не холестерин служит причиной сердечно-сосудистых заболеваний, но воспаление, окисление, сахар и стресс.
– “29 миллиардов причин лгать о холестерине” – документальный фильм об индустрии статинов.
DietDoctor постоянно следит за войной за и против статинов. В недавнем посте “Должен ли каждый принимать статины?” Андреас терпеливо и аргументированно объясняет свой ответ – нет, не должен.
Источник
Безусловно, правильное питание, сон, минимум стрессов и вредных привычек резко снижают риск заработать сердечно-сосудистые заболевания
Фото: RUSSIAN LOOK
Врачи и ученые развеяли заблуждения, которые долгие годы сбивали нас с толку и заставляли расстраиваться из-за каждого лишнего кусочка «опасной» еды
Миф первый: Уровень холестерина подскакивает из-за вредных продуктов
– Недавно прошла диспансеризацию, и обнаружили повышенный холестерин – теперь придется завязать с любимой яичницей на завтрак, – сокрушается знакомая. Также планируется «наложить санкции» на сливочное масло, творог (кроме обезжиренного), цельное молоко, жирную морскую рыбу… В общем – не позавидуешь. Конечно, столь жесткую диету выдерживает не так уж много героев, однако переживают, беспокоятся и тревожатся из-за «вредной» еды, повышающей холестерин, миллионы людей во всем мире.
– Если вы откажетесь от яиц, в желтках которых действительно содержится много холестерина, то недополучите его… процентов на 10, – пожимает плечами врач-генетик биомедицинского холдинга «Атлас» Ирина Жегулина. – Влияние жирной еды на повышение уровня холестерина в организме, мягко говоря, многократно преувеличено. На самом деле наш организм устроен так, что 80 – 90% холестерина синтезируются в печени – независимо от того, питаетесь вы сливочным маслом или морковкой. То есть, диета, конечно, может несколько скорректировать уровень этого вещества в организме, но совсем несущественно – лишь на те самые 10 – 20%.
Миф второй: Чем ниже его показатели в крови, тем лучше
Общепризнанная международная норма общего холестерина в крови – до 5,5 ммоль/л. Однако принцип «чем меньше, тем лучше» в данном случае не действует напрямую, предупреждают врачи. Есть несколько важных нюансов.
– Как правило, холестерин циркулирует у нас в крови, по сосудам, не сам по себе, а в виде липопротеидов – то есть соединений с белковыми комплексами. Они имеют разную плотность и размеры. Липопротеиды низкой плотности нередко называют «плохим холестерином», поскольку они являются одним из фактором риска для развития атеросклероза (заметьте, лишь одним из факторов и вовсе не решающим!). Липопротеиды высокой плотности известны как «хороший холестерин». Они не только не провоцируют атеросклероз, но даже служат средством его профилактики – препятствуют прикреплению «плохого» холестерина к стенкам наших сосудов.
– Будучи липидом (жиром), холестерин является строительным материалом для оболочек всех клеток нашего организма. То есть он нам просто жизненно необходим! В том числе холестерин участвует в выработке важнейших гормонов: женских эстрогена и прогестерона, мужского тестостерона. Соответственно, недостаток этого «опального» вещества чреват снижением мужской силы, а у дам – нарушением менструального цикла и повышением риска бесплодия. Также при нехватке холестерина, образующего в том числе оболочки клеток нашей кожи, ускоряется появление морщин.
– Нижняя граница нормы общего холестерина в крови для взрослых людей – 3 ммоль/л. Если показатели меньше, то это повод задуматься о серьезных нарушениях в организме. Особенно велик риск поражения печени, предупреждают врачи-гепатологи и советуют провести обследование этого органа.
При повышенном уровне глюкозы в крови начинается разрушение стенок сосудов, в первую очередь – в тех органах, где сосуды тонкие и образуют капиллярные сети: головной мозг, глаза, почки
Фото: Евгения ГУСЕВА
Миф третий: Виновник атеросклероза
Сердечно-сосудистые заболевания, инфаркты и инсульты, в нашей стране занимают первое место среди причин преждевременного ухода из жизни. А одна из самых частых причин нарушений работы сосудов и сердца – атеросклероз. То есть сужение артерий и других сосудов из-за нежелательных наростов и закупорка холестериновыми бляшками. Традиционно главным виновником атеросклероза считается холестерин: чем выше его показатели, тем сильнее, прямо пропорционально подскакивает риск болезни.
– Если ваши сосуды сами по себе здоровы, не повреждены, то холестериновые наросты и закупоривающие бляшки ни с того ни с сего не образуются! – опровергает популярный миф врач-генетик Ирина Жегулина, исходя из современных исследований работы нашего организма. И поясняет: – Если человек, скажем, курит и в его организм попадают смолы и другие вредные вещества, либо в крови повышен уровень глюкозы, то под действием этих факторов происходит повреждение стенок сосудов. Оголяется коллаген, из которого построены стенки, и в это место устремляются клетки крови тромбоциты, вещества-факторы воспаления и соединения холестерина. А поскольку сосуд уже поврежден, то для холестерина открывается путь внутрь. И со временем, по мере его накопления вместе с тромбоцитами, образуются те самые холестериновые бляшки.
Так что сам по себе холестерин попросту не может быть главным виновником атеросклероза и злейшим врагом наших сосудов. Скорее, он выполняет роль «пособника», подключаясь к процессу, запущенному другими факторами (см. далее рубрику «Поберегись!»).
Миф четвертый: Постные блюда полезнее
Поскольку наша печень сама по себе синтезирует холестерин, то, может, сокращение жира в пище все же полезно? Скажем, безжировыми диетами вовсю увлекаются худеющие, модное вегетарианство велит избегать животных жиров.
– Не забывайте, что на 60% из жира состоит наш мозг, – напоминает один из ведущих мировых нейробиологов Филипп Хайтович. – Количество и соотношение жиров в питании серьезно влияет на состояние и работу мозга. В частности, исследования доказали пользу ненасыщенных жирных кислот – Омега-6 и Омега-3. Известно, что они хороши для развития мозга, и потому их обязательно нужно добавлять в питание ребенка. В то же время очень важно соблюдать баланс: соотношение кислот Омега-6 и Омега-3 в пище должно быть 4:1. Однако фактически многие современные люди употребляют слишком много Омега-6 и слишком мало Омега-3 кислот. Такой перекос может привести к нарушению памяти, депрессиям, число которых растет, и даже суицидальному настрою.
При курении в организм попадают смолы и другие токсичные вещества, повреждающие стенки сосудов
Фото: Олег УКЛАДОВ
ЭТО ПРИГОДИТСЯ
Выравниваем жировой баланс и поддерживаем мозг
Источники кислот Омега-6 – подсолнечное и кукурузное масло, яйца, сливочное масло, свинина. Их употребление предотвращает развитие атеросклероза, сахарного диабета, рассеянного склероза, обеспечивает работу иммунитета.
Кислоты Омега-3 помогают уберечься от депрессии, справиться с синдромом хронической усталости, головными болями, а также заметно снижают риск болезни Альцгеймера. Главные источники – жирные сорта морских рыб: палтус, скумбрия, сельдь, тунец, форель, лосось. Однако важно иметь в виду, что ценные кислоты содержатся в дикой рыбе, которая питалась морскими водорослями и мелкой рыбешкой. Искусственная форель и лосось, выращенные на комбикормах, практически лишены Омега-3.
Кроме дикой рыбы этих кислот много в печени трески, грецких орехах, льняном масле, шпинате, кунжуте, семенах льна. На практике дешевле и проще всего можно повысить количество Омега-3 в своем рационе и выровнять баланс с Омега-6, ежедневно съедая горсть грецких орехов и добавляя в каши и салаты льняное масло, кунжут или семена льна.
Миф пятый: Здоровый образ жизни – крепчайшая защита от инфаркта
Безусловно, правильное питание, сон, минимум стрессов и вредных привычек резко снижают риск заработать сердечно-сосудистые заболевания. Однако порой мы сталкиваемся с печальными примерами: человек не пил, не курил, не переедал, а умер в раннем возрасте от инфаркта/инсульта.
– Современные исследования показывают, что есть еще один серьезный фактор риска, повреждающий сосуды, о котором мало кто задумывается: повышенный уровень вещества гомоцистеина, – поясняет врач-генетик Ирина Жегулина. Это аминокислота, которая образуется у нас в организме в процессе переработки незаменимой аминокислоты метионина и обмена витаминов группы В. Если у человека нарушено усвоение одного из них – витамина В9 (фолиевой кислоты), то повышается уровень гомоцистеина в крови, и, будучи в избытке, это вещество начинает повреждать сосуды.
Поэтому людям, у которых есть признаки сердечно-сосудистых проблем, рекомендуется сдавать анализ на уровень гомоцистеина.
ПОБЕРЕГИСЬ!
Что губит артерии на самом деле
– Курение: в организм попадают смолы и другие токсичные вещества, повреждающие стенки сосудов.
– Злоупотребление сладостями: при повышенном уровне глюкозы в крови начинается разрушение стенок сосудов, в первую очередь – в тех органах, где сосуды тонкие и образуют капиллярные сети: головной мозг, глаза, почки.
– Повышенный уровень аминокислоты гомоцистеина, содержание которой в крови зашкаливает, если у человека есть проблемы с усвоением фолиевой кислоты.
Источник
