Диета для ребенка при болезни почек
Сегодня мы расскажем, какой должна быть диета ребенка при заболевании почек. Чаще всего дети болеют пиелонефритом — воспалением ткани почки. Болезнь развивается как осложнение после перенесённых респираторных заболеваний, кишечных инфекций, воспаления лёгких, рахита.
Способствует возникновению пиелонефрита снижение защитных сил организма. Во время острого периода болезни лечение проводят в стационаре. Диета в первые 2 дня разгрузочная. Детям дают много жидкости — 1,5—2 л в сутки. Это отвары фруктов, компоты, чай, свежие соки и способствующие мочеотделению продукты — арбуз и дыня.
Когда опасность острых проявлений болезни миновала, вводят нежирное мясо, курицу, рыбу, творог, сметану, яйца. Необходимы жиры — сливочное и растительное масло (подсолнечное, оливковое). Очень полезны овощи: свежие огурцы и помидоры, кабачки, тыква, капуста, морковь, картофель, богатый солями калия. Рекомендуются фрукты, ягоды в свежем и консервированном виде. Врачи обязательно следят за индивидуальной переносимостью овощей и фруктов, так как аллергические реакции могут осложнить течение болезни.
В качестве углеводов используют крупы — их грубая клетчатка повышает тонус кишечника, предупреждает запоры, затрудняющие лечение. Особенно полезны гречка и овсянка. Можно есть макароны, пшеничный хлеб, кондитерские изделия.
Соль в рационе больных пиелонефритом детей допускается, но её количество определяет возрастная норма. Хорошее подспорье в борьбе с пиелонефритом — фитотерапия. В период обострения болезни рекомендуются травы с противовоспалительным действием — зверобой, ромашка, листья брусники, шалфей, крапива. Спустя некоторое время используют травы, обладающие вяжущим и тонизирующим действием: горец птичий, василёк, почки берёзы. Настои трав дают 3 раза в день в тёплом виде перед едой. Курс лечения травами — 3—4 недели.
Обратите внимание на то, что во время приёма лекарственных трав повышается потеря жидкости, поэтому надо увеличить количество питья на 20—30 %. Одновременно восполняйте потери калия, для этого давайте ребёнку изюм, урюк, морковь, картофель, бананы.
Чего нельзя есть при заболевании почек
Исключаются продукты, содержащие эфирные масла и вещества, раздражающие почечный эпителий: мясные, рыбные и грибные бульоны, острое, солёное, жареное, лук, чеснок, горчицу, кофе, какао. Нежелательны бобовые, редька, шпинат, ржаной хлеб, газированные напитки. Такой режим питания надо поддерживать не менее года после выписки из больницы.
Болезни почек гломерулонефрит – причина заболеваний и лечение
Это тяжёлое инфекционно-аллергическое заболевание сопровождается снижением мочеотделения, отёками, потерями белка. Во время лечения в стационаре применяют диету с ограничением соли.
В первые дни назначают фруктово-сахарную диету, а позднее — молочно-растительную, которую соблюдают и после выписки. Разрешённые продукты — сметана, молоко, кефир, сливочное и растительное масло, крупы, овощи, картофель, фрукты, соки, мармелад, варенье, хлеб, выпеченный без соли.
Через 2—3 месяца по показаниям врача диету расширяют, вводят пшеничный хлеб, мясо, рыбу и творог. Возрастную дозу соли дают только спустя 6—8 месяцев с момента выписки. Соль вводят постепенно, начиная с 1 г в сутки. Нельзя давать бульоны, копчёности, соленья. Диету надо выдерживать год.
К сожалению, при неблагоприятном течении болезни гломерулонефрит перерастает в хроническую форму. Если в моче есть примесь крови (гематурическая форма), в питании ограничивают соль и животные белки. При улучшении состояния рацион обычный, но первые блюда готовят вегетарианские, мясо и рыбу — на пару. Творог разрешают не чаще 2—3 раз в неделю.
При нефротической форме болезни, кровь в моче отсутствует, но есть отёки. Тогда допустимы жиры, белки умеренно ограничивают. Блюда готовят на пару, отваривают, запекают. С осторожностью надо вводить в рацион цитрусовые, клубнику, чтобы избежать аллергических реакций.
Как и что готовить при болезни почек?
Способ приготовления пищи не менее важен. Мясо, рыбу и овощи отваривают. Мясо нарезают мелкими кусками, заливают холодной водой и варят на медленном огне.
Часто дети, болеющие пиелонефритом, страдают отсутствием аппетита. Поэтому нужно идти на маленькие хитрости, чтобы еда им нравилась. Готовить лучше так, чтобы продукты сохраняли свои вкусовые качества. Например, отварное мясо, паровые котлеты можно потушить в сметане.
В запеканки и каши добавьте фруктовые соки или сухофрукты — это сделает привычные блюда намного вкуснее. Красиво оформите блюдо. На завтрак подойдёт овощное пюре, яйца, каши, чай, на обед — щи или борщ, отварное мясо, рыба с различными гарнирами, на ужин — салат, винегрет, отварной картофель со сметаной.
Врачи советуют чередовать блюда так, чтобы одно кормление содержало мясные блюда, а другое — растительные. Мясо и рыба относятся к кислотным компонентам, а овощи — к щелочным. Реакция мочи в течение дня, следовательно, тоже становится то кислой, то щелочной. Это неблагоприятно для микроорганизмов, которые вызвали болезнь.
Источник

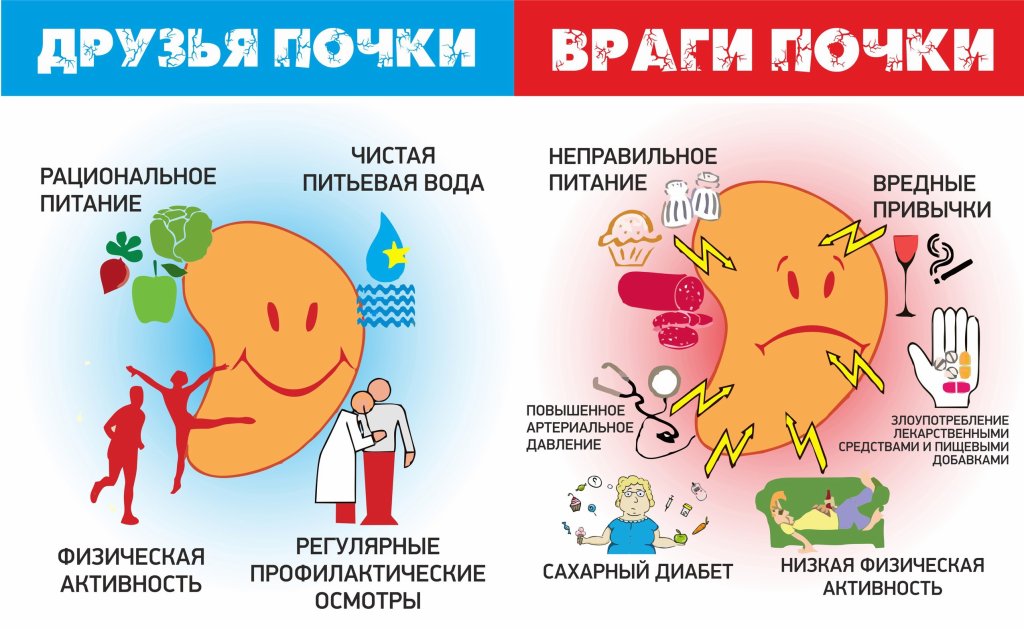
Наши почки выполняют очень важные функции в организме. Они выводят продукты обмена и вредные вещества, поддерживают водно-солевой баланс, защищают нас от опасных колебаний внутренней среды. При заболевании почек во всем организме начинаются различные нарушения, страдают многие органы и ткани, замедляется выведение жидкости, из-за чего появляются отеки, повышается артериальное давление, застаиваются соли и продукты обмена, происходит вторичная интоксикация.
Все эти явления особенно опасны, если речь идет о детях. К сожалению, в детстве иммунитет еще недостаточно сформирован, поэтому после длительных и частых болезней снижаются защитные функции организма, в результате чего может развиться пиелонефрит или другие болезни почек. Все они требуют не только специального лечения, но и соблюдения особой лечебной диеты. Сегодня мы расскажем о правилах питания детей с болезнями почек…
Диетотерапия при пиелонефрите
Пиелонефрит – это воспаление тканей почек в основном с поражением почечных лоханок. Оно нередко возникает у детей после повторных респираторно-вирусных и кишечных инфекций, воспаления легких, хронического тонзиллита, рахита, гипотрофии, а также в результате серьезных нарушений в питании.
В острый период детей, как правило, лечат в стационаре, где помимо медикаментов назначается разгрузочная диета с большим количеством жидкости (1,5-2 литра в сутки). Помимо воды ребенку можно давать сладкий чай, супы, отвар шиповника и брусники, овощи, фрукты, соки и компоты. Дополнительно в рацион включаются способствующие мочеотделению продукты, например, огурцы, тыква, арбуз, дыня, черешня, брусника.
Спустя пару дней ребенка на неделю или две переводят на растительно-молочную диету с большим количество овощей, фруктов, соков, компотов и молочных продуктов. Далее меню расширяется за счет творога, яиц, нежирной говядины, рыбы, курицы, сметаны, сливочного и растительного масел.
Сложные углеводы в диетотерапии пиелонефрита в основном представлены в виде различных круп, в частности, гречки и овсянки, которые содержат более грубую клетчатку и повышают тем самым тонус кишечника. Благодаря этому происходит профилактика запоров, а они очень нежелательны при болезни почек.
Кроме того, в рацион следует ввести другие каши и макаронные изделия, а также хлеб из муки грубого помола. Из овощей в меню должны быть помидоры, морковь, картофель, капуста, огурцы, тыква, кабачки. Фрукты и ягоды можно есть любые, если они не вызывают аллергию или индивидуальную непереносимость, осложняющие течение пиелонефрита.
Что касается соли, то она ограничивается лишь суточной нормой, то есть 3-5 г в день. Однако соленые, острые и жареные блюда, а также копчености, приправы, мясные, рыбные и грибные бульоны надо исключить, так как они содержат большое количество экстрактивных веществ и эфирные масла, раздражающие почечный эпителий.
Также желательно вычеркнуть из рациона редьку, зеленый салат, ржаной хлеб, шпинат, бобовые и газированные напитки. Большое значение играет способ приготовления пищи: овощи, рыбу и мясо в основном надо отваривать. В частности, мясо требуется резать небольшими кусочками и варить на медленном огне, чтобы из него вышло максимальное количество экстрактивных веществ.
Указанного лечебного питания следует придерживаться как минимум год после клинического выздоровления. Поэтому, чтобы диетическое меню ребенку не надоело, нужно улучшать вкус продуктов за счет домашних соусов и подлив, а также красиво украшать блюда перед подачей на стол. Для разнообразия в каши и запеканки можно добавлять фрукты и сухофрукты.
Кроме того, диетологи советуют чередовать в суточном рационе отдельные блюда так, чтобы в одном приеме пищи были только мясные и рыбные продукты, а в другом – только растительные (каши, овощи, макароны). Дело в том, что мясо и рыба содержат кислотные компоненты, а фрукты и овощи – щелочные.

Именно поэтому с помощью их чередования можно добиться изменения реакции мочи в течение суток – она будет то кислой, то щелочной. Такие колебания Ph создают неблагоприятные условия для жизни микроорганизмов, вызвавших пиелонефрит, что повышает эффективность лечения.
Помимо диетотерапии врачи нередко назначают применение различных отваров и настоев лекарственных трав, например, зверобоя, ромашки, крапивы, шалфея, листьев брусники. Все они обладают противовоспалительным и противомикробным действием, что очень кстати в острый период течения заболевания.
А вот в процессе ремиссии полезными будут растения с вяжущим и тонизирующим действием: цветы василька, почки березы, ягоды можжевельника, птичий горец.
Не забывайте, что мочегонные настои выводят много жидкости из детского организма, поэтому в период их применения нужно увеличить количество выпиваемой ребенком воды примерно на 20-30% от нормы. А для восполнения потерь калия вместе с мочой рекомендуется добавить в рацион богатые этим микроэлементом продукты: курагу, абрикосы, урюк, изюм, бананы, картофель, морковь.
Настои указанных трав следует пить в теплом виде перед едой 3 раза в день. Для вкуса в них можно добавить мед, сахар или мяту. Курс лечения травами длится 3-4 недели и идет параллельно с медикаментозной и диетотерапией.
Питание детей при гломерулонефрите
Это тяжелое инфекционно-аллергическое заболевание почек, которое сопровождается редким мочеиспусканием, большими потерями белка и ярко выраженными отеками. Возникает чаще всего у детей старше 2-3-х лет. Острый период лечится только в стационаре, при этом применяется диета со строгим ограничением соли и животных белков.

В первые дни терапии ребенку назначается фруктово-сахарная диета, а позже – молочно-растительная, в которой количество протеинов составляет всего 50-55% от возрастной суточной нормы. Набор разрешенных продуктов состоит из:
- молока;
- кефира;
- сметаны;
- яиц;
- сливочного и растительного масел;
- круп;
- овощей и фруктов;
- картофеля;
- соков;
- сахара, варенья, мармелада;
- бессолевого хлеба.
Только спустя 2-3 месяца можно расширить рацион ребенка за счет постепенного включения пшеничного хлеба, рыбы, мяса и творога. Да и то только при условии стабильного удовлетворительного состояния здоровья.
Поваренную соль тоже вводят постепенно и небольшими порциями, начиная всего с 1 грамма в сутки и доводя до возрастной нормы в течение 6-8 месяцев. Кроме того, из меню надо на длительное время исключить бульоны, соления, копчености и аллергенные продукты. Такая диета длится не меньше года.
Лечебный рацион при хроническом гломерулонефрите
Это заболевание чаще всего возникает из-за неблагоприятного течения острого процесса, или когда лечения было неэффективным. При хронической форме гломерулонефрита сильно страдает ткань почек. Маленьким пациентам нужна строгая диета, которая разрабатывается индивидуально в зависимости от особенностей течения болезни.

Если на фоне заболевания в моче ребенка появляется кровь, но при этом отсутствуют отеки и повышенное артериальное давление, то лечебное питание базируется на ограничении соли и животных белков. При улучшении состояния рацион можно вернуть до возрастных норм. Однако все равно необходимо сосредоточиться на вегетарианских первых блюдах, а рыбу и мясо давать только на завтрак и обед, готовя на пару (творог можно есть всего 2-3 раза в неделю).
Если же кровь в моче отсутствует (нефротическая форма заболевания), но есть отеки, то назначается диета с умеренным ограничением протеинов и небольшим увеличением жиров (при сохранении суточных норм калорийности рациона). Также ограничиваются соленые и острые блюда, жареное мясо и рыба, мясные и рыбные бульоны. Зато можно есть много овощей и фруктов. Описанная диета должна длиться не менее года, как и в предыдущих случаях.
Внимательно следите за состоянием здоровья своих детей, не запускайте болезни и придерживайтесь выписанной врачом или диетологом лечебной диеты. Удачи вам и крепкого здоровья вашим детям!

Благодарим за то, что уделили время на прочтение этого материала. Мы ценим ваше внимание, так как оно вдохновляет нас на подготовку новых ценных статей для вас.
Если эта статья вам понравилась, то надеемся, что вы выделите еще пару секунд, чтобы поставить нам лайк. И мы очень ждем ваше мнение в комментариях по поводу того, о каком лечебном питании вы еще хотели бы прочитать статью на нашем блоге?
Источник
Почки выполняют важную функцию в организме. Они являются основным органом выделения продуктов обмена, играют главную роль в сохранении водно-солевого равновесия, защищают организм от опасных для жизни колебаний внутренней среды. При заболеваниях почек возникают глубокие изменения во всем организме, страдает жизнедеятельность многих органов и тканей, нарушается нормальное выведение жидкости, солей, продуктов обмена, развиваются отеки, повышается кровяное давление, в тяжелых случаях наступает отравление.
Наиболее распространенной патологией почек в детском возрасте является пиелонефрит — воспаление ткани почки с преимущественным поражением почечных лоханок. Болезнь чаще всего развивается в тех случаях, когда снижены защитные силы организма, а это бывает при повторных респира-торно-вирусных заболеваниях, кишечных инфекциях, воспалении легких, хроническом тонзиллите, гипотрофии, рахите, нарушениях питания.
Обычно в остром периоде заболевания дети лечатся в стационаре. Там в первые 1—2 дня им назначается разгрузочная диета с достаточным введением жидкости (до 1,5—2 л в сутки). Жидкость дают в виде отваров шиповника, овощей, фруктов, компотов, сладкого чая. В это же время можно включать в диету свежие соки и различные способствующие мочеотделению продукты (в первую очередь бахчевые — арбузы, дыни, тыкву). Затем в течение 7—10 дней больной должен находиться на молочно-растительной диете с обязательным включением в нее свежих фруктов, овощей, соков, компотов.
После ликвидации острых проявлений болезни рацион ребенка расширяется: творог, сметана, яйца, нежирная говядина, курица, рыба. Из жиров рекомендуется применять сливочное и топленое масло, а также различные растительные масла (подсолнечное, кукурузное, оливковое, хлопковое).
В качестве углеводного компонента в питании больных пиелонефритом используются различные крупы (особенно гречневая и овсяная). Они содержат более грубую клетчатку, которая повышает тонус кишечника и предупреждает запоры, которые очень нежелательны при заболевании почек. Можно употреблять и другие крупы, а также макаронные изделия, пшеничный хлеб, кондитерские изделия. Из овощей очень полезен картофель, богатый солями калия, рекомендуются также белокочанная капуста, морковь, репа, свежие огурцы, помидоры, кабачки, тыква, всевозможные фрукты, ягоды, свежие и консервированные соки, компоты. Однако при этом надо следить за индивидуальной переносимостью продуктов, так как аллергические реакции могут серьезно осложнить течение пиелонефрита.
Соль в рационе больного пиелонефритом практически не ограничивается, но все же ее количество не должно превышать возрастную суточную потребность. Вместе с тем острые, соленые, жареные блюда и копчености, мясные, рыбные и грибные бульоны, приправы (лук, чеснок, хрен, горчица), натуральный кофе, какао исключаются из набора продуктов для этих больных. Все эти продукты содержат эфирные масла и экстрактивные вещества, которые раздражают почечный эпителий. Не рекомендуются также бобовые, редька, шпинат, зеленый салат, ржаной хлеб, газированные напитки.
Такой режим питания должен применяться длительное время — не менее года после клинического выздоровления.
Очень важно соблюдать правильную технологию приготовления пищи. Овощи, мясо, рыба в основном используются в отварном виде. При этом мясо, особенно богатое экстрактивными веществами, нарезают мелкими кусками, заливают холодной водой и варят на медленном огне. Такая обработка обеспечивает устранение до 60 процентов экстрактивных веществ.
Дети при длительной диете часто страдают пониженным аппетитом; следует постараться готовить блюда так, чтобы максимально сохранялись их вкусовые качества, а по возможности и улучшались. Вкус отварного мяса, паровых котлет или рыбного суфле станет лучше, если их слегка потушить в сметане. Добавление фруктовых пюре, соков улучшает вкус запеканок и каш. В них можно также добавить сухофрукты, изюм и т. п. Большое значение имеет красивое оформление блюда.
И еще одну особенность следует учесть при составлении меню для ребенка, больного пиелонефритом. В его суточном рационе рекомендуется так чередовать отдельные блюда, чтобы одно кормление в основном содержало мясные или рыбные продукты, а другое — только растительные. Дело в том, что мясо и рыба богаты кислотными компонентами, а овощи и фрукты — щелочными. Таким чередованием этих блюд можно в течение дня менять реакцию мочи, которая становится то кислой, то щелочной, а это создает неблагоприятные условия для жизнедеятельности микроорганизмов, которые вызвали заболевание. Таким образом можно повысить эффективность лечения.
При лечении воспалительных процессов в почках диетотерапию полезно сочетать с применением настоев и отваров лекарственных растений. Так, в остром периоде болезни рекомендуются травы, обладающие противо-микробным и противовоспалительным действием (зверобой, крапива, шалфей, ромашка, листья брусники), при стихании процесса используют растения, обладающие тонизирующим и вяжущим действием (почки березы, ягоды можжевельника, цветы василька, птичий горец и другие). Настои лекарственных трав дают 3 раза в день в теплом виде перед едой. Если настой неприятен на вкус, в него можно добавить сахар, мед, мяту. Обычно курс лечения травами продолжается 3—4 недели. При необходимости курсы можно повторять 3—4 раза в год.
При использовании трав обратите внимание еще на один момент. Прием мочегонных трав приводит к значительным потерям жидкости. Поэтому в это время ребенку следует давать больше питья (отвары из сухофруктов, шиповника, клюквенный или брусничный морс). Общее количество жидкости увеличивают на 20—30 процентов. Для компенсации потерь калия, что также отмечается при проведении лечения травами, в рацион ребенка надо в это время широко включать богатые калием продукты (изюм, курага, урюк, морковь, картофель, бананы).
Какие же еще заболевания почек требуют проведения лечебного питания?
Это в первую очередь — острый гломеру-лоыефрит — тяжелое инфекционно-аллергическое заболевание почек. Оно возникает чаще у детей в возрасте старше 2—3 лет, сопровождается снижением мочеотделения, большими потерями белка, выраженными отеками.
Лечение в остром периоде проводится только в стационаре. В это время применяется диета со строгим ограничением соли и белков животного происхождения. Это обеспечивает максимальное щажение почек. В первые дни лечения ребенок получает только фруктово-сахарную диету. Позднее ребенок переводится на молочно-растительную диету, в которой количество белка составляет 50—55 процентов от возрастной нормы.
После выписки из стационара ребенок также продолжает получать молочно-расти-тельную диету. В набор продуктов, разрешенных этим детям, входят молоко, кефир, сметана, яйца, сливочное и растительное масло, крупы, картофель, овощи, фрукты, соки, сахар, варенье, мармелад, бессолевой хлеб. Расширение диеты разрешается только спустя 2—3 месяца при удовлетворительном состоянии ребенка. В состав рациона сначала постепенно включают пшеничный хлеб, затем — мясо, рыбу, творог. Поваренную соль начинают вводить в это же время, но очень постепенно увеличивают ее количество. Первые дозы составляют не более 1 г в сутки, а возрастную норму можно дать только спустя 6—8 месяцев.
В течение длительного времени в питании больного ребенка не разрешаются бульоны, копчености, соления, а также продукты, наиболее часто вызывающие аллергические реакции. Такая диета сохраняется до 1 года.
Хронический гломерулонефрит чаще всего является результатом неблагоприятного течения острого процесса. При этом сильно страдает ткань почки. Больные нуждаются в строгой диетотерапии, которая строится в зависимости от особенностей течения болезни.
Если заболевание сопровождается появлением крови в моче (гематурическая форма), то при отсутствии отеков и повышенного кровяного давления лечебное питание заключается в некотором ограничении животного белка и соли. При улучшении состояния ребенка его питание может соответствовать возрастной норме. Но при этом первые блюда рекомендуется готовить вегетарианские, мясо и рыбу давать только на завтрак и обед, творог разрешается 2—3 раза в неделю. Блюда в основном должны готовиться на пару.
При нефротической форме заболевания, когда кровь в моче отсутствует, но отмечаются отеки, рекомендуется диета с умеренным ограничением белка и некоторым повышением жирового компонента. При этом энергетическая ценность рациона соответствует возрастным нормам. В рационах больных ограничиваются острые и соленые блюда, бульоны, жареное мясо и рыба. Рекомендуется введение овощей и фруктов, богатых витаминами. Такая диета используется длительное время.
При обострениях хронического гломеру-лонефрита диета строится так же, как при острой форме болезни.
Источник
