Диета для поджелудочной железы при обострении

Добрый день, дорогие читатели!
Диета при обострении поджелудочной железы играет большую роль в регенерации. Диета, которая снимает обострение поджелудочной железы, предписывается лечащим врачом.
В остром периоде особенно важно следовать его указаниям – это минимизирует риск рецидива и быстро снимает боль.
И если вы будете следовать таким инструкциям, как тип жизни, обострений проблем с поджелудочной железой можно избежать в будущем.
Питание при обострении
В случае обострения панкреатита рекомендуется щадящее питание не менее 12 месяцев. За такой длительный период функции органов брюшной полости практически полностью восстанавливаются, а организм человека привыкает к правильному питанию. Этот режим позволяет избежать рецидивов в будущем.
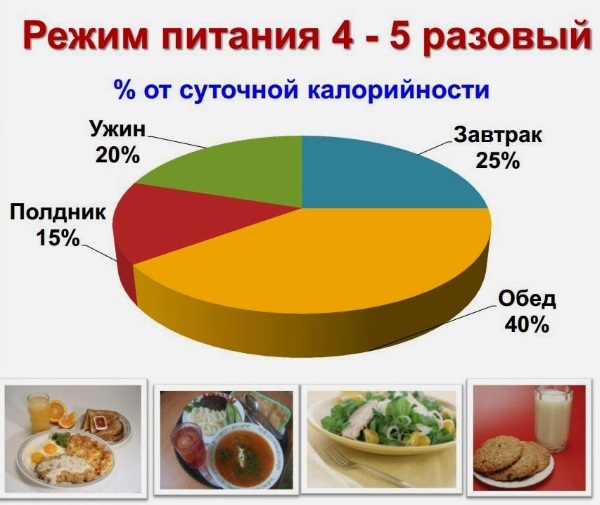
Впервые после обострения панкреатита пациентка показана диету № 5, которая согласована с лечащим врачом в отношении специфичности и переносимости определенных продуктов.
Пищевые аспекты:
- обострение с панкреатитом обострение с панкреатитом дробление пищи до 6 раз в день;
- небольшое количество порций;
- временный прием между приемами пищи 3-4 часа;
- теплая еда;
- небольшое количество соли;
Ни при каких обстоятельствах вы не можете переедать. Если у взрослого человека обострился панкреатит, лучшим решением будет госпитализация. Согласно больничным критериям, диета будет безоговорочно соблюдаться при малейшем расстройстве пищевого поведения.
Что можно есть при обострении поджелудочной железы
Несмотря на множество ограничений, диета, назначаемая больному панкреатитом, довольно разнообразна. В частности, в рационе содержится белок, так как его расщепление вызывает гораздо меньшую нагрузку на железу, чем употребление углеводов.
Так что же можно есть при обострении поджелудочной железы?
Нежирное мясо и рыба. Это может быть индейка, говядина, курица или кролик. Из рыбы лучше всего предпочитать треску, карпа, щуку и минтай.
Все продукты, должны быть приготовлены на пару или в духовке и поданы в суфле, пасте, фрикадельках и шариках, то есть в измельченном виде.
Яйца. Диета поджелудочной железы включает блюда из яиц, за исключением жареных яиц. Хороший выбор — паровой белковый омлет. Лучше заменить куриные яйца на перепелов, потому что белок последних усваивается гораздо легче.

Молочные и кисломолочные продукты. Творог, квашеное молоко, кефир, сметана, и йогурт вводятся в рацион пациента по критериям пониженной жирности (не более 1-1,5%). Творог приемлем, если он свежий или приготовленный на пару в форме пудинга. Все коровье молоко при обострении поджелудочной железы трудно усваивается организмом. Лучше всего заменить его на разбавленное или козье молоко, которое является гипоаллергенным.
Зерновые культуры. Рекомендуется вводить вареные овсянные хлопья в рацион в первый день после острой фазы заболевания. Гречка, рис и манная крупа более благоприятно воздействуют на желудок, не вызывая плохой реакции органа поджелудочной железы. Что касается хлеба, то лучше временно исключить из меню все виды пшеницы, или поменять их на сухари или печенье.
Напитки. Нормальная функция пищеварительного тракта невозможна без достаточного количества воды. Для панкреатита необходимо использовать как минимум полтора литра чистой воды. Минеральная вода, желе, отвары из роз или отрубей, травяные чаи оказывают хороший терапевтический эффект. Очень хорошо при панкреатите пить цикорий, который оказывает желчегонное действие.

Орехи и семена. После периода длительной ремиссии в рацион могут быть введены грецкие орехи, каштаны или кешью. Они содержат минимум клетчатки и в небольших количествах не увеличивают нагрузку на железу.
Что исключить из диеты
Чтобы предотвратить переход острого панкреатита в приобретенную стадию, необходимо составить список пищевых ограничений, из-за боязни продуктов, стимулирующих активную работу поджелудочной железы и с учетом личной непереносимости продукты, запрещенные панкреатитом.
Продукты, запрещенные панкреатитом
Из ежедневного рациона нужно полностью исключить:
- жирное мясо, сало и некоторые виды рыб (кефаль, лосось, сом, карп, палтус), а также икра;
- свиной жир и баранина;
- ржаной хлеб;
- мясные субпродукты (колбаски, рулеты, колбаски, колбасы и т. д.) и колбасы;
- консервы, соленья, соленья;
- молотые специи, приправы и специи;
- некоторые виды овощей (редька, брюква, редька, лук и чеснок, а также белокочанная капуста, грибы и бобовые с высоким содержанием твердой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- сметана, простокваша и жирные сливки;
- газированные и кофейные напитки;
- шоколадные изделия, торты, пирожные, торты, мармелад, карамель, конфеты и другие сладости.

Совет! От нездоровой пищи (картофель фри, хот-доги), картофеля фри, крекеров, соленых орехов лучше отказаться навсегда, чтобы избежать обострения заболевания.
Кроме того, вы должны ограничить потребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей).
Алкоголь может вызвать сокращение сфинктера Одди (клапанное устройство, которое обеспечивает движение ферментов в пищеварительном тракте и предотвращает немедленное высвобождение переваренной пищи).
После приема «горячий» клапан может не открыться вовремя, а пищеварительный сок будет заблокирован в протоках, что станет условием обострения приступа и неприятных последствий.
Список продуктов для панкреатита
В течение первых 2-3 дней голода и питья назначают с выраженным воспалительным процессом. Количество используемой воды, частота введения, объем каждой используемой порции определяется врачом в зависимости от тяжести состояния пациента. Ориентировочный суточный объем — 2,5 л.

Категорически не рекомендуется газированные, жареные или холодные напитки — температура воды должна быть комфортной, не раздражать слизистую оболочку. Если больная женщина может пить, повторной рвоты нет, разрешается:
- минеральная щелочная вода (Боржоми, Славяновская, Смирновская) в теплой форме без газа;
- слабый чай;
- компоты;
- желе.
Пейте несколько глотков, но часто.
Если из-за тяжести состояния пациента необходимо продлить режим питья более чем на 3 дня, если возникают диспепсические симптомы, и лечение следует продолжать в хорошем терапевтическом отделении, следует вводить внутривенно глюкозу и витамины.
Расчетное ежедневное обозрение меню
Сырая диета — это не предложение. Из разрешенного товара вы можете приготовить много острых и необходимых блюд. Прежде чем применять сбалансированную диету на каждый день, необходимо проконсультироваться с врачом и учесть все его инструкции.
Но если не получается связаться со специалистом, облегчить этот процесс поможет примерное меню, в котором содержатся все необходимые продукты в приемлемых дозах и указаны рекомендуемые сроки приема.
1й завтрак (7.00 — 7.30) пудинг из манной крупы
Первый завтрак должен быть легким, но и питательным, чтобы обеспечить организм необходимой энергией. Это может быть слизистый суп, манная каша, творожная запеканка или рисовая каша с фруктами. Любителям сладостей обязательно понравится творог с вареньем. Напитки следует давать минеральной воде или слабому чаю (ромашка, мята или шиповник). Молоко можно добавить в чай.

2-й завтрак (9.00 — 9.30) запеченное яблоко
Второй завтрак включает в себя легкие закуски, чтобы пополнить свои силы, чтобы вы могли остановить свой выбор на запеченной груше или яблоке (без кожи), насладиться фруктовым желе, съесть небольшой банан или выпить йогурт.
Обед (12.00 — 12. 30) суп из перловой крупы с крекерами
Независимо от ваших диетических ограничений, самый приятный ужин должен состоять в лечении вашего панкреатита. Вы можете приготовить измельченный суп из перловой крупы с крекерами, картофельным картофелем (морковью) или картофельным пирожком. Вы можете есть обед с компотом или молоком.
Полдник (16.00 — 16.30) фруктовый мусс
Перед ужином вам обязательно нужно приготовить полдник, который может включать овсяное желе с сушеным куском хлеба, молочное желе, фруктовый мусс или творог.

Ужин (20.00 — 20.30) Гречка
Чтобы избежать нехватки питательных веществ, на ужин следует подавать гречку, манную крупу или рис, макароны с овощами или рыбные фрикадельки с овощным пюре. Свойство напитка — слабый чай, который можно разбавлять молоком. Последним пунктом вашей ежедневной диеты может быть полстакана обезжиренного кефира, который лучше пить перед сном.
Совет! При приготовлении пищи нельзя солить еду. Допускается добавление незначительной соли в пищу только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму будет нужно время, чтобы оправиться от обострения, потому что диета панкреатита предпочтительно сопровождается длительным периодом (от 6 до 12 месяцев), строго следуя всем инструкциям и советам доктора.
Диетические ужесточающие рецепты
Картофельные шарики с курицей
Нам нужны: картофель, куриные грудки, морковь, зелень, лук, растительное масло.
Отварить куриную грудку и пропустить через мясорубку или блендер вместе с вареной морковью и небольшим луком.
Приготовить картофель и превратить его в пюре. Формируем круг пюре, в которое добавляем мелкий фарш, формируем шарик. Шарики помещаются в морозильник на полчаса.

Замороженные шарики помещают в пароварку или духовку. При выпекании в духовке шарики следует помещать в форму, предварительно смазанную небольшим количеством растительного масла. Разогрейте духовку до 220 ° С. При подаче посыпьте зеленью.
Жемчужный гриль
Нам понадобится: немного растительного масла, одна морковь, одна луковица, вода (около 0,5 л), один помидор.
Налейте воду в перловую крупу и варите 45 минут до кипения. Затем слейте лишнюю воду, добавьте каплю оливкового масла, оставьте ее под крышкой.
Обжарить нарезанный лук со столовой ложкой растительного масла, добавить тертую морковь, мелко нарезанный помидор, тушить около 10 минут на медленном огне под крышкой. Перловую крупу пропускают через блендер, добавляют тушеные овощи, объединяют и оставляют под крышкой еще на 5-6 минут.
Домашняя колбаса
Взять: 700 г куриной грудки, 300 мл сметаны, 3 яичных белка, немного соли, по желанию овощи.
Мы разрезаем сырую грудь и проходим через блендер до мягкого состояния. Добавить белок, немного соли, при необходимости — овощи.
Вылейте охлажденные сливки в полученную массу и замесите.

На прилегающей фольге отделяем третью часть мясного фарша, формируем колбаску, вытягивая края ниткой. Таким образом, мы приготовили три колбасы. Кипятим воду в большой сковороде, после кипячения уменьшаем огонь (чтобы вода не кипела, а поддерживала ее температуру). Мы помещаем колбасу в кастрюлю и кладем ее на блюдце сверху, чтобы они не появлялись. Варить час. Удалите отдаленную кастрюлю из кастрюли, охладите и затем удалите фольгу. Нарезать и подавать.
Диета после обострения заболевания
Диета после обострения панкреатита дает некоторое облегчение. Орехи, семена, макароны, масло и другие продукты вводятся в рацион пациента постепенно. Оно должно быть таким же, как и в период обострения заболевания, следить за частотой приема пищи и небольшим размером порции. Вы должны кушать каждые 3 часа, чтобы не смешивать различные виды жиров, белков и углеводов за один прием пищи.
После устранения острых симптомов панкреатита и соблюдения серьезной диеты клиент должен оставаться на диете № 5. При панкреатите, в результате которого началось нарушение работы эндокринной системы, по крайней мере, некоторые сладкие продукты, включая мед, запрещены.
Что можно есть при панкреатите, если симптомы обостренного проявления болезни прошли:
- макароны;
- сушеный хлеб;
- овсяные хлопья;
- ячмень;
- растительные масла;
- вареные или запеченные фрукты и овощи;
- желе и компоты;
- нежирные сорта мяса и рыбы;
- самые свежие кисломолочные продукты;
- семенника;
- масло сливочное.

Такие диетические продукты не подходят для случайного употребления. Масло следует употреблять в небольших количествах, добавляя в него хлопья из злаков, овощное рагу и т.д.
При выборе ядер в пищевом продукте стоит отдать приоритет белку. Супы и запеканки готовятся на базе. Кисломолочные продукты благотворно влияют на пищеварительный тракт. Как и в варианте с тяжелой формой заболевания, при исчезновении заболевания творог, кефир и другие кисломолочные продукты должны быть свежими и нежирными. Можно пить слабые чаи, отвары из трав, цикорий.
Чтобы болезнь не усугублялась снова, под запретом остаются следующие:
- кексы и пирожные;
- маринованные, молодые, жирные, копченые продукты;
- бобовые культуры;
- алкоголь;
- жирные виды сыра, колбасы;
- сливки, сливки;
- лук, чеснок, редис, щавель, ревень;
- финики, инжир;
- виноград, кислые яблоки, цитрусовые;
- все соусы и специи;
- газировка.

Сбалансированное питание при панкреатите улучшает пищеварительную систему человека, включая поджелудочную железу. Благодаря этому органы восстанавливаются равномерно.
Помощь на дому с обострением
В варианте острого воспаления помогут:
- полный отдых в период болей в почках;
- лед в зоне воспаления (желательно грелку с холодной водой);
- голод не менее 3 дней.
Полное воздержание от еды в течение этого периода позволит поджелудочной железе успокоиться, остановить выработку ферментов и, как следует, уменьшить острую, иногда невыносимую боль.
В первые дни к употреблению допускаются только следующие напитки и товары:
- слабый чай без сахара;
- бульон из дикой розы;
- негазированная минеральная вода;
- в исключительных случаях после голода разрешается скушать пирожные или печенье в небольших дозах.
Будьте здоровы!
Источник
Поджелудочная железа – важная часть ЖКТ, участвующая в пищеварительном процессе и отвечающая за необходимое количество глюкозы в крови. В случае поражения органа, возникает панкреатит, сопровождающийся сильными болями, тошнотой, рвотой.
Во время лечения обязательно назначается диета, призванная нормализовать состояние больного, восстановить пищеварительный процесс, устранить спазмы, предотвратить развитие осложнений.
Заболевания поджелудочной железы, требующие диеты
Воспаление поджелудочной железы проявляется расстройством пищеварения. Нарушением метаболизма, проблемами с выработкой инсулина, вследствие чего возможно непроизвольное повышение сахара в крови.
Панкреатит развивается в острой или хронической формах, симптоматизируется:
- сильной болью в левом подреберье;
- тошнотой, рвотой;
- диареей;
- повышением температуры тела.

Причины вызывающие воспалительный процесс:
- неумеренность в питании (переедание, преобладание жирной пищи, нагружающей работу органа);
- злоупотребление алкоголем;
- травмы брюшной полости;
- длительный прием медикаментов;
- ДНК-предрасположенность;
- холецистит, воспаление желчного пузыря.
В случае диагностирования панкреатита проводиться обязательная госпитализация больного с назначением восстановительного, противовоспалительного лечения (обезболивающие препараты, ферменты, инсулин) и жесткой диетотерапии.
Основы питания при болезнях поджелудочной железы
Диета при поджелудочной железе – это строгое ограничение ежедневного рациона, направленное на:
- снятие болевых симптомов;
- предотвращением возможных рецидивов патологии;
- нормализацию пищеварительного процесса.
В случае обострения панкреатита проводиться лечебное голодание (2-3 дня). В это время разрешается пить только минерализованную воду (Есентуки, Слявяновская), фитоотвар из плодов шиповника, настой круп, корнеплодов. С 4-х суток в меню вводятся жидкие, безмолочные каши, процеженный бульон из индейки или курицы, пюрированный картофель, измельченная рыба.
Длительность строгой диеты составляет 12-16 дней. После нормализации состояния, прекращения болей рацион постепенно расширяется до меню, рекомендованного диетическим столом № 5.
Основные принципы питания:
- Кушать необходимо до 5-ти-6-ти раз в сутки маленькими порциями (по 250 гр).

- Не следует ложиться спать, испытывая чувство голода.
- В ежедневном рационе приветствуется преобладание белковой пищи, приготовленной в пароварке, методом тушения или запекания. Полностью исключается жарка.
- Все блюда изготавливаются строго перед потреблением, подаются теплыми. Температурный режим важно соблюдать для избегания появления спазмов.
- При изготовлении еды запрещается применением острых приправ, соусов кроме небольшого количества соли (6-8 гр) и молотой зелени.
- Ежедневное количество потребляемой энергии должно составлять 2300-2800 ккал.
Запрещенные продукты
Диета при поджелудочной железе состоит в строгом ограничении потребления в пищу жиров и простых углеводов.
После диагностики панкреатита из рациона убирают:
- мясо, рыба, отличающиеся большим количеством жирных кислот;
- креветки, осьминоги;
- кефир, ряженку, простоквашу (превышающие жирность более 10-15 %);
- сливочное масло;
- копчености;
- алкоголь;
- лимонад с газом;
- торты, пирожные, мороженое, булочки промышленного изготовления;
- ржаной свежий хлеб;
- горох, фасоль, бобы;
- белокочанную капусту;
- корнеплоды, содержащие щавелевую кислоту, дубильные вещества (редис, перец болгарский, помидоры);
- консервы из мяса и рыбы;
- соленое, копченое сало;
- грибы;
- свежевыжатые соки;
- фруктово-ягодные свежие плоды (исключение составляют яблоки, груши, сливы, 1 банан);
- фаст-фуд;
- шоколад;
- какао, кофе;
- острые приправы, уксус, сахар.

Ограничиваются:
- Колбаса докторская. Разрешается по 50 гр 1-2 раза в неделю. Перед употреблением продукт желательно отварить 10-15 мин.
- Молоко (не более 6% жирности). В чистом виде лучше не употреблять. Допускается добавление в напитки, каши.
- Подсолнечное, оливковое масло по 1 ст. л.
- Сливочный жир (20 гр во время приготовления пищи).
- Можно кушать только белок куриного яйца.
- Мармелад, вафли, варенье абрикосовое – не более 50 гр в день.
- Крупяные супы готовиться из перловки, гречки, овсянки, риса, перед подачей протираются.
- Разрешенные ягоды, фрукты, корнеплоды подвергаются термической обработке.
- Соль допустимо добавлять для вкуса еды (7-8 гр).
Замена вредных продуктов на полезные
Диетический рацион, соблюдаемый при заболеваниях поджелудочной железы легко разнообразить, заменив аналогами запрещенные к потреблению продукты:
| Исключаемая еда | Аналоги |
| Свежий хлеб |
|
|
|
| Куриные яйца (желток) | Омлет из белков, изготовленный на пару |
| Творожные глазированные сырки | творог низкой жирности с добавлением сухофруктов, меда. |
|
|
| сваренное, запечённое филе минтая, судака, трески |
| сахар | мармелад, мед, ксилит, фруктоза, ягодные муссы |
|
|
Сырые овощи, включающие в свой состав грубую клетчатку, дубильные вещества:
| Отварные, приготовленные над паром, запечённые корнеплоды с большим количеством крахмала:
|
|
|
| Жирная паста с соусами |
|
|
|
| сливочный жир | подсолнечное и оливковое масла (1 л) |
| приправы, соусы |
|
|
|
|
|
Тактика диетотерапии при обострении Тактика диетотерапии при обострении
Диета при поджелудочной железе направлена на максимальную разгрузку поражённого органа. В случае внезапного обострения патологии показано очистительное голодание длительностью не менее 3-4-х суток. Допустимо потреблять только минерализованную воду без примеси газов, фитоотвар из плодов шиповника.
С 4-х суток разрешено кушать перетертые супы из овсяной, рисовой круп, пюрированный отварной картофель, постный бульон из курицы.
 Диета при поджелудочной железе разрешает пюре на воде без соли
Диета при поджелудочной железе разрешает пюре на воде без соли
С 5-го дня вводиться молотое мясо с паровыми, измельченными овощами, пшеничные сухарики. На 2-й неделе болезни разрешается потреблять перемолотую теплую пищу из допустимых диетой продуктов. Длительность строго ограничения в питании составляет 1-2 недели. По окончании срока происходит постепенное введение новой пищи.
Рекомендуемое меню
Диета при поджелудочной железе назначается для снижения секреторной функции ЖКТ, предотвращения развития воспалительного процесса. Каждое обострение панкреатита вызывает замещение функционирующей ткани соединительной, провоцируя появление внешнесекреторной недостаточности, проявляющейся в нарушении выработки ферментов, участвующих в расщеплении пищи.
Ограничение рациона призвано максимально разгрузить поджелудочную железу, восстановить конституцию органа, предотвратить дальнейшее разрушение тканей.
При хронических заболеваниях
Чаще всего (после 1-го обострения) панкреатит преобразуется в хроническую патологию, переходя в острую форму при резком нарушении диетического режима.
Принципы питания:
- Разрешается употребление блюд, приготовленных в пароварке, методом варения, тушения запекания.

- Овощи и мясо, курицу перед подачей следует измельчать.
- Запрещается употребление продуктов с высоким содержанием щавелевой кислоты, имеющих в составе грубую клетчатку, дубильные микроэлементы. Опасно включат в меню еду, вызывающую повышенную секрецию пищеварительного сока.
- Ежедневное питание основывается на преобладании в меню углеводов и белковых продуктов. Строго ограничиваются жиры.
- Кушать требуется 5-6 раз в сутки. В промежутках между приемами пищи необходимо потреблять жидкость.
Состав суточного рациона:
- белки – 120 гр (более половины должен составлять растительный белок);
- жиры – 85 гр (не менее 35% — растительного происхождения);
- углеводы – 380 гр;
- жидкость – 1-2 л;
- пищевая ценность – 2300-2900 ккал.
Придерживаться диетпитания следует от 6 мес. до 2 лет.
Рекомендованный рацион:
При острой форме
Воспалительный процесс в поджелудочной железе проявляется сильными болями, тошнотой и рвотой. В острой стадии заболевания назначается голодание (2-3 дня). В случае сильного снижения веса проводится кормление через зонд.
На время голодного периода разрешены:
- минерализованная вода без примеси газов;
- несладкий чайный напиток;

- фитоотвар из плодов шиповника;
С 4-го дня пациенту можно кушать. Употреблять пищу следует дробно (не более 100 гр за 1 прием) 5-6 раз в сутки.
Основы питания:
- Показаны только отварная пища и еда, изготовленная в пароварке.
- Каши, мясные, овощные блюда тщательно перетираются.
- Можно есть только теплую пищу.
Суточный рацион:
- с 1-го по 3-й день – 0 ккал;
- с 4-го по 7-й – 80 гр белка, 60 гр жира, 90 гр углеводов. Во время лечения наложен строгий запрет на потребление простых углеводов, из-за возможного появления пищеварительного секрета.
Предлагаемое питание:
В стадии выздоровления
После завершения стационарного лечение, в течение 14-18 суток необходимо придерживаться щадящей диеты, направленной на:
- оздоровление ЖКТ;
- предотвращение повышенной секреции желудочного сока;
- исключения возможного обострения болезни.
Особенности питания:
- Преобладание белковой пищи. В случае непереносимости животного белка применяются соевые продукты.

- Обязательная термическая, механическая обработка. Разрешены только отварные и паровые блюда. Корнеплоды, фрукты применяются для приготовления муссов, запекаются, в обязательном порядке перетираются блендером или с помощью терки.
- Ограничение соли (6-7 гр).
- Полное исключение алкоголя, сахара, корнеплодов, богатых грубой клетчаткой.
- Питаться необходимо 4-5 раз в сутки. Пища подается свежеприготовленной и теплой (+ 37 °С).
- Питьевой режим – до 1,2 л.
Пищевая энергия:
- белки – 100-110 гр;
- жиры – 70-80 гр (до 20% растительные происхождения);
- углеводы – 250-350 гр (30% простые);
- суточный рацион – 2590-2790 ккал.
Допустимое меню на 7-ми дневный период:
| 1-й день | |
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| после 21:00 |
|
2-й день | |
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 20:00 |
|
| 21:00 |
|
| 3-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| после 21:00 |
|
4-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| после 21:00 |
|
| 5-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| после 21:00 |
|
6-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| 21:00 |
|
7-й день | |
| 7:00 |
|
